Las personas con discapacidad intelectual (DI) presentan una elevada comorbilidad psiquiátrica y conductual. Se estima que entre un tercio y tres cuartos de estas personas reciben tratamiento con antipsicóticos debido a problemas conductuales. La aplicación de guías de expertos en la toma de decisiones farmacoterapéuticas en estos casos busca mejorar la eficacia del tratamiento, reducir los problemas conductuales y potenciar las habilidades adaptativas.
El "Inventory for client and agency planning" (ICAP) es un instrumento que evalúa tanto los problemas conductuales como las habilidades adaptativas en personas con DI. Un estudio observacional transversal analizó la asociación entre el seguimiento de las recomendaciones farmacoterapéuticas de expertos y las puntuaciones obtenidas en el ICAP. Los resultados indicaron que el cumplimiento de los criterios de dosis se asoció con una mejor conducta adaptativa, mientras que el cumplimiento de los criterios de duración del tratamiento y polifarmacia se asoció con menores problemas de conducta. No se encontró asociación entre el cumplimiento del criterio de indicación y las puntuaciones de problemas de conducta o habilidades adaptativas.
Introducción a la Discapacidad Intelectual y su Abordaje Farmacológico
El uso de medicamentos es una estrategia común para el manejo de los problemas de conducta en personas con DI. Sin embargo, esta práctica requiere una evaluación continua de su necesidad, eficacia y seguridad. Dada la limitada investigación específica en este campo, los estudios observacionales cobran especial relevancia para guiar las recomendaciones terapéuticas.
La discapacidad intelectual (DI) se caracteriza por un funcionamiento intelectual por debajo de la media poblacional, acompañado de un déficit en la conducta adaptativa al entorno. Este déficit se manifiesta cuando los individuos no cumplen con las expectativas de independencia personal y responsabilidad social acordes a su edad y contexto cultural. El enfoque actual se centra en la interacción individuo-ambiente, priorizando el apoyo necesario para el desenvolvimiento de la persona en su entorno, más allá de una clasificación basada únicamente en el coeficiente intelectual (CI).
La prevalencia estimada de retraso mental a nivel mundial se sitúa en aproximadamente 10,37 casos por cada 1000 habitantes. En España, se calcula que unas 500.000 personas (aproximadamente el 1% de la población) presentan DI, con un incremento anual de alrededor de 10.000 individuos. Cerca del 4% de los hogares españoles se ven afectados por esta condición. Aunque se conocen más de 250 causas biológicas, en aproximadamente el 25% de los casos de DI se ha identificado una causa biomédica. En el 75% restante, la causa es desconocida o se atribuye a factores psicosociales. Las formas leves de DI suelen ser idiopáticas o familiares, mientras que las formas graves y profundas están comúnmente asociadas a causas genéticas o lesiones cerebrales. Tanto factores hereditarios como ambientales, incluidos los socioculturales, pueden influir en la transmisión familiar de la DI leve a lo largo de generaciones.

Comorbilidad Psiquiátrica y Conductual en la Discapacidad Intelectual
Los estudios epidemiológicos revelan una alta tasa de morbilidad psiquiátrica en la población con DI, abarcando condiciones como esquizofrenia, depresión y trastorno obsesivo-compulsivo, con prevalencias que oscilan entre el 8% y el 15%. Esta cifra puede ascender hasta el 50% si se incluyen los trastornos de conducta.
Se define el trastorno de conducta como aquella conducta culturalmente anómala, de una intensidad, frecuencia o duración que puede comprometer gravemente la seguridad física de la persona o de terceros, o limitar el acceso a los servicios habituales de la comunidad. Las deficiencias comunicativas y cognitivas inherentes a muchos individuos con DI dificultan significativamente el diagnóstico psiquiátrico, que debe basarse en correlatos biológicos y conductuales. Existen discrepancias sobre la relación entre psicopatología y DI, así como sobre la aplicabilidad de los sistemas de clasificación y evaluación psiquiátrica actuales a este grupo poblacional.
El ICAP, recomendado por la American Association of Mental Retardation (AAMR), es una herramienta valiosa para la valoración y evaluación de servicios dirigidos a personas con DI. Su utilidad se extiende a diversas poblaciones, grupos de edad y rangos de habilidades, contando además con una versión española estandarizada.
Uso de Psicofármacos en Personas con Discapacidad Intelectual
Las personas con deficiencia mental se encuentran entre las poblaciones con mayor índice de medicación psicofarmacológica. Los neurolépticos son administrados a entre un tercio y tres cuartos de los sujetos con este diagnóstico, argumentándose como razón principal la alta frecuencia y gravedad de los trastornos de conducta asociados. Esta elevada prescripción genera preocupación debido a la falta de soporte empírico sólido, la influencia de factores no médicos y el potencial de problemas iatrogénicos, en un contexto de creciente reivindicación de los derechos de las personas con discapacidad.
Actualmente, existe un consenso de expertos enfocado en guiar la toma de decisiones farmacoterapéuticas en sujetos con DI y problemas conductuales. Se espera que el seguimiento de estas recomendaciones optimice la eficacia del tratamiento, evidenciándose en una reducción de los problemas conductuales sin detrimento, e incluso con mejora, de las habilidades adaptativas. No obstante, se ha observado disparidad de opiniones entre psiquiatras clínicos y expertos en psicofarmacoterapia.
Objetivos del Estudio y Metodología
El presente trabajo se propuso:
- Describir la práctica real de la farmacoterapia en un grupo de sujetos con DI.
- Compararla con las recomendaciones de un grupo de expertos.
- Determinar en qué medida el alejamiento de estas recomendaciones se refleja en la intensidad de los problemas conductuales y las habilidades adaptativas.
Se llevó a cabo un estudio observacional, transversal y cuantitativo en un colectivo de sujetos diagnosticados de DI según los criterios CIE-10, atendidos en el Centro San Rafael en Alicante, durante el verano de 2005. Se registró el tratamiento farmacológico vigente de cada sujeto. Los medicamentos se clasificaron según el sistema "Anatómico Terapéutico Químico" (ATC) y las dosis se cuantificaron en "Dosis Diarias Definidas" (DDD).
El tratamiento recibido se comparó con las recomendaciones de expertos en cuanto a:
- Indicación del fármaco: Se consideró cumplido si el fármaco estaba especificado como tratamiento de primera elección o, en caso de ser de segunda elección, existía constancia en la historia clínica de resistencia o intolerancia al de primera elección.
- Dosis empleadas: Se cumplió si la dosis estaba dentro de los intervalos recomendados, o si siendo inferior, el paciente estaba controlado, requería un incremento más lento para evitar intolerancia, o si siendo superior, había constancia de control insuficiente con dosis menores y adecuada tolerancia.
- Duración del tratamiento: Se consideró inadecuado cualquier cambio de tratamiento sin respetar los plazos mínimos (3 semanas para antipsicóticos, 1 semana para estabilizadores del humor, 6 semanas para antidepresivos ISRS), salvo durante la titulación de dosis inicial. Se consideró que los pacientes estabilizados debían tener una revisión semestral.
- Polifarmacia: El uso de dos fármacos de la misma clase terapéutica (dos antidepresivos o dos antipsicóticos) rara vez se justifica. El uso de dos o más fármacos de diferente clase terapéutica es apropiado en situaciones específicas. Se consideró incumplido el criterio si se utilizaban simultáneamente dos psicofármacos fuera de las recomendaciones.
Se tabuló el grado de DI, diagnósticos psiquiátricos, problemas conductuales y otras discapacidades (motóricas, sensoriales, del habla), así como los trastornos epilépticos. Se registró la frecuencia de uso de cada grupo de psicofármacos (antipsicóticos, antidepresivos, anticonvulsivantes/estabilizadores del humor, ansiolíticos e hipnóticos) y las dosis acumuladas en DDD. Los problemas de conducta se midieron con el índice general normalizado de problemas de conducta del ICAP, y las conductas adaptativas se expresaron en la edad equivalente en meses.
Se utilizaron la prueba U de Mann-Whitney para comparar los valores de problemas de conducta y conductas adaptativas en función del cumplimiento de las recomendaciones, considerando estadísticamente significativa una p-bilateral < 0,05.
Resultados del Estudio
La población estudiada estuvo compuesta por 19 mujeres y 41 hombres, con edades comprendidas entre 20 y 89 años, y con DI de moderada a profunda. Se observó una alta frecuencia de comorbilidad con problemas médicos, discapacidades físico-sensoriales, epilepsia y diagnósticos psiquiátricos-conductuales añadidos a la DI. Casi la mitad de los participantes presentaban...
El estudio de Jiménez et al. (2013) analizó la práctica farmacoterapéutica en un grupo de pacientes con DI y encontró que el cumplimiento del criterio de dosis se asociaba con una mejor conducta adaptativa (p<0,05). Asimismo, el cumplimiento de los criterios de duración del tratamiento y polifarmacia se relacionó con menores problemas de conducta (p<0,05). Sin embargo, no se halló una asociación significativa entre el cumplimiento del criterio de indicación y las puntuaciones de problemas de conducta o habilidades adaptativas.
Antipsicóticos en Personas con Discapacidad Intelectual: Eficacia y Efectos Secundarios
Los medicamentos antipsicóticos se desarrollaron inicialmente para tratar la psicosis, un síntoma de enfermedades mentales graves como la esquizofrenia o el trastorno bipolar. Sin embargo, su uso se ha extendido a una variedad de otras condiciones, no con el objetivo de curarlas, sino de aliviar síntomas y mejorar la calidad de vida. Estos medicamentos no curan las condiciones subyacentes, sino que buscan gestionar sus manifestaciones.
Los antipsicóticos estudiados en el contexto de este resumen incluyen:
- Aripiprazol (Abilify®)
- Olanzapina (Zyprexa®)
- Quetiapina (Seroquel®)
- Risperidona (Risperdal®)
- Ziprasidona (Geodon®)
Es importante destacar que algunos antipsicóticos, como la clozapina (Clozaril®, FazaClo®), no se incluyen en este resumen debido a su potencial de efectos secundarios graves que requieren supervisión médica especializada. Otros, como la asenapina (Saphris®), la iloperidona (Fanapt®) y la paliperidona (Invega®), tampoco se incluyeron por la limitada investigación sobre su uso en condiciones distintas a la psicosis o el trastorno bipolar.
No todos los antipsicóticos han sido extensamente estudiados para todas las condiciones. En algunos casos, los investigadores han señalado el porcentaje de personas que experimentaron un beneficio durante los estudios. Es relevante notar que, para los antipsicóticos incluidos en el resumen, no se observó una gran diferencia entre los grupos que tomaron el medicamento y los que recibieron placebo en términos de eficacia general. Sin embargo, la FDA ha aprobado la adición de aripiprazol, olanzapina y quetiapina a otros medicamentos para el tratamiento de la depresión grave (XR = liberación prolongada).
Efectos Secundarios y Riesgos Asociados a los Antipsicóticos
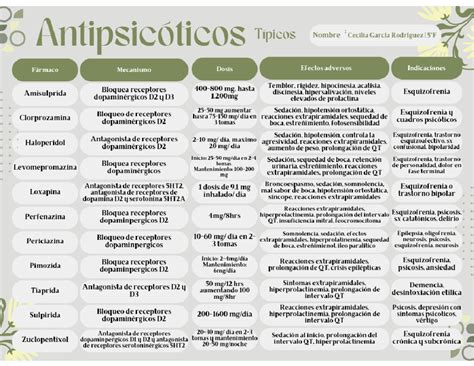
Los antipsicóticos pueden generar una variedad de efectos secundarios. Aproximadamente 1 de cada 7 personas que tomaron un antipsicótico experimentó somnolencia. Los medicamentos como olanzapina, quetiapina y risperidona se asocian con este efecto. Respecto a la ziprasidona y el aripiprazol, la investigación sobre su potencial para causar estos efectos secundarios es limitada.
Otros efectos secundarios mencionados incluyen:
- Somnolencia: Olanzapina, Quetiapina, Risperidona.
- Aumento de peso: Olanzapina, Quetiapina, Risperidona.
- Síntomas extrapiramidales (temblores, rigidez, movimientos involuntarios): Olanzapina, Quetiapina, Risperidona, Ziprasidona.
- Aumento de la prolactina (puede causar problemas de función sexual y agrandamiento de senos): Olanzapina, Quetiapina, Risperidona, Ziprasidona.
- Alteraciones del ritmo cardíaco (intervalo QT prolongado): Ziprasidona.
- Mareos, boca seca, estreñimiento, visión borrosa: Olanzapina, Quetiapina, Risperidona.
- Incontinencia urinaria (fuerte impulso de orinar o escape involuntario): Se ha observado en algunos estudios, pero se requiere más investigación para confirmarlo.
Es crucial tener en cuenta que la evidencia sobre la probabilidad de que los individuos experimenten estos efectos secundarios varía, y en algunos casos, la investigación es insuficiente para establecer conclusiones definitivas.
Toma de Decisiones Informada sobre el Uso de Antipsicóticos
La decisión de iniciar o continuar un tratamiento con antipsicóticos debe ser un proceso colaborativo entre el paciente (o su representante) y el médico. Se deben considerar múltiples factores para sopesar los beneficios potenciales frente a los riesgos de efectos secundarios.
Aspectos clave a discutir con el médico:
- Eficacia: Evaluar qué tan bien el medicamento alivia los síntomas y si existen alternativas no farmacológicas que puedan ser igual o más efectivas.
- Riesgos de efectos secundarios: Considerar los antecedentes médicos del paciente y la posible duración de los efectos secundarios.
- Beneficios vs. Riesgos: Ponderar los beneficios específicos del medicamento para el individuo frente a los riesgos de efectos secundarios, tanto a corto como a largo plazo.
- Aumento de peso y cambios en el estilo de vida: Prever la probabilidad de aumento de peso y la necesidad de ajustes en la dieta y el ejercicio.
- Monitorización y manejo de efectos secundarios: Establecer cómo el médico identificará y tratará los efectos secundarios, y cuándo se considerará un cambio de medicación.
- Costo del medicamento: Considerar la asequibilidad del tratamiento, incluyendo la disponibilidad de genéricos.
- Interacciones medicamentosas: Revisar todos los medicamentos y suplementos que el paciente esté tomando para evitar interacciones perjudiciales.

Costos de los Antipsicóticos
Los precios de mayoreo de los antipsicóticos con receta varían significativamente. Estos precios son indicativos y pueden diferir en función del seguro médico, la dosis requerida y la disponibilidad de versiones genéricas.
| Nombre del Medicamento | Dosis Diaria | Forma | Precio del Genérico por Mes* | Nombre Comercial | Precio de Marca por Mes* |
|---|---|---|---|---|---|
| Aripiprazol | 2 mg | Tableta | ND | Abilify® | $65 |
| 5 mg | ND | $65 | |||
| 10 mg | ND | $65 | |||
| 15 mg | ND | $65 | |||
| 20 mg | ND | $92 | |||
| 30 mg | ND | $92 | |||
| Olanzapina | 2.5 mg | Tableta | $33 | Zyprexa® | $37 |
| 5 mg | $42 | $44 | |||
| 7.5 mg | $48 | $53 | |||
| 10 mg | $62 | $66 | |||
| 15 mg | $91 | $99 | |||
| 20 mg | $121 | $132 | |||
| Quetiapina | 25 mg | Tableta | ND | Seroquel® | $116 |
| 50 mg | ND | $23 | |||
| 100 mg | ND | $38 | |||
| 200 mg | ND | $39 | |||
| 400 mg | ND | $75 | |||
| 600 mg | ND | $98 | |||
| 800 mg | ND | $115 | |||
| Risperidona | 0.25 mg | Tableta | $11 | Risperdal® | $16 |
| 0.5 mg | $12 | $18 | |||
| 1 mg | $13 | $19 | |||
| 2 mg | $22 | $32 | |||
| 3 mg | $26 | $38 | |||
| 4 mg | $36 | $51 | |||
| 6 mg | $53 | $75 | |||
| Ziprasidona | 40 mg | Cápsula | ND | Geodon® | $54 |
| 60 mg | ND | $33 | |||
| 80 mg | ND | $45 | |||
| 160 mg | ND | $66 |
*Los precios son promedios de mayoreo. Los precios reales pueden variar.
ND = No disponible
Consideraciones sobre la Prescripción de Psicofármacos
La prescripción de psicofármacos como primera opción para el manejo de conductas desafiantes en personas con discapacidad intelectual y del desarrollo (DID) se considera una práctica de bajo valor. Las conductas desafiantes, como la agresión, las autolesiones o la destrucción de propiedades, son conceptos sociales y descriptivos, no diagnósticos médicos, y pueden tener múltiples causas, incluyendo dificultades de comunicación, estrés ambiental, problemas de salud física o trastornos psiquiátricos.
Las intervenciones no farmacológicas son seguras, eficaces y pueden generar mejoras sostenibles en la calidad de vida. Por ello, los psicofármacos deberían reservarse para casos donde:
- Existe evidencia clara de que la causa subyacente es un trastorno mental.
- Las intervenciones no farmacológicas han resultado ineficaces.
- Existen situaciones de alto riesgo de agresión, autolesión o destrucción de propiedades.
Estas intervenciones no farmacológicas se basan en la comprensión de las causas subyacentes de las conductas y su prevención mediante estrategias adaptativas que promuevan habilidades alternativas y mejoren la calidad de vida. El apoyo conductual positivo (ACP) es un enfoque destacado que integra análisis y modificación de factores médicos, emocionales, sociales y ambientales influyentes en el comportamiento.
Revisiones sistemáticas, como la publicada en The Lancet Psychiatry, han analizado la eficacia de intervenciones farmacológicas y no farmacológicas. Si bien los antipsicóticos pueden tener una eficacia a corto plazo para reducir conductas desafiantes, es crucial considerar que sus efectos secundarios pueden, paradójicamente, desencadenar o exacerbar dichas conductas. Las personas con DID pueden presentar una sensibilidad particular a los efectos terapéuticos y secundarios de los fármacos.

Situaciones Justificadas para el Uso de Psicofármacos
El uso de psicofármacos en personas con DI se justifica principalmente en:
- Casos graves donde las intervenciones no farmacológicas y el tratamiento de patologías subyacentes no han sido efectivos.
- Cuando la causa subyacente es un trastorno psiquiátrico diagnosticado y los psicofármacos son parte del tratamiento recomendado para dicho trastorno.
- Situaciones de riesgo inminente para la seguridad del individuo o de terceros.
La decisión de prescribir psicofármacos debe ser individualizada, considerando siempre la relación riesgo-beneficio y priorizando las estrategias no farmacológicas como primera línea de intervención.
DISCAPACIDAD INTELECTUAL: TODO LO QUE DEBES SABER 👌(CAUSAS, CRITERIOS, TIPOS) | DSM en 5 minutos ⏰
tags: #psicofarmacos #utilizados #en #retraso #mental