Los trastornos de la marcha tienen un gran impacto en el adulto mayor y han aumentado en frecuencia como consecuencia del envejecimiento poblacional. Varias patologías pueden debutar con alteración en la deambulación o ser el hallazgo clínico más llamativo para la sospecha de una enfermedad. El origen del trastorno de marcha habitualmente es multicausal, aunque las etiologías neurológicas y músculo-esqueléticas están presentes en la mayor parte de los pacientes.
Los equipos de salud deben pesquisar los problemas de marcha, realizar una buena evaluación, orientar el estudio etiológico e iniciar el manejo integral de las enfermedades de base y del trastorno de la marcha. Las intervenciones realizadas a través de un equipo interdisciplinario liderado por un fisiatra permiten obtener buenos resultados en la locomoción de la mayoría de los pacientes, disminuyendo los riesgos de complicaciones como caídas e inmovilización y mejorando la funcionalidad global. Muchas de las intervenciones para el equilibrio y la marcha son sencillas de implementar, con equipamiento de bajo costo y evidencia científica que las avala. También existen tecnologías de alto costo que se han desarrollado con buenos resultados a nivel experimental, pero que aún no se han masificado en la práctica clínica.
Esta revisión pretende entregar las bases fisiológicas, fisiopatológicas, clínicas y terapéuticas para una correcta evaluación e intervención del adulto mayor con trastorno de marcha.
Introducción a la Deambulación y su Importancia
La capacidad de locomoción en bípedo es característica de los seres humanos, distinguiéndonos del resto de los seres vivos. La deambulación en dos pies libera nuestras extremidades superiores y nos permite realizar otras actividades de la vida diaria e interactuar con el medio que nos rodea.
Los adultos mayores son especialmente sensibles a disminuir su capacidad locomotora, iniciando de esta forma un progresivo deterioro del estado de funcionalidad física, psíquica y social. A los 60 años, un 15% de los individuos presentan alteraciones en la marcha, 35% a los 70 años y aumenta hasta cerca del 50% en los mayores de 85 años. La alteración de la capacidad de marcha en los ancianos se puede complicar con caídas, es predictor de deterioro funcional, aumenta la morbilidad y contribuye al ingreso a residencias de larga estadía. Por todo lo expuesto es que el trastorno de la marcha constituye uno de los síndromes geriátricos más importantes.
En Chile no existen datos epidemiológicos sobre la magnitud del problema o sobre las etiologías más prevalentes de los trastornos de marcha. Para la mantención del equilibrio y locomoción, se requiere de la interacción de los sistemas aferentes (visual, vestibular y propioceptivo) con los centros de proceso de esta información (médula, tronco, cerebelo y hemisferios cerebrales), de la eferencia motora (vía piramidal y extrapiramidal) y del aparato músculo-esquelético, construyéndose así un programa motor, en un contexto de decisiones voluntarias (por indemnidad de la función cognitiva) y continuos ajustes inconscientes del sujeto (reflejos posturales).
Las estrategias posturales para mantener el equilibrio son la estrategia de tobillo y de cadera. Las personas mayores tienden a desarrollar estrategias de cadera, que se generan cuando la superficie de soporte es móvil o más pequeña que los pies, o cuando el centro de gravedad se mueve más rápidamente.
El Ciclo de la Marcha y sus Parámetros
El ciclo de la marcha se inicia cuando el talón contacta con el suelo y termina con el siguiente contacto del mismo pie con el suelo. Las dos fases del ciclo son la fase de apoyo y la fase de balanceo. Una pierna está en fase de apoyo cuando se encuentra en contacto con el suelo y en fase de balanceo cuando no contacta con el suelo. Existe un momento en que ambos pies están en contacto con el suelo denominado fase de doble apoyo.
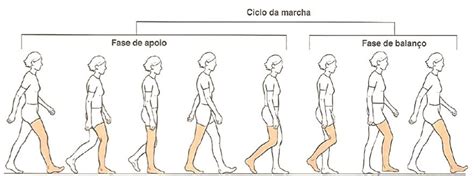
La duración relativa de cada fase del ciclo de la marcha es: 60% en la fase de apoyo, 40% en la fase de balanceo y 20% de traslape en el doble apoyo. A medida que disminuye la velocidad de la marcha, la duración de la fase de doble apoyo aumenta.
Aspectos a Caracterizar en la Marcha
En la marcha se pueden caracterizar distintos aspectos tales como:
- Longitud del paso: es la distancia entre los puntos de contacto de un pie y el otro pie. Depende de la estatura y se acerca a 40 cm.
- Altura del paso: el movimiento de las extremidades inferiores otorga una altura de 5 centímetros al paso, evitando el arrastre de los pies.
- Amplitud de base: la distancia entre ambos pies es la base de sustentación y equivale a 5 a 10 centímetros.
- Cadencia o ritmo del paso: se relaciona con la longitud del paso y la altura del individuo. Los sujetos altos dan pasos a una cadencia más lenta, en cambio los más pequeños dan pasos más rápidos. Puede ir entre 90 a 120 pasos/min.
- Desplazamiento vertical y lateral: equivalen a 5 cm cada uno.
- Movimiento articular: Los movimientos articulares de tobillo ocurren entre los 20° de flexión plantar y los 15° de dorsiflexión. La rodilla se mueve entre extensión completa a 60° de flexión (en la fase de balanceo). La cadera se moviliza entre 30° de flexión y 15° de extensión.
- Velocidad: se aproxima a 1 metro por segundo; sin embargo, puede variar en un rango entre 3 y 4 Km/hr dependiendo del largo de las extremidades inferiores y la resistencia aeróbica del individuo.
Cambios en la Marcha del Adulto Mayor
En el envejecimiento ocurren una serie de modificaciones en los mecanismos nerviosos centrales y periféricos que controlan el equilibrio y en el aparato locomotor, que pueden modificar el patrón normal de la marcha, constituyendo la marcha senil.
La marcha senil se caracteriza por una postura del cuerpo con discreta proyección anterior de cabeza, flexión del tronco, caderas y rodillas. Las extremidades superiores tienden a realizar un menor balanceo y el desplazamiento vertical del tronco se reduce. El largo del paso disminuye y el ancho del paso se incrementa levemente. Los ancianos tienen una fase de balanceo reducida a expensas de la fase de doble apoyo. El doble apoyo aumenta con la edad de un 15-20% del ciclo de marcha hasta el 25-30%. Durante la fase de doble apoyo el centro de gravedad se encuentra entre los pies, lo que favorece la estabilidad. El ritmo al caminar se relaciona con el largo de las piernas y no cambia excepto que existan patologías.
Alteraciones Músculo-Esqueléticas Asociadas al Envejecimiento
A medida que envejecemos, el sistema músculo-esquelético sufre numerosos cambios que afectan a los segmentos corporales que participan en la marcha.
- Tobillo: Disminuye la fuerza del tríceps sural y el rango articular en parte por pérdida de elasticidad de las partes blandas.
- Pie: Es común la atrofia de las células fibroadiposas del talón, disminución de la movilidad de las articulaciones del antepié con deformidades, zonas de hiperqueratosis en la piel de planta y dorso de ortejos y atrofia de la musculatura intrínseca del pie.
- Rodilla: Por la alta prevalencia de artrosis, se produce disminución de la movilidad articular, siendo más compleja la pérdida de extensión completa de la rodilla por el costo energético que implica mantener la marcha y la inestabilidad que podría generar. La generación de osteofitos puede ir dañando el aparato cápsulo-ligamentoso de la rodilla y producir una inestabilidad progresiva, alteraciones del eje (genu valgo o varo) y claudicación espontánea.
- Cadera: Es bastante frecuente que por la posición sedente prolongada se produzca acortamiento del músculo iliopsoas favoreciendo la pérdida de extensión de la cadera. Debido al acortamiento del psoas iliaco y su eventual sobreactivación mioeléctrica se altera el patrón de reclutamiento muscular en el plano sagital y el glúteo mayor (extensor de cadera) pierde capacidad de activación. La alteración entre las fuerzas de flexión y extensión genera condiciones poco favorables para la articulación y se precipita el desgaste articular. Secundario al desgaste del cartílago articular se puede producir disminución de la movilidad e incluso rigidez en flexo de cadera. Cuando la artrosis es muy severa, la cabeza femoral puede aplanarse ocasionando acortamiento de la extremidad. Por último, la sarcopenia y el dolor pueden favorecer que exista una insuficiencia de los músculos abductores de cadera.
- Columna vertebral: Debido a la disminución de altura de discos intervertebrales y eventual acuñamiento de vértebras por fracturas osteoporóticas, se produce una cifosis dorsal que favorece que el centro de gravedad se desplace hacia anterior.
En el adulto mayor aparece el fenómeno de sarcopenia y esto es especialmente relevante en músculos antigravitatorios como glúteos, cuádriceps, tríceps sural, fundamentales en el equilibrio y la locomoción.
La Velocidad de Marcha como Indicador Clave
Uno de los aspectos de la marcha más importantes en la tercera edad es la velocidad. La velocidad de marcha menor a 1 m/seg es indicador de eventos adversos en el adulto mayor aparentemente sano y si la velocidad de marcha disminuye hasta menos de 0,8 m/seg, se puede perder la capacidad de marcha extradomiciliaria funcional. A partir de los 60 años la velocidad de marcha rápida disminuye 1% por año, debido a que los ancianos tienen menor fuerza propulsiva, menor resistencia aeróbica y a que sacrifican el largo del paso en favor de lograr una mayor estabilidad. En Chile se encontró que la velocidad de marcha rápida a los 60 años obtenida a través del test de marcha de 6 minutos es en promedio 1,7 m/seg en hombres y 1,6 m/seg en mujeres. Un estudio peruano midió la velocidad de marcha en 10 metros y encontró valores promedio de 0,95 m/s en el grupo de 60 a 69 años, 0,91 m/s en ancianos de 70 a 79 años y 0,84 m/s en mayores de 80 años, donde los peores valores se encontraban en ancianos frágiles y mujeres.

Evaluación del Trastorno de Marcha
La evaluación del paciente es clave para poder sospechar la etiología del problema y orientar el estudio del trastorno de marcha.
Anamnesis Detallada
Se debe preguntar por la evolución del trastorno de marcha en el tiempo y la coincidencia con aparición de otros síntomas (síncope, vértigo, caída, temblor, falta de fuerza, dolor, rigidez, alteración sensitiva, etc.) o síndromes geriátricos (deterioro cognitivo, incontinencia, constipación, trastorno del ánimo, polifarmacia). Es importante investigar antecedentes funcionales como capacidad de marcha intra y extradomiciliaria, uso de ayudas técnicas, uso de lentes o audífonos, capacidad de realizar otras actividades de vida diaria básicas (avanzadas e instrumentales), incluyendo actividades de riesgo y miedo a caer. También se debe indagar por comorbilidades (enfermedades neurológicas, musculoesqueléticas, viscerales, metabólicas), hábitos, fármacos, antecedentes mórbidos familiares, apoyo sociofamiliar y ambiente.
Examen Físico Integral
El énfasis debe estar en el examen musculoesquelético y neurológico, sin olvidar la evaluación sensorial (visión y audición), cardio-respiratorio y mental. El examen musculoesquelético se centra en columna y extremidades inferiores. Debe considerar la inspección de la postura de tronco (escoliosis, cifosis) y extremidades, de las masas musculares (abdominales, glúteos, cuádriceps, dorsiflexores de tobillo, gastronecmios, intrínsecos del pie), deformidades óseas o de partes blandas (rodillas y pies), alineación de las extremidades inferiores. Si se detecta alguna asimetría se puede medir la longitud y perímetros de los segmentos de extremidades inferiores. La palpación debe estar dirigida a las zonas dolorosas más frecuentes en masas musculares y tejidos blandos periarticulares (bursas, tendones, ligamentos). La evaluación articular de columna, cadera, rodilla, tobillo y pie debe considerar el rango de movimiento (activo y pasivo) y estabilidad articular, junto con pruebas especiales para identificar sinovitis, bloqueos, entre otros.
El examen neurológico debe incluir pares craneanos, pruebas cerebelosas, sistema motor (fuerza, tono, reflejos osteotendíneos, reflejos patológicos) y sensitivo (sensibilidad superficial y profunda). El examen mental debe enfocarse en detectar capacidades cognitivas (por ejemplo con test minimental) y afectivas.
Pruebas Especiales para la Evaluación del Equilibrio y la Marcha
Finalmente se realiza la evaluación del equilibrio y la marcha, para lo cual contamos con elementos de evaluación subjetiva y algunos test más objetivos. La evaluación subjetiva incluye mirar cómo el paciente camina para evaluar los movimientos de los miembros superiores e inferiores, base de sustentación, simetría del paso, uso de ayuda técnica, entre otros.
- Test de Romberg progresivo: se solicita al paciente que se mantenga parado, con los pies juntos durante 10 segundos, con los ojos abiertos y cerrados; luego se repite con los pies en semitandem y tándem para aumentar la sensibilidad del test. Los pacientes con déficits vestibulares y propioceptivos pierden estabilidad al cerrar los ojos.
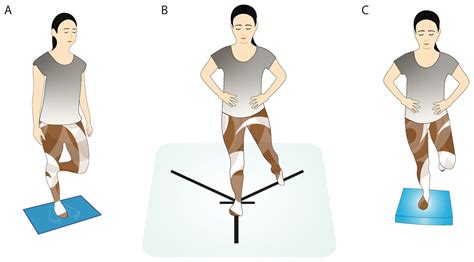
- Apoyo Monopodal: tiempo que se mantiene el paciente sobre un pie. Es un muy buen predictor de caídas. Menos de 5 segundos es anormal.
- Test de alcance funcional: mide la distancia que un paciente puede alcanzar con su brazo extendido mientras permanece de pie sin desplazar sus pies. Este test predice caídas cuando es menos de 10 cm.
- Test “get up and go”: es sencillo de realizar en la clínica cotidiana. El paciente debe levantarse de una silla sin usar los brazos, caminar tres metros en línea recta, girar y regresar a sentarse en la silla sin utilizar los brazos, controlando el tiempo que lleva realizarla. Tiene buena correlación con movilidad funcional y equilibrio. El tiempo mayor a 14 segundos se asoció a mayor riesgo de caídas.
- Test de la tarea doble: evalúa la capacidad de marcha mientras el paciente realiza una tarea cognitiva como nombrar animales o restar números. La marcha cautelosa o enlentecida al realizar la doble tarea es característico de las alteraciones corticales o subcorticales, mientras que los pacientes con trastornos ansiosos mejoran su marcha al concentrarse en una segunda tarea.

Clubes de Adultos Mayores: Un Espacio para el Diagnóstico y la Participación
Los clubes de adultos mayores son organizaciones funcionales y autónomas, donde las personas mayores se reúnen de acuerdo con su territorio y afinidades comunes. Al presente año, existen 50 clubes de adulto mayor.
Las personas mayores pertenecientes a clubes de la comuna reciben diversos servicios y beneficios por parte de la Municipalidad, tales como salidas culturales, recreativas, talleres, etc. Por otra parte, el Centro Día facilita espacios para que los clubes se reúnan presencialmente, según la disponibilidad.
Además, para un mejor desarrollo de los clubes, la Municipalidad de Lo Barnechea trabaja coordinadamente con la Unión Comunal de Adultos Mayores (UCAM) que agrupa a diferentes clubes de la comuna y que promueve la participación social de los integrantes, facilitando acciones de asociatividad y esparcimiento.
Directiva UCAM: presidente Ana Cárdenas Vargas; vicepresidente Juan Fernández Galarce; secretaria Yolanda Cáceres; tesorera María Teresa Celis.
Para inscripciones, diríjase al Centro Día para recibir orientación respecto a los clubes de adulto mayor existentes en la comuna. Esta instancia tiene como objetivo conectar al equipo de salud con la comunidad, abriendo espacios de encuentro y diálogo. Para llevar a cabo este gran diagnóstico se visitaron los clubes con funcionarios del departamento, quienes, a través de diferentes metodologías. En primera instancia, se formaron grupos para trabajar un diagrama institucional, enumerando y ordenando por importancia los servicios, instituciones, departamentos, etc. que ellos conocían.
“Llevamos a cabo un diagnóstico participativo ejecutado por el programa más adultos mayores Autovalentes, instancia en la cual se realizó un levantamiento de necesidades y problemáticas que aquejan a las personas mayores. Este diagnóstico fue llevado a cabo en cada uno de los clubes de los sectores de la comuna, distribuidos en el sector 1 rojo, sector 2 azul y 3 verde.

Clubes Comunitarios como Modelo de Atención Participativa
El Centro Metropolitano del Adulto Mayor (CEMAN) de la Universidad de Guadalajara, Centro Universitario de Ciencias de la Salud, ha implementado los clubes comunitarios como un modelo de atención participativa que da respuesta a diversas necesidades de las personas mayores. La finalidad es promover la continuidad de su participación dentro de la sociedad con el desarrollo de actividades para mantener una calidad de vida mediante un envejecimiento activo y con éxito.
Validación de una Escala de Experiencia de Vida en Clubes Comunitarios
Con el objetivo de validar una escala de experiencia de vida en adultos mayores que acuden a clubes comunitarios adscritos al CEMAN en Zapopan, Jalisco, México, se realizó un estudio. Participaron 120 adultos mayores de 60 años y más. Se diseñó una escala de 54 preguntas distribuidas en cuatro dimensiones: participación, sentido de pertenencia, redes sociales y sentido de vida. Se empleó el método de cálculo del coeficiente de fiabilidad alfa de Cronbach.
Para analizar la validez del cuestionario se realizó un análisis factoriales exploratorios de cada ítem. Con el análisis de la matriz de componentes rotados se eliminaron ocho preguntas que no lograron ser factibles, por presentar un valor menor al 0,5, quedando un total de 46 reactivos. La escala en su totalidad mostró una fiabilidad de α=0,96, mostrando tener un nivel alto de acuerdo a esta población de estudio.
La Socialización en la Tercera Edad: Un Factor Decisivo para la Salud
La socialización en la tercera edad es un factor decisivo para la salud física, mental y emocional. Participar en actividades sociales, compartir tiempo con otras personas y mantener vínculos afectivos son aspectos que no deben descuidarse al llegar a la vejez.
A medida que las personas envejecen, su esfera social tiende a reducirse. Factores como la jubilación, la pérdida de seres queridos, los problemas de movilidad o el distanciamiento familiar pueden limitar la vida social del adulto mayor. El aislamiento social tiene consecuencias reales. Las personas mayores que no socializan presentan más riesgo de depresión, ansiedad y deterioro cognitivo. La falta de interacción diaria afecta el estado de ánimo y la autoestima, favoreciendo la aparición de trastornos del sueño, pérdida de apetito o apatía.
La esfera social del adulto mayor cambia de forma natural. Al dejar el mundo laboral, se pierden muchas relaciones diarias. La familia, además, puede vivir situaciones distintas: hijos ocupados, nietos en edad escolar, amigos que residen lejos o que van falleciendo. Es importante entender que, en esta etapa, la socialización no debe depender únicamente del núcleo familiar.
Beneficios Múltiples de la Socialización en la Tercera Edad
Los beneficios de socializar en la tercera edad son múltiples y abarcan todas las áreas del bienestar:
- Mejora del estado emocional: El contacto regular con otras personas ofrece estímulos positivos, refuerza el sentimiento de pertenencia y combate la soledad.
- Incremento de la autoestima: Conversar, debatir o participar en juegos grupales son actividades que ejercitan la memoria, la atención y el lenguaje.
- Estimulación cognitiva: Mantener una vida social activa favorece la estimulación cognitiva continua y contribuye a retrasar el deterioro mental.
- Beneficios para la salud física: El beneficio de socializar también se refleja en la salud física.
Estrategias para Fomentar el Contacto Social
Existen muchas maneras de fomentar el contacto social en la tercera edad:
- Actividades organizadas para mayores: Talleres de manualidades, grupos de lectura, gimnasia suave o juegos de mesa en centros de día favorecen la interacción y el disfrute.
- Convivencia familiar: Participar en reuniones familiares, acompañar a nietos o colaborar en pequeñas tareas del hogar refuerza los lazos afectivos.
- Herramientas digitales: Cuando se adaptan adecuadamente, permiten mantener el contacto con familiares y amigos a distancia.

Detección y Abordaje del Aislamiento Social
El aislamiento social puede detectarse y abordarse antes de que derive en problemas más graves. El retraimiento social puede manifestarse como pérdida de interés por actividades habituales, negativa a salir de casa, irritabilidad o tristeza sin causa aparente. Acudir a centros de día, participar en actividades de barrio o inscribirse en talleres para mayores son recursos accesibles para romper el aislamiento.
En Sanitas se trabaja cada día para potenciar la socialización en la tercera edad, conscientes de que una vida social activa es sinónimo de una vida más saludable y plena.
Acceso a Programas y Centros de Apoyo
Para acceder a programas de apoyo, se puede solicitar el ingreso al CEDIAM más cercano (acompañado por tu cuidador o cuidadora). También se puede acceder si se fue derivado desde un organismo de salud o si se resulta seleccionado por la entidad que ejecuta el proyecto. Cada centro diurno ofrece distintos talleres, a los que se puede acceder según un plan de intervención individual.
Los servicios de apoyo se definen a partir de una valoración geriátrica integral, realizada por el equipo de profesionales del centro. Esta evaluación considera distintos aspectos, como la salud, el nivel de funcionalidad, el estado mental (cognitivo-anímico) y la situación social.
Para acceder a ciertos beneficios, puede ser necesario presentar:
- Cartola Hogar, donde se indique tu Calificación Socioeconómica (CSE) hasta el tramo del 60% del Registro Social de Hogares (RSH).
- Certificado de un o una profesional de la salud que acredite tu nivel de dependencia (leve o moderada, según el centro).
Juventud y Participación Social
tags: #club #de #adultos #mayores #diagnostico