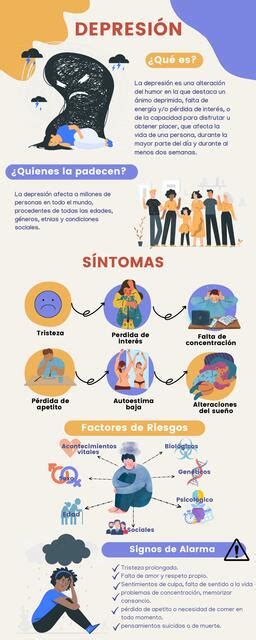
Entendiendo la Depresión
La depresión se entiende como un estado de ánimo triste que persiste, incluso después de que la causa externa se haya disipado, o como una expresión desproporcionada de dicha causa. En casos severos, la depresión puede no tener una causa externa precipitante. Es una enfermedad mental, un trastorno del estado de ánimo en el cual los sentimientos de tristeza, pérdida, ira o frustración están presentes casi todos los días durante al menos dos semanas, interfiriendo a menudo con la vida diaria. El paciente con depresión pierde el interés e incluso la ilusión de vivir, sintiéndose incapaz de realizar sus actividades previas. Esta tristeza es patológica, profunda y abarca la totalidad del ser.
La Organización Mundial de la Salud (OMS) considera que la depresión, en cualquiera de sus formas o variantes, es una de las mayores epidemias que afecta a la humanidad en los últimos decenios. El costo de la depresión es alto en términos económicos, pero incalculable en términos de sufrimiento, ya que los trastornos depresivos interfieren con el funcionamiento cotidiano del paciente y causan dolor y sufrimiento no solo a quienes lo padecen, sino también a sus seres queridos. No hay salud sin salud mental, y los trastornos mentales aumentan el riesgo de padecer enfermedades transmisibles y no transmisibles, además de contribuir a las lesiones no intencionales e intencionales.
Epidemiología de la Depresión en el Adulto Mayor
La elevada prevalencia de enfermedades psíquicas en los ancianos supone un importante problema de salud, cada vez más apremiante si se tiene en cuenta que los estudios demográficos muestran un progresivo envejecimiento de la población en muchos países. La población mundial envejece rápidamente; en 2023, 1100 millones de personas tenían 60 años o más, y se prevé que esta cifra casi se duplique a 2100 millones en 2050, representando aproximadamente una quinta parte de la población mundial. El número de personas de 80 años o más se triplicará con creces entre 2023 y 2060, hasta llegar a los 545 millones.
Aun cuando la depresión es el trastorno psiquiátrico más habitualmente encontrado en las personas mayores de 65 años, tanto en la población anciana en general como en pacientes con demencia, no resulta fácil dar cifras reales sobre la magnitud del problema. La prevalencia total del trastorno depresivo mayor en la población geriátrica oscila entre el 1,2 % y el 9,4 %. Si se incluyen los individuos con síntomas depresivos que no satisfacen los criterios para depresión mayor, la prevalencia aumenta a cifras que llegan hasta el 49 %.
Prevalencia en diferentes contextos
- En Estados Unidos y Europa, la prevalencia de depresión oscila entre el 6 % y el 20 %, aunque en Italia puede ascender hasta el 40 %.
- En México, la prevalencia fue del 5,8 % en mujeres y del 2,5 % en hombres, incrementándose con la edad.
- Otros estudios evidencian que este es el trastorno afectivo más frecuente en personas mayores de 60 años, afectando a un 15 %-20 % de la población ambulatoria.
- La prevalencia se incrementa hasta un 25 %-40 % en pacientes hospitalizados.
- En instituciones geriátricas u hospitales, la sintomatología depresiva se encuentra entre un 40 % y un 50 %.
- La incidencia de casos nuevos por año es del 15 %.
En Chile, la tasa de prevalencia de sintomatología depresiva disminuyó a un 11,2 % para ambos sexos en un rango etario de 65 años o más, con un 4,1 % para la población masculina y un 16,9 % para la población femenina. Aproximadamente el 14 % de los adultos de 70 años o más tienen un trastorno mental, y estas afecciones representan el 6,8 % del total de años vividos con discapacidad en este grupo etario.
El Adulto Mayor Institucionalizado: Vulnerabilidad y Entorno
El adulto mayor institucionalizado es más vulnerable y, por lo tanto, más proclive a padecer depresiones. En las residencias de ancianos, la vida se hace rutinaria en muchos casos, y la prevalencia de enfermedades es más alta. Todo ello provoca monotonía, hastío, aburrimiento y puede desencadenar o descompensar enfermedades depresivas. Los residentes que mantienen un buen estado de ánimo suelen ser los más autónomos y los que mantienen mejores relaciones con su entorno social.
La institucionalización ha tenido como finalidad resolver problemas derivados de escasos recursos económicos, falta de apoyo, abandono o marginación social. Sin embargo, surgen características negativas como el cambio de contexto, la pérdida de reconocimiento social, el sentimiento de carga e inutilidad, el desarraigo, el aislamiento y, en ocasiones, el maltrato. Estas condiciones de vida y la falta de contacto social se han asociado directamente con síntomas depresivos en adultos mayores que viven en residencias.
Hallazgos en estudios sobre institucionalización
Un estudio realizado en Centros de Bienestar del Anciano (CBA) de Medellín, Colombia, evaluó a 276 adultos mayores institucionalizados. En esta población, el 33,4 % de los adultos mayores presentaban depresión entre leve y severa, y el 83,3 % algún nivel de desesperanza. Los resultados indicaron que los adultos dependientes para la realización de actividades cotidianas tuvieron mayores porcentajes de síntomas de depresión. Se asociaron con una mayor probabilidad de presentar síntomas de depresión:
- Altos niveles de ansiedad (OR = 2.74)
- Deterioro funcional (OR = 2.82)
- Ningún grado de formación académica (OR = 3.70)
- Mujeres parcialmente dependientes (OR = 21.89)
En general, la pérdida de roles, el estado de dependencia y una calidad de vida disminuida aumentan la sintomatología depresiva en este grupo. La participación social en la vejez ayuda a tener una mejor calidad de vida en el ámbito biopsicosocial, contrarrestando el riesgo de aislamiento social, soledad y desesperanza, manteniendo a la persona activa física y mentalmente, y mejorando su salud y bienestar.

Particularidades de la Depresión en la Vejez
La depresión en los adultos mayores es un problema generalizado y no es una parte normal del envejecimiento, pero con frecuencia no se reconoce ni recibe tratamiento. Aunque los síntomas fundamentales del síndrome depresivo son similares en el adulto joven y en el anciano, la depresión tardía tiene ciertas particularidades. El envejecimiento puede afectar la cognición, memoria, inteligencia, personalidad y conducta, pero muchos cambios en la salud mental son resultado de la enfermedad y no del envejecimiento en sí.
Síntomas y comorbilidades
Junto a la tristeza, en el adulto mayor aparecen otros síntomas como alteraciones del sueño y del apetito, quejas somáticas y alteraciones del contenido del pensamiento. La depresión puede afectar el funcionamiento cognitivo, especialmente la capacidad de concentración y la memoria. Un deterioro cognitivo ya presente previamente en el anciano deprimido dificulta su reconocimiento y complica la evolución del síndrome.
La depresión en la población geriátrica es un ejemplo de enfermedad con presentación atípica e inespecífica. Dada la pluripatología de estos pacientes, la depresión coexiste con otras enfermedades físicas, mostrando:
- Expresión en forma de quejas somáticas.
- Mayor frecuencia de síntomas psicóticos.
- Posibles trastornos conductuales.
- Presencia de comorbilidad.
La hipótesis de la depresión vascular
Existe un reconocimiento casi unánime de la existencia de organicidad en la depresión de inicio tardío o muy tardío, un cuadro clínico que se presenta en mayores de 75-80 años, generalmente sin antecedentes depresivos previos, pero con una posible agregación familiar y factores de riesgo vascular. Más del 90 % de estos ancianos presentan lesiones isquémicas silentes en la sustancia blanca cerebral (WMH - White Matter Hyperintensives), visibles en pruebas de neuroimagen como la resonancia magnética nuclear (RMN). Otros hallazgos estructurales subclínicos incluyen la atrofia cortical y central.
Estos descubrimientos respaldan la hipótesis de riesgo de depresión vascular en la edad avanzada, independiente de pérdidas psicosociales y no relacionada con mecanismos adaptativos. Los ancianos con factores de riesgo vascular (hipertensión arterial, diabetes mellitus, enfermedad coronaria) deben considerarse un grupo frágil que requiere una monitorización estrecha, fundamentalmente por su asociación con deterioro cognitivo. Existe una alta incidencia de depresión en pacientes con estas patologías, así como en aquellos que han sufrido un ictus y presentan lesiones vasculares en sustancia blanca y núcleos grises subcorticales.
Factores de Riesgo para la Depresión en Adultos Mayores
La depresión es un proceso multifactorial y complejo, cuya probabilidad de desarrollo depende de un amplio grupo de factores de riesgo, algunos de los cuales interactúan de manera compleja, pudiendo ser causas o consecuencias de la enfermedad. Los factores de riesgo ayudan a prevenir o detectar una posible enfermedad.
Factores psicosociales y de vida
- Duelos: La pérdida de familiares cercanos y amigos afecta profundamente a las personas de edad avanzada, que empiezan a sentir la desaparición de su generación.
- Aislamiento social y soledad: Son factores de riesgo cruciales.
- Pérdida de roles: La jubilación puede provocar la pérdida del rol personal y profesional, disminuyendo la autonomía y autoestima. Un estudio de México relata que retirarse de la vida laboral activa afecta drásticamente, con descenso de actividad intelectual, física e ingresos económicos, y disminución de contacto social, lo que puede conducir a depresión.
- Bajo nivel de recursos económicos: La mayoría de las personas de la tercera edad reciben pensiones o jubilaciones más bajas que su sueldo habitual, llevando a una caída en su estándar de vida. Los adultos mayores con condiciones económicas regulares presentan mayor riesgo de depresión.
- Pérdida de independencia: Dificultades para cuidarse sin ayuda o movilizarse, o la pérdida de privilegios para conducir.
- Mudanza del hogar: Por ejemplo, a un centro de la tercera edad.
- Maltrato: Incluye cualquier tipo de maltrato físico, verbal, psicológico, sexual o económico, así como la desatención. Uno de cada seis adultos mayores sufre malos tratos, a menudo por parte de sus propios cuidadores.
Factores biológicos y de salud
- Enfermedades crónicas: Un gran porcentaje de adultos mayores presenta hipertensión arterial, diabetes mellitus y dislipidemia, patologías que son un factor de riesgo para su salud y pueden conducir a la muerte. El dolor o padecimiento crónico son factores que incrementan el riesgo de depresión.
- Cambios en el cerebro y cuerpo: Disminución del flujo sanguíneo (isquemia) puede llevar a endurecimiento de vasos sanguíneos y afectar el cerebro, causando depresión vascular.
- Padecimientos físicos: Trastornos tiroideos, enfermedad de Parkinson, enfermedad del corazón, cáncer, accidente cerebrovascular pueden estar relacionados con la depresión.
- Medicamentos y sustancias: El consumo excesivo de alcohol o de determinados medicamentos (como los somníferos) puede empeorar la depresión.
- Discapacidad sensorial: La pérdida de visión o de audición, si no se corrige, expone a la depresión.
- Factores genéticos: Los familiares de primer grado de pacientes con trastorno depresivo mayor tienen el doble de posibilidades de presentar depresión. Un polimorfismo del gen que codifica el transportador de la serotonina puede influir en su desarrollo, produciendo una disminución del transporte de este neurotransmisor.
Otros factores relevantes
- Género: La prevalencia e incidencia de los trastornos depresivos es mayor en mujeres que en hombres, comenzando en la adolescencia y manteniéndose en la edad adulta. No obstante, los índices disminuyen entre las mujeres después de la menopausia, y la depresión posmenopáusica generalmente se produce en mujeres con antecedentes de depresión.
- Personalidad: Rasgos neuróticos de la personalidad se asocian con mayor incidencia de casos y recaídas de depresión mayor, aumentando la posibilidad de desarrollarla ante acontecimientos adversos.
- Factores cognitivos: Los esquemas negativos, pensamientos automáticos, distorsiones cognitivas y creencias disfuncionales tienen un papel fundamental en el procesamiento de la información.
Diagnóstico de la Depresión en la Tercera Edad
La depresión en los adultos mayores puede ser difícil de detectar debido a que muchos de los síntomas usuales, como fatiga, falta de apetito y problemas para dormir, también pueden ser parte del proceso de envejecimiento normal o de un padecimiento físico. Esto puede llevar a que los síntomas de la depresión temprana sean ignorados o confundidos con otras afecciones comunes en esta población. En casos graves, los síntomas pueden incluso parecerse a los de la demencia.
Criterios diagnósticos del DSM-IV y DSM-5
El Manual Diagnóstico y Estadístico de Trastornos Mentales (DSM) es una herramienta clave para el diagnóstico. La quinta edición (DSM-5) divide la clasificación anterior de "trastornos del estado de ánimo" en "trastornos depresivos" y "trastornos bipolares". No introduce cambios significativos respecto a los criterios diagnósticos del DSM-IV-TR para el episodio de depresión mayor, a excepción de modificaciones y especificaciones:
La característica esencial para un episodio depresivo mayor es un período de al menos dos semanas consecutivas en el que la persona manifiesta un mínimo de cinco síntomas, de los cuales al menos uno debe ser estado de ánimo depresivo y/o disminución del interés o placer por todas o casi todas las actividades.
Los criterios del DSM-IV para un trastorno depresivo mayor, aplicados al adulto mayor, incluyen:
- Pérdida de placer (anhedonia): Marcada disminución del placer o interés por hacer cosas, que en el anciano puede ser difícil de distinguir de la desesperanza.
- Falta de reactividad: No sentirse mejor, ni siquiera temporalmente, cuando ocurre algo bueno.
- Cambios en el patrón de sueño: Que también es difícil de evaluar en el anciano, ya que la necesidad de sueño cambia con la edad (despertar precoz es común en depresión).
- Agitación psicomotora o enlentecimiento.
- Fatiga o pérdida de energía.
- Sentimientos de inutilidad o de culpa: Aunque en el adulto mayor pueden expresarse como "no veo qué más puedo hacer" o "ya terminé mi tarea", esperando la muerte.
- Disminución de la capacidad de concentración: O marcada indecisión casi cada día.
- Pensamientos recurrentes de muerte o ideación suicida.
El DSM-5 introduce nuevos especificadores como "con características mixtas" (síntomas depresivos y maníacos/hipomaníacos coexistentes) y "con ansiedad" (presencia de al menos dos síntomas de ansiedad). También se amplía la especificación de "inicio en el postparto" a "con inicio en el periparto", incluyendo el embarazo.
El espectro depresivo
Más allá de los criterios estrictos del DSM, se plantea la existencia de un espectro depresivo, especialmente en adultos mayores, que incluye cuadros que no cumplen todos los criterios de depresión mayor pero causan discapacidad y aumentan el riesgo de patología cardiovascular y morbimortalidad. Es importante identificar a estas personas, ya que podrían beneficiarse de intervenciones.
Otros cuadros depresivos incluyen:
- Distimia: Presenta algunos síntomas depresivos durante dos años o más, siendo altamente discapacitante.
- Depresión menor: Episodio depresivo que dura más de dos semanas pero menos de dos años, y se asocia a mayor riesgo de morbimortalidad general y de desarrollar nuevos episodios depresivos.
- Episodios depresivos breves, recurrentes: Con decaimiento intenso, anhedonia o tristeza y cinco criterios, pero que duran menos de dos semanas.
- Síntomas depresivos dispersos: De menor intensidad pero sostenidos en el tiempo, pueden ser relevantes.
Suicidio y Desesperanza en el Adulto Mayor
La complicación más preocupante de la depresión es el suicidio. Aunque se asume que las mayores tasas de suicidio son las de los jóvenes, en realidad la mayor tasa en Estados Unidos la tienen los hombres blancos mayores de 85 años o más. Los hombres representan la mayoría de los suicidios entre las personas mayores, siendo los divorciados o viudos los que tienen mayor riesgo. La valoración del riesgo de suicidio es fundamental en la evaluación de la depresión en el anciano, ya que entre el 60 % y el 90 % de las personas mayores de 75 años que se suicidan tienen un diagnóstico de depresión.
La desesperanza, definida como un panorama negativo ante la ocurrencia de un hecho significativo, es un sentimiento clave. En los adultos mayores, se presenta una ambivalencia de sentimientos entre la esperanza y la desesperanza. La exacerbación de la desesperanza podría llevar a contemplar el suicidio como una única salida. En Chile, los adultos mayores desde los 60 años presentan una tasa de suicidio del 12,45 % por cada 100 000 habitantes.
Cortometraje sobre el suicidio y las señales de alerta
Distinción entre Pseudodemencia Depresiva y Demencia
En pacientes con un tipo particular de depresión, conocida como pseudodemencia depresiva o actualmente "demencia reversible de causa depresiva", la probabilidad de presentar demencia es cuatro veces mayor después de tres años de seguimiento que en pacientes con depresión sin síntomas cognitivos. El déficit cognitivo es uno de los criterios diagnósticos de la depresión mayor, y cuando se producen síntomas cognitivos intensos durante los episodios depresivos, podría ser un pronóstico de cuadros demenciales.
Para diferenciar una demencia de origen depresivo de una demencia propiamente tal (irreversible, como el Alzheimer), es crucial considerar:
- Historia previa: Un antecedente clínico de un cuadro anímico que precedió a la demencia es sugerente de pseudodemencia.
- Velocidad de instalación: Una progresión rápida de los síntomas (ej., en cuatro meses) sugiere un cuadro anímico.
- Quejas del paciente: Los pacientes con pseudodemencia se quejan mucho de su déficit cognitivo, mientras que los pacientes con Alzheimer suelen minimizar sus problemas.
- Resultados de pruebas cognitivas: En un test minimental, los resultados de un paciente con pseudodemencia suelen ser mejores en relación a cómo se siente el paciente.
- Delirios: Los de origen depresivo tienden a ser somáticos.
- Alteraciones del sueño: En pseudodemencia, predominan los despertares precoces, mientras que en demencias son más variables.
- Anhedonia vs. Apatía: El paciente con pseudodemencia depresiva presenta marcada anhedonia (incapacidad de sentir disfrute), que es diferente de la apatía (falta de motivación).
La depresión y la demencia coexisten en alrededor del 33 % de los casos en la tercera edad. A veces, la depresión de comienzo tardío puede estar precediendo a un cuadro de demencia, probablemente de tipo vascular.
Estrategias de Manejo y Prevención
La depresión a menudo responde al tratamiento, y el desenlace clínico es mejor para quienes tienen acceso a servicios sociales, familia y amigos que los ayuden a mantenerse activos y ocupados. Los primeros pasos del tratamiento incluyen tratar cualquier padecimiento subyacente, suspender medicamentos que puedan empeorar los síntomas y evitar el alcohol y los somníferos. Si estas medidas no son suficientes, los antidepresivos y la psicoterapia suelen ser efectivos, generalmente con dosis más bajas de antidepresivos y un incremento más lento en personas mayores.
Recomendaciones para el manejo en el hogar y en la institución:
- Realizar ejercicio regularmente, si es médicamente aprobado.
- Rodearse de personas positivas y cariñosas, y participar en actividades agradables.
- Establecer buenos hábitos de sueño.
- Aprender a identificar los signos tempranos de depresión y cómo reaccionar.
- Disminuir el consumo de alcohol y evitar drogas ilícitas.
- Hablar de los sentimientos con alguien de confianza.
- Tomar los medicamentos correctamente y comunicar cualquier efecto secundario.
La participación social en la vejez es un factor protector fundamental, ya que ayuda a contrarrestar el riesgo de aislamiento social, la soledad y la desesperanza, manteniendo a la persona activa física y mentalmente, y mejorando su salud y bienestar. Es importante incentivar al adulto mayor a participar en agrupaciones comunitarias, lo que les ayuda a distraerse, generar relaciones, y fortalecer su crecimiento personal, dándoles un propósito en la vida.

tags: #caracteristicas #del #adulto #mayor #institucionalizado #y