La exploración física del tórax es una parte fundamental del examen clínico, especialmente en el adulto mayor, donde la detección temprana de patologías respiratorias puede ser crucial. Este proceso, que ha sido la piedra angular de la relación médico-paciente durante siglos, se complementa hoy con avances tecnológicos, pero no pierde su relevancia. La auscultación pulmonar, en particular, permite al clínico obtener información valiosa sobre el estado del sistema respiratorio, ayudando a generar hipótesis diagnósticas y a orientar la elección de estudios paraclínicos.
Preparación y Consideraciones Generales para la Exploración Física
Al iniciar la exploración física, es esencial que el paciente se encuentre en una posición cómoda, preferiblemente sentado, con el tórax desnudo para permitir un acceso adecuado a la zona a examinar, siempre respetando la intimidad del paciente. Los pacientes ancianos pueden requerir más tiempo para desvestirse y trasladarse, por lo que no deben ser apresurados. La camilla debe ajustarse a una altura accesible, y se puede utilizar un banquito para facilitar el acceso. Los pacientes debilitados no deben dejarse solos en la camilla. Algunas partes del examen pueden resultar más cómodas si el paciente está sentado en una silla.
La observación general del paciente proporciona información útil sobre su estado funcional, higiene personal, estado mental y capacidad de autocuidado. Se debe registrar el peso en cada consulta y la altura anualmente para detectar posibles reducciones asociadas a la osteoporosis. La temperatura también debe ser registrada; la hipotermia puede pasar inadvertida, y la ausencia de fiebre no descarta una infección.
Los pulsos y la presión arterial deben medirse en ambos brazos. Se recomienda registrar el pulso durante 30 segundos y anotar cualquier irregularidad. La presión arterial puede sobreestimarse en ancianos debido a la rigidez arterial (seudohipertensión arterial). La hipotensión ortostática es frecuente y debe buscarse, midiéndola con el paciente en decúbito supino y luego de pie durante 3-5 minutos.
La frecuencia respiratoria en adultos mayores varía según su estado de salud. En quienes viven de forma independiente, suele ser de 12 a 18 respiraciones por minuto, mientras que en aquellos que requieren atención a largo plazo puede ser mayor (16-25 respiraciones por minuto).
Técnicas de Exploración del Tórax
La exploración del tórax sigue una secuencia lógica que incluye inspección, palpación, percusión y auscultación. Cada una de estas técnicas aporta información específica para integrar hallazgos en síndromes y orientar el diagnóstico.
1. Inspección
La inspección del tórax implica una observación cuidadosa y detallada de su superficie para detectar alteraciones de forma, volumen, estado de la superficie y movilidad. Se divide en estática y dinámica.
- Inspección estática: Proporciona información sobre el tipo de tórax, deformidades y el estado de la superficie (piel, presencia de nevos, cicatrices, etc.). El tórax normal es simétrico. En el anciano, el tórax puede presentar cambios como aumento del diámetro anteroposterior y alteraciones en la columna vertebral y partes blandas.
- Inspección dinámica: Evalúa los movimientos respiratorios, que pueden estar aumentados o disminuidos en número e intensidad, de forma uni o bilateral.
Alteraciones de la Frecuencia Respiratoria:
- Taquipnea: Aumento de la frecuencia respiratoria.
- Bradipnea: Disminución de la frecuencia respiratoria.
- Batipnea: Respiración profunda.
- Polipnea: Aumento de la frecuencia respiratoria con profundidad normal o disminuida.
- Respiración de Cheyne-Stokes: Ciclos de apnea seguidos de respiraciones que aumentan gradualmente en amplitud y luego disminuyen.
- Respiración de Biot: Mantiene cierta ritmicidad, pero interrumpida por períodos de apnea.
- Respiración de Kussmaul: Inspiración profunda y ruidosa seguida de pausa, con espiración breve y quejumbrosa. Asociada a acidosis.
- Respiración paradójica: Ocurre en fracturas costales múltiples o bilaterales, donde un segmento del tórax se mueve en dirección opuesta al resto durante la respiración.
- Tiros intercostales: Hundimiento de los espacios intercostales durante la inspiración, indicativo de dificultad respiratoria.
2. Palpación
La palpación complementa la inspección y se utiliza para evaluar la movilidad torácica, la transmisión de vibraciones vocales y la presencia de dolor o masas.
- Movilidad torácica: Se evalúa mediante maniobras de amplexación superior e inferior. Se colocan las manos sobre el tórax para sentir la expansión durante la respiración.
- Vibraciones vocales: Se evalúan colocando las manos sobre el tórax del paciente mientras este repite palabras resonantes (ej. "treinta y tres"). Una transmisión aumentada puede indicar consolidación pulmonar, mientras que una disminución sugiere derrame pleural o neumotórax.
3. Percusión
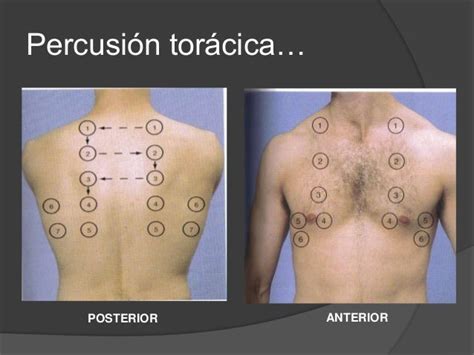
La percusión consiste en dar golpecitos suaves en la superficie del cuerpo para determinar el tamaño, consistencia y bordes de los órganos, así como la presencia de líquido o aire. El sonido producido varía según el tipo de tejido subyacente.
- Sonidos de la percusión:
- Sonoridad: Sonido hueco, característico del pulmón aireado.
- Matidez: Sonido sordo, obtenido sobre órganos macizos o pulmón privado de aire (neumonía, atelectasia, derrame pleural).
- Timpanismo: Sonido musical y hueco, sobre órganos con contenido aéreo (ej. estómago).
- Técnica: Puede ser directa (golpe directo sobre la superficie) o indirecta (dígito-digital, golpeando un dedo plexímetro con otro dedo percutor). La percusión debe ser comparativa y metódica.
- Percusión de regiones específicas: Se percuten vértices, región anterior, dorsal y lateral para identificar zonas de sonoridad, submatidez o matidez hepática, y el timpanismo del espacio de Traube.
- Vértices pulmonares: Se evalúan los "espacios de Kronig". La matidez anormal puede indicar lesiones apicales.
- Derrame pleural: Se manifiesta como matidez. En derrames libres, la matidez disminuye en posición inclinada.
Consideraciones sobre la percusión en el adulto mayor: En el contexto de la fisioterapia respiratoria, la recomendación "No hacer" de GuíaSalud (2017) desaconseja el uso de percusión, clapping, vibración o drenaje postural para favorecer la eliminación de secreciones respiratorias, basándose en la escasa evidencia de superioridad de una técnica sobre otra y la preferencia por técnicas que promuevan la independencia del paciente. Sin embargo, la percusión como herramienta diagnóstica para evaluar el parénquima pulmonar sigue siendo válida.
4. Auscultación
La auscultación es la fase final de la exploración física del tórax y se realiza con estetoscopio para evaluar los ruidos respiratorios normales y anormales. Se requiere un ambiente silencioso y confortable.
Ruidos Respiratorios Normales:
- Murmullo vesicular: Soplo suave, continuo, predominantemente inspiratorio, que se escucha en todo el parénquima pulmonar.
- Ruido laringotraqueal (o bronquial): Ruido soplante de tonalidad elevada, audible en laringe, tráquea y esternón, y en la columna vertebral en la parte posterior. Es más intenso en la espiración.
Ruidos Respiratorios Anormales:
- Ruidos de origen bronquial o pulmonar:
- Soplo tubárico: Percepción del ruido laringotraqueal en la pared torácica, indicativo de consolidación pulmonar.
- Soplo cavitario: Modificación del tubárico, con presencia de cavidad rodeada de tejido condensado.
- Soplo anfórico: Poco intenso, con resonancia metálica, puede escucharse en neumotórax a tensión.
- Soplo pleurítico: Soplo tubárico modificado, preferentemente espiratorio, asociado a procesos inflamatorios pleurales.
- Roncantes: Ruidos graves, continuos, producidos por secreciones espesas o estrechamiento bronquial.
- Sibilantes y piantes: Ruidos agudos, continuos, producidos por obstrucción de bronquios de pequeño calibre.
- Crepitantes: Ruidos cortos, discontinuos, al final de la inspiración, por despegamiento de material fibrinoide en los alvéolos.
- Subcrepitantes: Similares a los crepitantes, pero más húmedos y audibles tanto en inspiración como espiración.
- Ruidos de origen pleural:
- Frote pleural: Roce de las hojas pleurales inflamadas, audible al final de la inspiración.
Maniobras de Transmisión de la Voz:
- Broncofonía: La voz se transmite con mayor intensidad y resonancia.
- Pectoriloquia: Las palabras se reconocen con claridad a través del estetoscopio. Si se oyen claramente palabras cuchicheadas, se denomina pectiloquia áfona.
- Egofonía: La voz transmitida se escucha estridente, aguda y temblorosa.
Síndromes Pulmonares y Pleurales
La exploración física permite identificar síndromes que orientan hacia patologías específicas:
- Síndrome de condensación: Se caracteriza por disminución de la movilidad del hemitórax afectado, aumento de las vibraciones vocales, matidez a la percusión y soplo tubárico o broncofonía a la auscultación.
- Síndrome de atelectasia: Similar a la condensación, pero con disminución de las vibraciones vocales.
- Síndrome de rarefacción: Disminución de la sonoridad pulmonar y disminución de las vibraciones vocales.
- Síndrome cavitario: Se asocia a la presencia de cavidades pulmonares.
- Síndrome de derrame pleural: Se manifiesta con disminución de la movilidad, vibraciones vocales disminuidas, matidez a la percusión y soplo pleurítico o ausencia de ruidos a la auscultación.
- Síndrome de neumotórax: Ausencia de vibraciones vocales, timpanismo o hipersonoridad a la percusión y ausencia de ruidos respiratorios.
Exploración de Otras Regiones Corporales en el Adulto Mayor
El examen físico del adulto mayor debe ser integral, prestando especial atención a:
Piel y Uñas
Evaluar color, lesiones premalignas/malignas, isquemia y lesiones por presión. En ancianos son comunes las equimosis por fragilidad capilar, bronceado dispar, surcos longitudinales en uñas, onicomicosis y uñas encarnadas. Los hematomas de causa desconocida pueden indicar abuso.
Cabeza y Cuello
Cara: Pueden presentarse cejas caídas, descenso del mentón, arrugas, piel seca y vellos gruesos. Palpar arterias temporales en busca de dolor o engrosamiento (arteritis de células gigantes).
Nariz: Descenso de la punta nasal.
Ojos: Pérdida de grasa orbitaria (enoftalmos), seudoptosis, entropión, ectropión, arco senil, adelgazamiento de la retina. Presbicia, dificultad para la visión con poca luz y cambios en la percepción del color son comunes. Es fundamental la evaluación oftalmológica periódica.
Oídos: Evaluar presencia de cerúmen. La audición puede deteriorarse (presbiacusia), dificultando la comprensión del habla. Se recomienda una evaluación audiológica si la pérdida auditiva interfiere con la vida del paciente.
Boca: Buscar gingivorragia, inflamación de encías, pérdida dentaria, xerostomía (boca seca), mal aliento. Los dientes pueden oscurecerse. Las prótesis dentales deben ser retiradas para el examen. Palpar glándulas salivales.
Cuello: Palpar tiroides y buscar soplos carotídeos. Evaluar la flexibilidad del cuello.
Tórax y Espalda
Además de la exploración pulmonar, se debe examinar la espalda en busca de deformidades o dolor.