La enfermedad de Parkinson (EP) es un trastorno neurodegenerativo complejo y heterogéneo que representa el segundo proceso neurodegenerativo más frecuente después de la enfermedad de Alzheimer. Su factor de riesgo principal es la edad, y su prevalencia e incidencia están en aumento, lo que la convierte en un reto de salud pública significativo en las sociedades occidentales envejecidas. Esta afección cerebral causa trastornos del movimiento, mentales, del sueño, dolor y otros problemas de salud que empeoran con el tiempo.
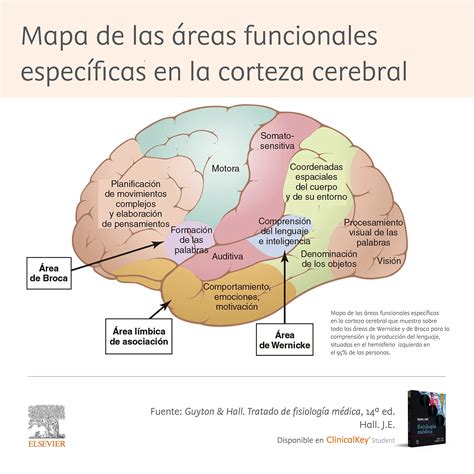
Fisiopatología y Base Anatomopatológica
La etiología de la EP es desconocida, pero se cree que la causa subyacente es una combinación de factores ambientales y genéticos. La base anatomopatológica se caracteriza por la pérdida progresiva de neuronas dopaminérgicas de la sustancia negra pars compacta (SNpc) del mesencéfalo, así como la presencia de inclusiones intracelulares denominadas cuerpos de Lewy, formados por agregados insolubles de proteína alfa-sinucleína anormalmente plegada. El resultado de esta neurodegeneración es la denervación dopaminérgica de las proyecciones de la SNpc hacia el núcleo estriado, lo que condiciona una alteración en la fisiología normal de los ganglios basales.
Alteraciones en los Ganglios Basales
La depleción dopaminérgica en la EP provoca alteraciones neurofisiológicas en la actividad de los ganglios basales que subyacen a los síntomas cardinales de la enfermedad. La pérdida de estimulación dopaminérgica potencia la vía indirecta o "inhibidora" de la selección del programa motor sobre la directa o "facilitadora" del movimiento. La falta de dopamina se traduce en una hiperactividad del núcleo subtalámico (NST) y del complejo globo pálido interno (Gpi)/sustancia negra pars reticulata (SNr), lo que conlleva una inhibición tálamo-cortical.
Además, la falta de dopamina induce una tendencia de las neuronas en los ganglios basales a descargar de manera oscilatoria en lugar de la activación tónica fisiológica. Este patrón de descarga patológico se sincroniza en todo el sistema debido a las múltiples interconexiones entre los ganglios basales y con el tálamo y el córtex. Estudios de registro de potenciales de campo locales han relacionado el estado motor parkinsoniano con un patrón de descarga de predominio en banda beta (11-30Hz), que se revierte a banda gamma (60-80Hz) tras la administración de levodopa y la consecuente mejoría clínica.
🧠 GANGLIOS BASALES en el control del MOVIMIENTO 🏃🏼♀️
Epidemiología y Factores de Riesgo
La prevalencia de la EP se estima en 0,3% de la población general y aproximadamente el 1% en mayores de 60 años, con una incidencia estimada de 8 a 18 por 100.000 habitantes/año. Tanto la incidencia como la prevalencia son de 1,5 a 2 veces mayores en hombres que en mujeres, lo que sugiere un posible efecto protector de los estrógenos. Es una enfermedad de distribución universal, aunque se han sugerido diferencias interétnicas, como un mayor riesgo en poblaciones hispanas.
La mayoría de los casos son esporádicos, siendo el envejecimiento el principal factor de riesgo. En la EP de inicio joven (<40 años), que representa alrededor del 5% de los pacientes, la probabilidad de un origen genético es mayor. La mutación más común en pacientes con inicio antes de los 45 años es la del gen de la parkina, presente en el 50% de los casos familiares y el 15% de los esporádicos.
Algunos factores ambientales, como la exposición a pesticidas o traumatismos cráneo-encefálicos repetidos, se han asociado a un aumento del riesgo. Por otro lado, el consumo de cafeína, tabaco o alcohol, o la toma de antiinflamatorios no esteroides, podrían ser factores protectores.
Manifestaciones Clínicas de la Enfermedad de Parkinson
La EP se caracteriza clínicamente por una combinación de síntomas motores y no motores que empeoran con el tiempo y pueden reducir considerablemente el bienestar y la calidad de vida.
Síntomas Motores
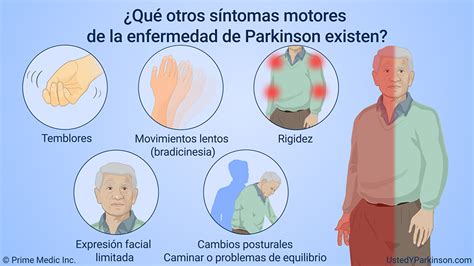
Los signos cardinales típicos de la EP son la tríada motora: acinesia o lentitud de movimientos, temblor de reposo y rigidez. El temblor de reposo, presente en el 70% de los casos, es típicamente grosero, de gran amplitud y con una frecuencia de entre 4 y 6Hz. La rigidez es característicamente en "rueda dentada", y la acinesia se manifiesta con fatigabilidad y decremento progresivo de la amplitud durante movimientos repetitivos. Estas manifestaciones son consecuencia de la pérdida de inervación dopaminérgica en el estriado.
Debido a la heterogeneidad clínica, la enfermedad se ha clasificado en subtipos:
- Forma de predominio tremórico: con ausencia relativa de otros síntomas y de evolución más lenta, menor incapacidad y menor riesgo de deterioro cognitivo.
- Forma de predominio no tremórico: incluye el fenotipo rígido-acinético y aquellos con inestabilidad y trastorno de la marcha (PIGD: "postural instability and gait disorder").
- Subgrupo con fenotipo clínico mixto o indeterminado.
La diferenciación de estos subtipos tiene implicaciones pronósticas significativas.
Síntomas No Motores
El reconocimiento de los síntomas no motores ha ganado relevancia debido a su elevada prevalencia (hasta el 90% conforme progresa la enfermedad) y su impacto negativo en la calidad de vida de los pacientes, que puede ser mayor que el de las manifestaciones motoras. Estos incluyen:
- Apatía o depresión
- Alteraciones del sueño (incluido el trastorno de conducta de sueño REM)
- Disfunción autonómica (estreñimiento, hipotensión ortostática, problemas urinarios, disfagia)
- Síntomas sensitivos (dolor, anosmia, alteración en la visión de los colores)
- Deterioro cognitivo y demencia (afecta a cerca de un tercio de las personas con EP)
- Síntomas psicóticos (alucinaciones, delirios, paranoia), especialmente si se desarrolla demencia, que pueden ser causados por la enfermedad o por los medicamentos.
Algunos de estos síntomas, como la hiposmia, el estreñimiento, la depresión y el trastorno de conducta de sueño REM, pueden preceder en varios años a las manifestaciones motoras clásicas y, por lo tanto, al diagnóstico de la enfermedad. Este período prodrómico es crucial para el desarrollo de terapias modificadoras de la progresión que podrían prevenir o retrasar la enfermedad.
Diagnóstico de la Enfermedad de Parkinson
El diagnóstico de la EP es clínico y actualmente no se dispone de marcadores biológicos específicos. La sospecha diagnóstica se basa en la presencia de movimientos escasos y lentos, el temblor característico y la rigidez muscular. Una mejora clara y duradera como respuesta a la levodopa también es un indicador importante.
Exploraciones complementarias como la Resonancia Magnética de cráneo (RMc) o el DaTSCAN permiten excluir otras causas de parkinsonismo y aportan apoyo al diagnóstico de EP. El diagnóstico clínico puede ser establecido por trabajadores de la salud no especializados capacitados, especialmente en zonas sin servicios neurológicos especializados.
Escalas de Clasificación Clínica
Los médicos utilizan escalas de clasificación clínica para caracterizar los síntomas motores y no motores, su severidad y su impacto en las actividades diarias del paciente. Estas escalas, como las etapas de Hoehn & Yahr (que describen cinco etapas basadas en el nivel de discapacidad clínica motora), ayudan a seguir la progresión de la EP y son fundamentales en ensayos clínicos.
Evaluación de Síntomas Específicos (ejemplos de grados de afectación):
- Deterioro Cognitivo:
- 0 = Nulo.
- 1 = Leve. Falta persistente de memoria con rememoración parcial de eventos, sin otras dificultades.
- 2 = Pérdida moderada de memoria con desorientación y dificultad moderada para resolver problemas complejos. Deterioro leve pero definido en las actividades en el hogar con necesidad de estimulación ocasional.
- 3 = Pérdida importante de la memoria con desorientación temporal y a menudo espacial. Deterioro importante en la resolución de problemas.
- 4 = Pérdida importante de la memoria con preservación de la orientación personal. Incapaz de emitir juicios o resolver problemas.
- Habla:
- 0 = Normal.
- 1 = Levemente afectado. Ninguna dificultad para ser comprendido.
- 2 = Moderadamente afectada. Ocasionalmente debe repetir la frase.
- 3 = Gravemente afectado.
- Bloqueos en la Marcha:
- 0 = Ausente.
- 1 = Bloqueo infrecuente durante la marcha: puede tener vacilaciones al iniciar la marcha.
- 2 = Bloqueo ocasional durante la marcha.
- 3 = Bloqueos frecuentes.
- Rigidez:
- 0 = Normal.
- 1 = Dificultad leve. Rigidez (Evaluación en base a los movimientos pasivos de grandes articulaciones, con el paciente relajado y sentado).
- Bradicinesia (lentitud de movimientos):
- 0 = Normal.
- 1 = Leve enlentecimiento y/o reducción de amplitud.
- 2 = Deterioro moderado. Cansancio precoz y evidente. Puede presentar detenciones ocasionales del movimiento.
- 3 = Deterioro grave.
- Estabilidad Postural:
- 0 = Ausencia.
- 1 = Enlentecimiento mínimo, que podría ser normal para algunas personas. Amplitud posiblemente reducida.
- 2 = Grado leve de enlentecimiento y pobreza de movimientos, claramente anormal.
Pronóstico y Carga de Morbilidad
El pronóstico de la EP es muy variable. La edad avanzada en el momento del diagnóstico y la presentación como forma rígido-acinética son factores predictores de una progresión más rápida, mientras que la forma de inicio tremórico tiene mejor pronóstico. Aunque el arsenal terapéutico ha mejorado la comorbilidad y alargado la supervivencia, la mortalidad sigue siendo ligeramente mayor que la de la población general.
A nivel mundial, la discapacidad y las defunciones debidas a la EP están aumentando rápidamente. Las estimaciones globales de 2019 indicaron que más de 8,5 millones de personas padecían esta enfermedad, causando 5,8 millones de años de vida ajustados en función de la discapacidad (AVAD), un aumento del 81% desde el año 2000, y 329.000 fallecimientos, un aumento de más del 100% desde el año 2000.
Tratamiento y Atención
Aunque no hay cura para la EP, existe un arsenal terapéutico extenso y eficaz para el control sintomático en cada una de sus fases. Los tratamientos incluyen medicamentos, cirugía y rehabilitación.
Farmacoterapia
La levodopa/carbidopa, un medicamento combinado que aumenta la cantidad de dopamina en el cerebro, es el fármaco más eficaz y común para mejorar los síntomas, el funcionamiento y la calidad de vida de los afectados. Los médicos también pueden usar otros medicamentos para reducir el movimiento muscular involuntario, como los anticolinérgicos.
Técnicas Neuroquirúrgicas
La estimulación cerebral profunda y otras técnicas quirúrgicas pueden ayudar con los temblores y reducir la necesidad de medicamentos. El desarrollo reciente del ultrasonido focal de alta intensidad (HIFU) abre la puerta a un renacimiento del abordaje lesional mediante una estrategia no quirúrgica.
Rehabilitación
La rehabilitación, incluyendo la fisioterapia, puede ofrecer alivio para la EP y otros trastornos neurológicos degenerativos. Las opciones de tratamiento incluyen entrenamiento de fuerza, ejercicios de movilidad y equilibrio, e hidroterapia. Estos tratamientos pueden mejorar el funcionamiento y la calidad de vida de las personas con EP, así como reducir la presión sobre los cuidadores.

Incapacidad Laboral, Discapacidad y Dependencia por Parkinson
La enfermedad de Parkinson puede dar lugar a diferentes grados de incapacidad y dependencia, dependiendo de cómo las secuelas afectan la capacidad de la persona para trabajar y realizar actividades diarias.
Incapacidad Laboral
En el caso de la incapacidad laboral, el tipo y grado de pensión dependen de cómo las secuelas del Parkinson afectan la capacidad para trabajar. La EP es una enfermedad crónica e irreversible que puede incapacitar totalmente al paciente en fases avanzadas, requiriendo ayuda de un cuidador 24 horas al día, lo que podría conducir a una Gran Invalidez.
- Incapacidad Permanente Total: Si el paciente ha quedado inhabilitado para realizar las tareas de su profesión habitual, pero puede desempeñar otros trabajos.
- Incapacidad Permanente Absoluta: Si el trabajador no está en condiciones de realizar ningún trabajo.
- Gran Invalidez: Cuando el paciente no puede trabajar y además necesita la asistencia de otra persona para realizar los actos más esenciales de la vida diaria (vestirse, comer, asearse).
Si ya se tiene una incapacidad laboral y hay un agravamiento de las secuelas o una nueva patología, se puede solicitar una revisión de grado para obtener una pensión superior. Las pensiones por gran invalidez pueden ser muy elevadas, superando los 4.500 euros para quienes han cotizado las bases máximas, ya que el complemento se calcula sobre la base de cotización.
No es obligatorio esperar a agotar los plazos de la baja médica para solicitar la incapacidad laboral. Es preferible solicitarla antes para tener control sobre el expediente. Si se está jubilado por coeficientes reductores y no se han cumplido los 65 años, se puede solicitar la incapacidad laboral y obtener una pensión superior.
Grado de Discapacidad
El grado de discapacidad mide cómo afectan las secuelas de la enfermedad en todos los aspectos de la vida diaria. Con un grado de afectación moderada por Parkinson, es posible obtener un mínimo del 33%, y en los casos más graves, se puede superar el 65%.
Grado de Dependencia
La dependencia mide cómo las secuelas afectan la realización de los actos básicos de la vida diaria (higiene, alimentación, desplazamiento). En casos avanzados de EP, cuando afecta gravemente al cerebro provocando un gran deterioro cognitivo e incapacitando al paciente para las tareas básicas y rutinarias, es habitual conseguir una Gran Dependencia.
Aspectos Legales y Derechos
La empresa no tiene derecho a conocer si un empleado está tramitando una incapacidad laboral, ya que es información confidencial. Sin embargo, el Real Decreto de marzo de 2019 insta a las empresas a realizar esfuerzos para adaptar los puestos de trabajo a las personas con enfermedades como el Parkinson, fomentando la flexibilidad horaria, el teletrabajo, o la adquisición de herramientas tecnológicas.
Una pensión por incapacidad laboral puede ser compatible con un trabajo, siempre y cuando el nuevo empleo esté especialmente adaptado a las secuelas de la enfermedad. En casos de incapacidad total, no se pueden desarrollar las mismas tareas del trabajo anterior. Para la absoluta o gran invalidez, la compatibilidad se suele limitar a centros especiales de empleo, realizando los trámites adecuados ante la Administración.
La discriminación por tener Parkinson puede y debe ser denunciada. El Equipo de Valoración de Incapacidades (EVI) determinará la gravedad del caso para justificar una incapacidad permanente.
Respuesta de la OMS y Desafíos
En mayo de 2022, la Asamblea Mundial de la Salud aprobó el Plan de Acción Mundial Intersectorial sobre la Epilepsia y Otros Trastornos Neurológicos 2022-2031, que busca abordar los desafíos en la atención y los servicios para personas con trastornos neurológicos, incluida la EP. La OMS también ha publicado el informe técnico "Parkinson disease: a public health approach", que describe áreas clave de acción, incluyendo políticas de salud globales, educación y sensibilización, y acceso a tratamientos.
Un obstáculo frecuente es la falta de conocimientos y las ideas erróneas que tienen los proveedores de atención de salud sobre la EP, así como los mitos de que es contagiosa o un elemento más del envejecimiento. Además, muchos medicamentos y recursos quirúrgicos no son accesibles, asequibles o están disponibles en todas partes, especialmente en países de ingreso bajo y mediano.
tags: #incapacidad #moderada #parkinson