La hipotensión ortostática (HO), también conocida como hipotensión postural, es una condición caracterizada por una caída de la presión arterial sistólica (PAS) de 20 mmHg o más, o de la presión arterial diastólica (PAD) de 10 mmHg o más, que ocurre en los 3 minutos posteriores a pasar de la posición supina a la erguida. Si bien esta es la definición más aceptada, existen variaciones en los criterios diagnósticos, como la consideración exclusiva de la PAS, la reducción del tiempo de observación a un minuto, o la inclusión de descensos porcentuales de la PA o la presencia de síntomas.
Esta patología, aunque poco estudiada y detectada en la atención primaria, presenta una prevalencia significativa en la población anciana. Se estima que afecta entre el 4% y el 33% de las personas mayores, con cifras que pueden llegar al 14,6% en ancianos hipertensos y hasta un 19% en pacientes diabéticos. En pacientes con Parkinson, la prevalencia puede ser aún mayor, alcanzando el 60%.
Fisiopatología de la Hipotensión Ortostática
En un adulto sano, al adoptar la posición erguida, aproximadamente 500-700 ml de sangre se acumulan en las extremidades inferiores y la circulación esplénica. Esto provoca una disminución del retorno venoso al corazón y, consecuentemente, una caída del gasto cardiaco. Para compensar esta situación, los barorreceptores ubicados en el arco aórtico y las carótidas se activan, enviando señales al tronco cerebral. Esto resulta en una respuesta simpática que aumenta la frecuencia cardíaca, la contractilidad miocárdica y la vasoconstricción, manteniendo así los niveles de presión arterial sistémica.
Sin embargo, en personas mayores, debido a la edad avanzada, el consumo de fármacos y ciertas enfermedades, este mecanismo compensatorio puede verse alterado. La edad avanzada se asocia con una serie de cambios fisiológicos que predisponen a la HO:
- Reducción de la sensibilidad de los barorreceptores.
- Disminución de la capacidad del corazón para aumentar su frecuencia y contractilidad.
- Alteraciones en la regulación del volumen intravascular.
- Mayor propensión a la deshidratación.
- Uso frecuente de medicamentos que pueden afectar la presión arterial.

Causas de la Hipotensión Ortostática
Las causas de la hipotensión ortostática son diversas y se pueden clasificar en dos grandes grupos: neurogénicas y no neurogénicas.
Causas Neurogénicas
Se deben al fallo de los reflejos vasomotores simpáticos que normalmente compensan la caída de la presión arterial al ponerse de pie. Se dividen en:
- Primarias: Incluyen el síndrome de Bradbury-Eggleston (fallo autónomo puro con degeneración selectiva del sistema vegetativo) y el síndrome de Shy Drager (actualmente denominado atrofia multisistémica - AMS), que se acompaña de alteraciones del sistema nervioso central. La HO neurogénica primaria también puede estar ligada a mutaciones en el genoma mitocondrial.
- Secundarias: La diabetes mellitus es una causa frecuente de disfunción vegetativa, con una incidencia de hasta el 40% de pacientes con síntomas clínicos tras 10 años de evolución.
Causas No Neurogénicas
El mecanismo más común es la reducción del volumen intravascular, que puede deberse a:
- Deshidratación (fiebre, vómitos, diarrea, ingesta insuficiente de líquidos).
- Hemorragias.
- Uso de diuréticos.
- Alteraciones cardíacas (bradicardia, problemas valvulares, insuficiencia cardíaca).
- Problemas endocrinos (afecciones tiroideas, insuficiencia suprarrenal, hipoglucemia).
- Trastornos del sistema nervioso (Parkinson, amiloidosis).
- Consumo de comidas (hipotensión posprandial).
- Edad avanzada (disminución de la elasticidad vascular y respuesta barorreceptora).
- Medicamentos (hipotensores, antidepresivos, sedantes, nitritos).
- Exposición al calor.
- Reposo prolongado en cama.
- Consumo de alcohol.
Ciertas alteraciones somáticas, como el hábito asténico y el pobre desarrollo muscular, pueden interferir con los mecanismos homeostáticos de la PA debido a una disminución del retorno venoso. En estados de desnutrición severa, un mecanismo similar puede ser la causa de HO. Una forma especial de HO se observa durante el embarazo, especialmente entre el quinto y octavo mes.
Los fármacos representan una causa no neurogénica de gran importancia. Pueden actuar disminuyendo el volumen sanguíneo total (diuréticos), provocando vasodilatación (nitritos) o interfiriendo con los reflejos barorreceptores (antidepresivos, sedantes).
Clínica y Diagnóstico
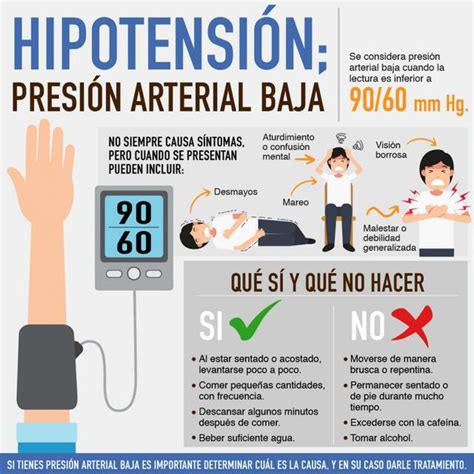
La hipotensión ortostática puede ser asintomática o sintomática. En pacientes ancianos con HO, los síntomas pueden presentarse entre el 12% y el 20% de los casos. Los síntomas derivan de la hipoperfusión tisular, especialmente la isquemia cerebral transitoria, y pueden incluir:
- Mareos o aturdimiento.
- Debilidad.
- Visión borrosa.
- Palpitaciones.
- Sensación de desmayo.
- Pérdida de consciencia (síncope), que puede ocurrir hasta en el 50% de los pacientes sintomáticos.
- Caídas asociadas al síncope.
- En pacientes cardiópatas, puede presentarse clínica anginosa debido al bajo gasto cardíaco y la taquicardia reactiva.
Evaluación Clínica
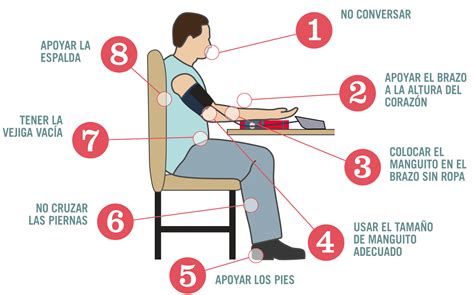
La búsqueda sistemática de HO en personas mayores de 65 años es parte de la práctica clínica habitual en Atención Primaria. Ante la sospecha de HO, se debe realizar un minucioso proceso diagnóstico que incluye:
- Anamnesis detallada: Recopilación de síntomas, antecedentes médicos, consumo de fármacos y hábitos de vida.
- Exploración física: Medición de la presión arterial en decúbito supino y en bipedestación, y evaluación del sistema vegetativo.
- Estudios complementarios:
- Análisis de sangre: Para evaluar niveles de glucosa, electrolitos, función renal y renal, y descartar anemia.
- Electrocardiograma (ECG): Para valorar el ritmo y la conducción cardíaca.
- Ecocardiograma: Para evaluar la estructura y función del corazón.
- Prueba de esfuerzo: Para evaluar la respuesta cardíaca al ejercicio.
- Prueba de la mesa basculante (tilt test): Para evaluar la respuesta del sistema cardiovascular a los cambios de posición.
- Maniobra de Valsalva: Para evaluar la integridad de los reflejos cardiovasculares.
El objetivo principal del diagnóstico etiológico es diferenciar entre causas neurogénicas y no neurogénicas, y determinar si existe disfunción del sistema nervioso vegetativo.
El Till test o test de cama basculante: ¡Todo lo que necesitas saber!
Tratamiento y Prevención
El tratamiento de la hipotensión ortostática se enfoca en la causa subyacente y en medidas para mitigar los síntomas y prevenir complicaciones.
Medidas Generales y Cambios en el Estilo de Vida
- Hidratación: Beber abundantes líquidos, especialmente agua, para mantener un volumen sanguíneo adecuado.
- Aumento de la ingesta de sal: Bajo supervisión médica, un ligero aumento de la sal en la dieta puede ayudar a elevar la presión arterial.
- Ropa de compresión: El uso de medias de compresión de cintura alta ayuda a mejorar el retorno venoso y reduce la acumulación de sangre en las extremidades inferiores.
- Levantarse despacio: Al pasar de la posición acostada a sentada y luego a de pie, hacerlo de manera gradual, permitiendo que el cuerpo se adapte. Sentarse en el borde de la cama durante un minuto antes de ponerse de pie puede ser útil.
- Elevar la cabecera de la cama: Dormir con la cabecera de la cama ligeramente elevada puede ayudar a contrarrestar los efectos de la gravedad.
- Evitar el alcohol: El alcohol puede exacerbar la hipotensión ortostática.
- Comidas pequeñas: Si la hipotensión posprandial es un problema, comer porciones más pequeñas y bajas en carbohidratos puede ser beneficioso.
- Ejercicio regular: La actividad física cardiovascular y de fortalecimiento puede mejorar la respuesta del organismo a los cambios posturales.
- Movimientos específicos: Estirar y flexionar los músculos de las pantorrillas antes de sentarse, y contraer los músculos de los muslos, abdomen y glúteos si se experimentan síntomas.

Tratamiento Farmacológico
En casos donde las medidas no farmacológicas no son suficientes, se pueden prescribir medicamentos para aumentar la presión arterial o el volumen sanguíneo. Estos incluyen:
- Midodrina (Orvaten).
- Droxidopa (Northera).
- Fludrocortisona.
- Piridostigmina (Mestinon, Regonol).
La elección del medicamento dependerá de la causa específica de la hipotensión ortostática y de las características individuales del paciente. Es fundamental discutir los riesgos y beneficios de cualquier tratamiento farmacológico con un profesional de la salud.
Complicaciones
La hipotensión ortostática persistente puede llevar a complicaciones graves, especialmente en adultos mayores:
- Caídas: El síncope o el aturdimiento al ponerse de pie aumentan significativamente el riesgo de caídas, lo que puede resultar en fracturas y otras lesiones.
- Accidente cerebrovascular (ACV): Los cambios bruscos en la presión arterial pueden ser un factor de riesgo para ACV debido a la reducción del flujo sanguíneo al cerebro.
- Enfermedades cardiovasculares: La HO puede ser un factor de riesgo para el desarrollo de dolor de pecho, insuficiencia cardíaca o problemas del ritmo cardíaco.
Es crucial una evaluación médica adecuada para identificar la causa de la hipotensión ortostática y establecer un plan de tratamiento efectivo que minimice el riesgo de estas complicaciones.
tags: #hipotension #ortostatica #en #personas #mayores