La diabetes tipo 2 es una enfermedad crónica definida por niveles elevados de azúcar (glucosa) en la sangre. Es la forma más común de diabetes y se caracteriza por una resistencia a la insulina o una producción insuficiente de esta hormona por parte del páncreas, una glándula ubicada detrás y debajo del estómago. La insulina es crucial para que la glucosa pueda ingresar a las células y ser utilizada como fuente de energía.
En la diabetes tipo 2, las células del cuerpo, como las adipocitos, hepatocitos y células musculares, no responden adecuadamente a la insulina. Este fenómeno se conoce como resistencia a la insulina. Como resultado, la glucosa no puede entrar en estas células para ser almacenada como energía, acumulándose en la sangre y provocando hiperglucemia, lo que lleva a los síntomas característicos de la enfermedad.
La diabetes tipo 2 suele desarrollarse gradualmente a lo largo del tiempo. A menudo, las personas diagnosticadas con esta condición tienen sobrepeso u obesidad, ya que el exceso de grasa dificulta el uso correcto de la insulina. Sin embargo, la diabetes tipo 2 también puede presentarse en personas que no tienen sobrepeso, siendo esto más común en adultos mayores.
Causas y Factores de Riesgo de la Diabetes Tipo 2
Varios factores contribuyen al desarrollo de la diabetes tipo 2. Los antecedentes familiares y la genética juegan un papel importante. Además, un estilo de vida sedentario, una dieta deficiente y un peso corporal excesivo, particularmente alrededor de la cintura, aumentan significativamente el riesgo.
Otros factores de riesgo incluyen:
- Sobrepeso u obesidad: Un índice de masa corporal (IMC) de 25 o superior (o 23 o superior en asiáticos) en adultos, especialmente con acumulación de grasa abdominal.
- Sedentarismo: La falta de actividad física regular.
- Edad: El riesgo aumenta con la edad, siendo más común en adultos mayores.
- Raza y origen étnico: Ciertas poblaciones, como las de ascendencia africana, española, latinoamericana, asiática e indígena americana, tienen un mayor riesgo.
- Antecedentes familiares: Tener padres o hermanos con diabetes tipo 2.
- Prediabetes: Niveles de glucosa en sangre más altos de lo normal, pero no lo suficientemente altos para ser diagnosticados como diabetes tipo 2.
- Diabetes gestacional: Haber tenido diabetes durante el embarazo aumenta el riesgo futuro.
- Síndrome de ovario poliquístico (SOP): Una afección que puede aumentar el riesgo de diabetes tipo 2.
- Presión arterial alta (hipertensión).
- Niveles anormales de lípidos en sangre: Bajos niveles de colesterol HDL ("colesterol bueno") y/o altos niveles de triglicéridos.
- Enfermedad cardiovascular establecida.
- Enfermedad del hígado graso no alcohólica.
- Infección por VIH.
A nivel mundial, la prevalencia de la diabetes ha aumentado drásticamente. En 2022, el 14% de los adultos mayores de 18 años vivían con diabetes, un aumento significativo desde el 7% en 1990. Más de la mitad de los adultos con diabetes en 2022 no tomaban medicación alguna para esta enfermedad, especialmente en países de ingresos medianos bajos.
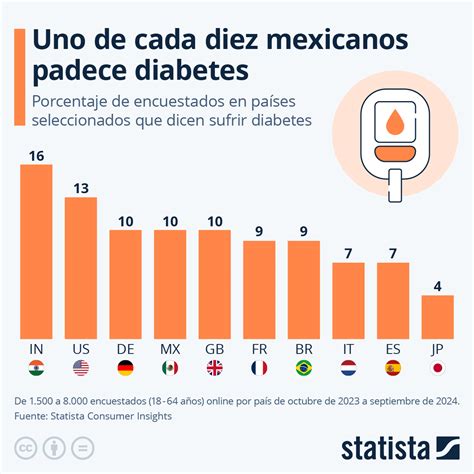
Síntomas de la Diabetes Tipo 2
En las etapas iniciales, la diabetes tipo 2 a menudo no presenta síntomas evidentes, y algunas personas pueden vivir con la enfermedad durante años sin saberlo. Cuando los síntomas aparecen, suelen desarrollarse lentamente y pueden ser leves. Los síntomas iniciales de la diabetes causados por un alto nivel de azúcar en la sangre pueden incluir:
- Fatiga o cansancio extremo.
- Aumento de la sed (polidipsia).
- Aumento de la micción (poliuria), especialmente por la noche.
- Hambre excesiva (polifagia).
- Visión borrosa.
- Infecciones frecuentes o que sanan lentamente (en la vejiga, riñón, piel u otras áreas).
- Pérdida involuntaria de peso.
Con el tiempo, la diabetes no controlada puede dañar gravemente órganos y sistemas, llevando a complicaciones serias. Algunas personas son diagnosticadas cuando ya presentan daño ocular, renal o nervioso.
Diagnóstico de la Diabetes Tipo 2
El diagnóstico de la diabetes tipo 2 se basa en pruebas de glucosa en sangre. Un proveedor de atención médica puede sospechar diabetes si el nivel de azúcar en la sangre es de 200 mg/dL (11.1 mmol/L) o superior. Para confirmar el diagnóstico, se utilizan uno o más de los siguientes exámenes:
- Nivel de glucemia en ayunas: Se diagnostica diabetes si el resultado es de 126 mg/dL (7.0 mmol/L) o superior en dos momentos diferentes, en ayunas.
- Examen de hemoglobina A1C (A1C): Se diagnostica diabetes si el resultado es del 6.5% o superior. Este examen mide el nivel promedio de glucosa en sangre durante los últimos 2-3 meses.
- Prueba de tolerancia a la glucosa oral: Se diagnostica diabetes si el nivel de glucosa es de 200 mg/dL (11.1 mmol/L) o superior 2 horas después de ingerir una bebida azucarada especial.
Las pruebas de detección para diabetes se recomiendan para:
- Adultos con sobrepeso u obesidad (IMC ≥ 25 o ≥ 23 para asiáticos) a partir de los 35 años, y luego cada 3 años.
- Mujeres con sobrepeso que planean quedar embarazadas y tienen otros factores de riesgo.
- Todos los adultos de 35 años o más, repitiendo cada 3 años, o a una edad más temprana si existen indicadores de riesgo como presión arterial alta, dislipidemia, enfermedad cardiovascular, antecedentes de diabetes gestacional o SOP, prediabetes, o antecedentes familiares de diabetes.
En 2022, la Fuerza de Trabajo para Servicios Preventivos de EE. UU. concluyó que no había suficiente evidencia para recomendar la detección en menores de 18 años, aunque algunos expertos defienden su uso en niños con sobrepeso.
Tratamiento y Manejo de la Diabetes Tipo 2
El objetivo principal del tratamiento es bajar el alto nivel de azúcar en la sangre y, a largo plazo, prevenir complicaciones. El tratamiento es multifacético e incluye cambios en el estilo de vida, educación y, en muchos casos, medicación.
Estilo de Vida Saludable
El enfoque más importante para tratar y manejar la diabetes tipo 2 es la adopción de un estilo de vida saludable:
- Alimentación Saludable: Colaborar con profesionales para crear un plan de comidas adaptado a las necesidades individuales, rico en fibra, bajo en grasas saturadas y azúcares refinados.
- Control del Peso: Perder peso, si es necesario, puede mejorar significativamente la sensibilidad a la insulina y el control glucémico. Algunas personas pueden incluso dejar de necesitar medicación tras una pérdida de peso sustancial.
- Actividad Física Regular: El ejercicio ayuda a reducir el nivel de azúcar en la sangre, quemar calorías, mejorar la circulación y la presión arterial, y aumentar la energía. Se recomiendan al menos 150 minutos de ejercicio moderado por semana.

Educación y Apoyo
Todas las personas con diabetes deben recibir educación adecuada y apoyo sobre cómo manejar su enfermedad. Esto incluye aprender habilidades como:
- Evaluar y registrar los niveles de azúcar en sangre.
- Comprender qué, cuándo y cuánto comer.
- Incrementar la actividad física y controlar el peso de manera segura.
- Tomar medicamentos correctamente, si son necesarios.
- Reconocer y tratar niveles altos y bajos de azúcar en sangre.
- Manejar los días de enfermedad.
- Adquirir y almacenar suministros para la diabetes.
Se recomienda preguntar al proveedor sobre la posibilidad de ver a un Especialista Certificado en Educación y Atención de la Diabetes (CDCES) y a un dietista.
Monitoreo de Glucosa en Sangre
El automonitoreo de la glucosa en sangre es fundamental. Se realiza utilizando un glucómetro, que mide el nivel de azúcar en una pequeña gota de sangre. Es importante seguir un horario de pruebas recomendado por el proveedor y mantener un registro de los resultados para ajustar el tratamiento según sea necesario.
En algunos casos, se puede recomendar un monitor continuo de glucosa (MCG), especialmente para personas que utilizan inyecciones de insulina múltiples veces al día, han experimentado episodios graves de hipoglucemia, o cuyos niveles de azúcar en sangre varían mucho.
Medicamentos
Si los cambios en el estilo de vida no son suficientes para controlar los niveles de azúcar en sangre, se pueden recetar medicamentos. Estos pueden ser orales o inyectables, y actúan de diversas maneras para reducir la glucosa sanguínea. Algunos de los tipos más comunes incluyen:
- Biguanidas (como la metformina)
- Inhibidores de la DPP-4
- Inhibidores de la SGLT2
- Sulfonilureas
- Tiazolidinedionas
- Agonistas del receptor GLP-1 (inyectables)
- Insulina (inyectable o inhalada)
La metformina es a menudo el primer medicamento recetado. En algunos casos, puede ser necesario el uso de insulina si otros medicamentos no logran controlar el azúcar en sangre. Las personas con diabetes también pueden necesitar medicamentos para controlar la presión arterial y el colesterol, con el fin de reducir el riesgo de complicaciones cardiovasculares.
Diabetes Tipo 2
Prevención de Complicaciones
La diabetes no controlada puede llevar a complicaciones graves a largo plazo que afectan diversos órganos:
- Enfermedad ocular: Incluyendo retinopatía diabética, cataratas y glaucoma, que pueden llevar a la ceguera.
- Enfermedad renal: Daño a los riñones que puede progresar a insuficiencia renal crónica o terminal.
- Enfermedades cardíacas y accidentes cerebrovasculares: La diabetes aumenta significativamente el riesgo de infartos de miocardio, accidentes cerebrovasculares y otras enfermedades cardiovasculares.
- Daño a los nervios (neuropatía diabética): Puede causar hormigueo, entumecimiento, dolor o pérdida de sensibilidad en las extremidades, así como problemas digestivos.
- Problemas en los pies: Las úlceras y las infecciones en los pies son comunes debido al daño nervioso y a la mala circulación, pudiendo requerir amputación en casos graves.
- Afecciones de la piel y la boca.
- Deterioro de la audición.
- Apnea del sueño.
- Demencia.
Para prevenir estas complicaciones, es crucial un seguimiento médico regular y el control de otros factores de riesgo como la presión arterial y los niveles de lípidos.
Cuidado de los Pies
Las personas con diabetes son más propensas a tener problemas en los pies debido al daño nervioso y a la reducción del flujo sanguíneo. Es fundamental revisar y cuidar los pies a diario, tratar las infecciones de inmediato, usar loción para la piel seca y asegurarse de usar el tipo correcto de calzado.
Salud Emocional
Vivir con diabetes puede ser estresante. Es importante cuidar la salud emocional tanto como la física. Técnicas como la meditación, la respiración profunda y el ejercicio regular pueden ayudar a aliviar el estrés. Si se experimentan sentimientos persistentes de tristeza, ansiedad o agobio, es importante hablar con el equipo de atención médica.
Vacunación y Recursos Adicionales
Las personas con diabetes deben mantenerse al día con su programa de vacunas. Existen numerosos recursos disponibles para obtener más información y apoyo sobre la diabetes tipo 2, como la American Diabetes Association (diabetes.org) y el National Institute of Diabetes and Digestive and Kidney Diseases (www.niddk.nih.gov/health-information/diabetes).