El respeto a la autonomía del paciente ha transformado la relación clínica, priorizando las preferencias del paciente en la toma de decisiones sobre su salud. La legislación actual aborda los derechos y garantías de las personas en el proceso de morir, abarcando las situaciones terminal y de agonía, con definiciones que buscan proporcionar seguridad jurídica y evitar ambigüedades interpretativas. Se contempla el rechazo al uso inadecuado de medidas de soporte vital, la limitación del esfuerzo terapéutico y la provisión de cuidados paliativos integrales. Todo ello se enmarca en el respeto a la libertad individual y a los derechos de los pacientes, incluyendo la posibilidad de rechazar tratamientos, la sedación paliativa y la renuncia a medidas de soporte vital.
El principio de la autonomía de la voluntad del paciente se materializa a través del derecho a la información clínica, al consentimiento informado y a la participación activa en la toma de decisiones. La normativa regula los derechos de las personas en el proceso de morir, tales como el derecho a la información asistencial, a la toma de decisiones y a formular instrucciones previas. Asimismo, se establecen las responsabilidades de los gobiernos autonómicos en la vigilancia y supervisión de la ley, así como en la elaboración de informes anuales sobre su implementación, la satisfacción ciudadana y la efectividad del ejercicio de los derechos.
Las disposiciones adicionales abordan la evaluación anual de la ley, la necesidad de su divulgación para promover el ejercicio de los derechos y la formación específica de los profesionales sanitarios en cuidados paliativos.

Definiciones Clave en el Proceso de Morir y Cuidados Paliativos
El consentimiento informado en el proceso de morir, en consonancia con la Ley 41/2002, se define como la conformidad libre, voluntaria y consciente de un paciente, manifestada en pleno uso de sus facultades tras recibir información adecuada, para que se lleve a cabo una actuación que afecte a su salud. Este proceso, gradual y continuado, puede plasmarse en un documento suscrito por el paciente, aceptando o no determinados procesos diagnósticos o terapéuticos, en función de sus valores personales.
Cuidados Paliativos
Los cuidados paliativos son un conjunto coordinado de acciones sanitarias dirigidas al cuidado integral y activo de pacientes cuya enfermedad no responde a tratamientos curativos. Su objetivo primordial es el control del dolor y de otros síntomas, así como la atención a los problemas psicológicos, sociales y espirituales. Este enfoque es interdisciplinar e incluye al paciente, su familia y su entorno.
Planificación Anticipada de la Atención
La planificación anticipada de la atención es un proceso en el que el paciente, junto con los profesionales sanitarios, planifica la atención futura. Incluye la reflexión, comunicación y documentación sobre las consecuencias y posibilidades de diferentes tratamientos alternativos.
Adecuación del Esfuerzo Terapéutico
La adecuación del esfuerzo terapéutico implica retirar, ajustar o no instaurar un tratamiento cuando el pronóstico de vida limitada así lo aconseje. Consiste en adaptar los tratamientos a la situación clínica del paciente, aceptando la irreversibilidad de una enfermedad en la proximidad de la muerte y la conveniencia de abandonar terapias que mantienen artificialmente la vida, priorizando las de tipo paliativo.
Obstinación Terapéutica y Diagnóstica
La obstinación terapéutica y diagnóstica se refiere a la iniciación o mantenimiento de medidas de soporte vital o intervenciones carentes de utilidad clínica real en personas en situación terminal o de agonía, que solo prolongan la vida biológica sin ofrecer posibilidades de mejora.
Sedación Paliativa
La sedación paliativa consiste en la administración deliberada de fármacos en dosis y combinaciones necesarias para reducir la conciencia de un paciente con enfermedad avanzada o terminal, con el fin de aliviar síntomas refractarios, siempre con el consentimiento explícito del paciente o de su representante.
Síntoma Refractario
Un síntoma refractario es aquel que no puede ser controlado adecuadamente con los tratamientos disponibles, aplicados por médicos expertos, en un plazo de tiempo razonable.

Derechos Fundamentales en el Proceso de Morir
Derecho a la Información Sanitaria
Las personas en el proceso de morir tienen derecho a recibir información sanitaria sobre su diagnóstico y pronóstico, adaptada a sus capacidades. Terceras personas autorizadas por el paciente también pueden ser destinatarias de esta información. En casos de enfermedad irreversible y progresiva, se informa sobre la posibilidad de formular instrucciones previas para tomar decisiones de forma anticipada y reflexiva. Si el paciente rechaza ser informado, se respetará su decisión y se le ofrecerá la opción de designar a un representante.
El derecho a la información sanitaria puede limitarse en situaciones de riesgo inmediato grave para la integridad física o psíquica del enfermo, cuando no sea posible obtener su autorización.
Derecho a la Planificación de Decisiones Anticipadas
Las personas en el proceso de morir tienen derecho a realizar una planificación de decisiones anticipadas para los posibles escenarios de su enfermedad. La decisión sobre la atención sanitaria se expresa, por regla general, mediante el consentimiento informado del paciente, que es libremente revocable.
Capacidad y Consentimiento
La determinación de la capacidad de hecho para decidir se realiza por el médico responsable, contando con la opinión de otros profesionales implicados. El ejercicio de los derechos de pacientes en situación de incapacidad se orienta siempre a su mayor beneficio y al respeto a su dignidad personal.
En el caso de menores de edad no capaces o no incapacitados pero con 16 años cumplidos, no cabe la prestación del consentimiento por representación. Cuando se ejerce la representación legal de un menor, la decisión se toma siempre atendiendo al mayor beneficio para su vida o salud.
¿Qué es un consentimiento informado? | Kaiser Permanente
Cuidados Paliativos Integrales y Garantías Asistenciales
Derecho a los Cuidados Paliativos Integrales
Todas las personas con enfermedad terminal tienen derecho a recibir cuidados paliativos integrales de calidad, con el máximo respeto a su dignidad y voluntad. Esto incluye la sedación paliativa si el dolor u otros síntomas son refractarios al tratamiento específico, incluso si implica un acortamiento de la vida. Asimismo, quienes se encuentren en proceso de morir tienen derecho a recibir estos cuidados en su domicilio o en otro lugar designado, siempre que no esté contraindicado y el lugar cumpla las condiciones necesarias.
Deberes de los Profesionales Sanitarios
Los profesionales sanitarios deben dejar constancia en la historia clínica de la información facilitada sobre el diagnóstico y pronóstico al paciente y a su familia. Antes de proponer cualquier intervención a una persona en fase terminal, deben asegurarse de su indicación clínica, basándose en la evidencia científica, su saber profesional y la situación del paciente. El personal sanitario adecuará y limitará el esfuerzo terapéutico de forma proporcional, evitando intervenciones sin utilidad clínica y garantizando el cuidado y bienestar del paciente.
Valoración de la Capacidad de Hecho
El médico responsable es quien debe valorar si un paciente se encuentra en una situación de incapacidad de hecho que le impida decidir por sí mismo. Para ello, se contará con la opinión de otros profesionales implicados en la atención.

Marco Legal y Registros
Los centros sanitarios y socio-sanitarios, públicos y privados, deben solicitar la inscripción de los documentos de instrucciones previas en el Registro de Instrucciones Previas de la Comunidad de Madrid. Para garantizar el ejercicio de los derechos reconocidos, estos centros deben disponer de profesionales y medios para prestar cuidados paliativos integrales y de calidad, incluyendo a menores de edad. Las instituciones sanitarias deben arbitrar los medios para que los derechos de los pacientes no se vean mermados en ninguna circunstancia.
Los centros sanitarios públicos y privados deberán incluir en sus servicios la información necesaria para el adecuado desarrollo de los derechos y garantías reconocidos en la ley.
Derecho de Visita y Acompañamiento
Los hijos menores del paciente ingresado tienen pleno derecho de visita, salvo circunstancias extraordinarias que lo desaconsejen. Se garantizará a los pacientes en fase terminal información sobre su estado de salud y los objetivos de los cuidados paliativos, de acuerdo con sus necesidades y preferencias.
Comités de Ética Asistencial
Todos los centros sanitarios o instituciones dispondrán o estarán vinculados a un Comité de Ética Asistencial, con funciones de asesoramiento en decisiones clínicas que planteen conflictos éticos, acreditados por la Consejería competente en materia de sanidad.
Principios Fundamentales y Evolución Legislativa
La Proposición de Ley de derechos y garantías de las personas en el proceso final de la vida, aprobada por el Congreso de los Diputados, reconoce el derecho a recibir cuidados paliativos integrales y asistencia en el domicilio. Esta iniciativa se articula en torno a principios básicos como el respeto a la dignidad, la promoción de la libertad y autonomía, la garantía de que el rechazo de un tratamiento no menoscabe la atención integral, y el derecho a cuidados paliativos de calidad y a un tratamiento adecuado de los síntomas físicos y emocionales.
La ley promueve la igualdad efectiva en el acceso a los servicios sanitarios, la ausencia de discriminación y la atención sanitaria personalizada a través de la coordinación entre sistemas de salud y servicios sociales.
El artículo 11 de esta Proposición de Ley reconoce el derecho a los cuidados paliativos integrales y al tratamiento del dolor, especificando la necesidad de que todos los centros hospitalarios y sociosanitarios dispongan de medios para prestar estos cuidados, inclusive a menores de edad. Se reconoce también el derecho al acompañamiento familiar y afectivo, a la preservación de la intimidad y a disponer de una habitación individual. El paciente puede solicitar que no existan límites de visitas, que se permitan las visitas de menores, que los familiares pernocten, y que se facilite el uso de ropa personal y alimentos que contribuyan a su bienestar.
Los centros sanitarios prestarán apoyo y asistencia a las personas cuidadoras y familias, incluyendo atención en el duelo y promoción de medidas para la aceptación de la muerte y prevención de duelo patológico.
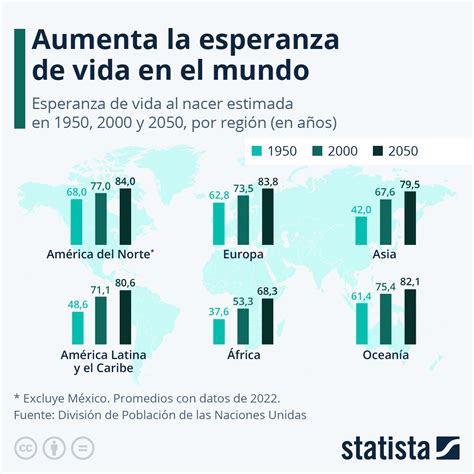
Los Cuidados Paliativos como Derecho Humano
El derecho a los cuidados paliativos se considera un derecho humano, sustentado en los derechos fundamentales a la vida, a la salud, a la dignidad, al respeto y a la autonomía. La Declaración Universal de los Derechos Humanos y diversos tratados internacionales consagran el derecho a la salud, que implica el acceso a una asistencia médica de la mayor calidad disponible. El Pacto Internacional de Derechos Económicos, Sociales y Culturales (PIDESC) especifica la necesidad de asegurar a todos asistencia médica y servicios médicos en caso de enfermedad.
La Organización Mundial de la Salud (OMS) define la salud como un estado de completo bienestar físico, mental y social, y reconoce la necesidad de considerar los cuidados paliativos como un derecho humano, ofreciendo recomendaciones a los estados sobre su organización.
En España, la Constitución de 1978 reconoce el derecho a la protección de la salud. Estatutos de Autonomía y leyes específicas, como la Ley de Andalucía, explicitan el derecho a recibir cuidados paliativos integrales y a vivir con dignidad el proceso de la muerte. A nivel estatal, la Estrategia de Cuidados Paliativos del Sistema Nacional de Salud y los planes integrales de cuidados paliativos en las Comunidades Autónomas desarrollan estas garantías.
Organismos como la Sociedad Española de Cuidados Paliativos (SECPAL) han reiterado que los cuidados paliativos no deben ser un privilegio, sino un derecho de todos los ciudadanos. El derecho a los cuidados paliativos emana del derecho a la vida y a la salud, entendida como vivir con plenitud en todas las dimensiones del ser humano.
Los ciudadanos tienen derecho a ser cuidados por personal cualificado, a que los servicios sanitarios dispongan de dotación personal y equipamiento suficiente, y a acceder a tratamientos apropiados, respetando sus valores individuales y culturales. La provisión de cuidados paliativos debe ser garantizada por el Estado de forma equitativa y sin discriminación.
Se considera que, indirectamente, la familia o cuidador del paciente también tiene derecho a una seguridad económica, ya que la enfermedad del paciente puede llevarle al desempleo o a una merma significativa de sus medios de subsistencia.
Por tanto, el Estado tiene la obligación de garantizar como derecho humano:
- El derecho al acceso universal a los cuidados paliativos en todos los niveles del sistema de salud, incluyendo la intervención precoz y la equidad territorial.
- El derecho al acceso a los cuidados paliativos sin discriminación.
- El derecho a unos cuidados paliativos de calidad, lo que implica ser tratado por profesionales competentes, formados y actualizados.
El documento de instrucciones previas (testamento vital o voluntades anticipadas) permite a una persona mayor de edad, capaz y libre, manifestar anticipadamente su voluntad sobre cuidados y tratamientos de salud, o sobre el destino de su cuerpo o sus órganos tras el fallecimiento. Estos documentos se registran en registros públicos autonómicos y un registro nacional.
El Convenio del Consejo de Europa sobre derechos humanos y biomedicina establece un marco jurídico vinculante para la protección de la dignidad humana en la aplicación de la medicina y la biología. La Ley 16/2003, de cohesión y calidad del Sistema Nacional de Salud, incluye la atención en cuidados paliativos en la cartera de servicios, garantizando una atención integral, individualizada y continuada.
En una sociedad democrática, debe prevalecer el respeto a la dignidad, la intimidad y la autonomía de la voluntad. La tecnificación sanitaria no debe llevar a la deshumanización. Existe un consenso creciente sobre el derecho al alivio del sufrimiento mediante una asistencia paliativa de calidad, respetuosa con los valores y creencias del paciente, que pueden expresarse anticipadamente en el documento de instrucciones previas.
Los facultativos tienen la obligación de combatir el sufrimiento y el dolor, administrando el tratamiento necesario para mitigar el sufrimiento, aunque este pueda acelerar accidentalmente la muerte. El deber del facultativo no le obliga a prolongar la vida por encima de todo.
Los centros e instituciones sanitarias y socio-sanitarias prestarán atención en el duelo a la familia y a las personas cuidadoras del paciente fallecido.
tags: #cuidados #paliativos #garantias #ges