La confusión en adultos mayores se define como la incapacidad para pensar con la claridad y rapidez habituales. Las personas que la experimentan pueden sentirse desorientadas y tener dificultades para prestar atención, recordar información y tomar decisiones. Este estado puede manifestarse de forma rápida o gradual, y su duración varía desde temporal y reversible hasta permanente e incurable. A menudo, la confusión se asocia con el delirio o la demencia.
La confusión es más prevalente en la población de adultos mayores y es una complicación frecuente durante las hospitalizaciones. En algunos casos, las personas con confusión pueden presentar comportamientos extraños o inusuales, e incluso actuar de manera agresiva. Una forma sencilla de evaluar la presencia de confusión es preguntar a la persona su nombre, edad y la fecha actual; las respuestas inseguras o incorrectas pueden indicar confusión.
Si una persona que generalmente no sufre de confusión presenta estos síntomas, es fundamental contactar a un proveedor de atención médica. Es importante destacar que una persona confundida no debe quedarse sola, ya que por seguridad puede requerir la calma y protección de alguien cercano para evitar que se haga daño. En raras ocasiones, un profesional de la salud puede ordenar restricciones físicas.
Para brindar apoyo a una persona que experimenta confusión:
- Preséntese siempre, sin importar cuán bien conozca a la persona.
- Recuérdele frecuentemente dónde se encuentra.
- Coloque un reloj y un calendario cerca de la persona.
- Hable sobre eventos actuales y planes para el día.
- Procure mantener un entorno calmado, silencioso y pacífico.

Causas y Manifestaciones del Síndrome Confusional
El síndrome confusional, también conocido como delirio, se caracteriza por una alteración aguda y fluctuante de la atención y la cognición, que generalmente ocurre en un paciente vulnerable debido a una patología médica aguda, el uso de fármacos o un evento quirúrgico. Sus criterios diagnósticos, según el Manual de Enfermedades Psiquiátricas DSM-V, incluyen un cambio agudo y fluctuante en el estado mental, inatención, pensamiento desorganizado y un nivel alterado de conciencia.
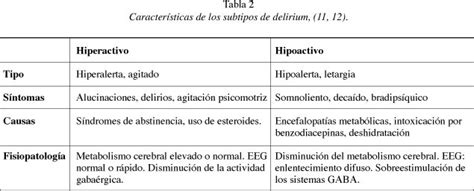
Los síntomas del delirio suelen comenzar de forma abrupta, entre uno y dos días, y tienden a empeorar durante la noche. Se manifiesta a través de diversos síntomas, como la dificultad para dirigir, centrar, mantener o desviar la atención; cambios en el nivel de alerta; alteraciones de la memoria; desorientación en tiempo y espacio; trastornos del sueño-vigilia; y en algunos casos, síntomas positivos como alucinaciones, ideas delirantes y agitación física.
Existen subtipos psicomotores de delirio:
- Delirio hipoactivo: Predominan la apatía y la baja actividad motora.
- Delirio hiperactivo: Se presentan síntomas de agitación física y conductual.
- Formas mixtas: El paciente fluctúa entre manifestaciones de ambos subtipos.
- Ausencia de manifestaciones motoras: Delirio sin alteraciones conductuales evidentes.
El subtipo hipoactivo es más común en personas de mayor edad y se asocia a un mayor riesgo de complicaciones respiratorias y úlceras por presión, mientras que el hiperactivo se relaciona con mayor riesgo de caídas y auto-retiro de dispositivos médicos. La prevalencia de los subtipos motores varía en los estudios, predominando en general la forma hipoactiva o mixta.
Factores de Riesgo y Diagnóstico
Se han descrito más de treinta factores de riesgo para el desarrollo de delirium, los cuales se clasifican en predisponentes (no modificables) y precipitantes (gatillantes o modificables). La importancia de cada factor varía según el escenario clínico. Por ejemplo, una condición médica de baja severidad puede desencadenar delirium en una persona mayor con demencia y fragilidad, mientras que un adulto mayor cognitivamente activo puede requerir un insulto agudo mayor, como un shock séptico, para desarrollarlo.
Entre los factores de riesgo modificables, es crucial destacar el uso de fármacos anticolinérgicos y benzodiacepinas, que tienen una fuerte asociación con el desarrollo de delirium. La edad avanzada, la demencia preexistente, la fragilidad, las enfermedades médicas graves, las infecciones (como las del tracto urinario o respiratorias), las cirugías y las hospitalizaciones prolongadas son causas frecuentes en personas mayores.
El diagnóstico de delirium se puede realizar mediante una entrevista psiquiátrica formal, explorando los criterios diagnósticos del DSM-V. Dada la frecuencia del sub-diagnóstico, se han diseñado instrumentos diagnósticos abreviados, como el Confusion Assessment Method (CAM), que consta de cuatro criterios: cambio agudo y fluctuante de conciencia, inatención, pensamiento desorganizado y nivel alterado de conciencia. Para un diagnóstico positivo de CAM, se requieren los criterios 1 y 2, más uno de los criterios menores 3 o 4.
Otras herramientas diagnósticas incluyen los test 4AT, NuDESC y 3D-CAM. El médico realizará un examen físico, preguntas sobre la confusión, la fecha, hora y ubicación, y puede solicitar pruebas como:
- Electroencefalografía (EEG)
- Punción lumbar (punción espinal)
- Pruebas cognitivas
- Pruebas neuropsicológicas
- Exámenes de orina
- Análisis de sangre
- Estudios de imagen cerebral (TAC o resonancia)

Tratamiento y Prevención del Delirio
El tratamiento del síndrome confusional agudo (SCA) se centra principalmente en abordar la causa subyacente que lo provoca y controlar los síntomas. Si la causa es una infección, se pueden recetar antibióticos. En caso de deficiencias nutricionales, se administran suplementos. Es fundamental manejar los factores desencadenantes, como la falta de sueño, el estrés, los cambios en el entorno o la medicación.
Durante un episodio de síndrome confusional, es crucial brindar un entorno seguro y tranquilo, con apoyo emocional y orientación constante para disminuir la ansiedad y la confusión. En algunos casos, se pueden recetar medicamentos para controlar los síntomas. Es importante recordar que el síndrome confusional no es sinónimo de deterioro cognitivo o demencia, aunque estos últimos son factores de riesgo importantes para su desarrollo.
Las estrategias de prevención no farmacológicas han demostrado ser altamente efectivas, reduciendo la incidencia y duración del delirium. Los programas multicomponentes, como el Hospital Elder Life Program (HELP), implementan medidas como:
- Reorientación constante.
- Protocolos no farmacológicos para el sueño.
- Movilización temprana.
- Uso de dispositivos sensoriales (gafas, audífonos).
- Protocolos de hidratación y prevención del estreñimiento.
Estas intervenciones pueden prevenir la aparición de delirium entre un 30-40% y, además, reducir la duración de la hospitalización, mejorar la funcionalidad y el estado cognitivo al alta. Se estima que estas estrategias pueden generar ahorros significativos en costos hospitalarios y anuales por paciente.
Delirium: A Guide for Caregivers (Spanish)
Delirio vs. Demencia: Diferencias Clave
El delirio y la demencia, aunque a menudo se presentan juntos y comparten sintomatología, son condiciones distintas. El delirio es un trastorno agudo y fluctuante de la atención y la cognición, con una aparición rápida (horas o días) y síntomas que varían a lo largo del día. Puede ser reversible si se trata la causa subyacente.
Por otro lado, la demencia es un deterioro gradual y progresivo de la memoria y otras habilidades cognitivas debido al daño o pérdida de neuronas cerebrales. Su aparición es lenta y los síntomas tienden a ser más estables. Si bien el delirio puede ocurrir en personas con demencia, presentar episodios de delirio no implica necesariamente tener demencia.
Las diferencias clave son:
- Aparición: Delirio (rápida, horas/días) vs. Demencia (lenta, meses/años).
- Curso: Delirio (fluctuante, varía a lo largo del día) vs. Demencia (estable, progresa).
- Atención: Delirio afecta significativamente la capacidad de mantener la concentración. En las etapas tempranas de la demencia, la persona suele estar alerta.
- Reversibilidad: El delirio suele ser reversible si se trata la causa; la demencia es generalmente irreversible.
La confusión mental en adultos mayores no es un signo normal del envejecimiento. La identificación temprana, el tratamiento adecuado y las estrategias de prevención son esenciales para mejorar la calidad de vida de los afectados y apoyar a sus cuidadores. La compañía familiar y un entorno familiar son cruciales para la recuperación.