El trastorno límite de la personalidad (TLP), también conocido como trastorno de personalidad borderline, es un tema cada vez más abordado en el ámbito de la salud mental. Este trastorno se caracteriza por un patrón de inestabilidad en las relaciones interpersonales, la autoimagen, las emociones y una marcada impulsividad.
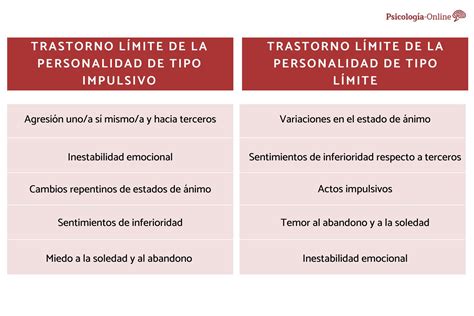
El término "borderline" se originó en psiquiatría para describir a individuos que parecían situarse en el "borde" entre la neurosis y la psicosis, sin encajar claramente en ninguna de estas categorías. Las personas con TLP suelen manifestar tendencias a la idealización, una notable inestabilidad emocional y comportamientos autodestructivos o suicidas. Una sensación constante de vacío es también un rasgo común, a menudo acompañada de aburrimiento o apatía sin una causa aparente.
Según un estudio español, la prevalencia del TLP en la población general se estima entre el 1,4% y el 5,9%. En adolescentes, esta cifra se sitúa entre el 0,7% y el 2,7%. Aunque puede manifestarse en la infancia, siendo crucial la intervención psicopedagógica en estos casos, el diagnóstico suele realizarse en la edad adulta.
Características del Trastorno Límite de la Personalidad
Los trastornos de la personalidad, en general, se definen por patrones de pensamiento y comportamiento rígidos y desadaptativos que impactan significativamente en la vida de una persona. El Manual Diagnóstico y Estadístico de Trastornos Mentales (DSM-5) clasifica el TLP dentro del clúster B, junto con otros trastornos como el narcisista, el histriónico y el antisocial.
Los criterios del DSM-5 para el diagnóstico del TLP incluyen:
- Tendencia a los extremos, sin un punto intermedio.
- Inestabilidad emocional, con cambios rápidos de estado de ánimo.
- Identidad difusa, con dificultad para definirse a sí mismos, sus gustos o sus objetivos.
- Sensación constante de vacío, a menudo ligada a una alta hipersensibilidad.
- Experimentar aburrimiento o apatía sin motivo aparente.
- Conductas suicidas o autolesivas en casos graves.
- Comportamientos dirigidos a evitar el abandono, tanto real como imaginario.
- Relaciones interpersonales inestables.
- Comportamiento impulsivo.
- Dificultad para controlar la ira.
En algunos casos, puede presentarse ideación paranoide transitoria, que en momentos de estrés puede ir acompañada de síntomas disociativos como la despersonalización y desrealización.
Cuando la sintomatología es grave y existe un deterioro cognitivo moderado o severo, el TLP puede generar cierto grado de discapacidad, pudiendo incluso reconocerse la incapacidad laboral en profesiones que impliquen riesgos o responsabilidades hacia terceros.
La actualización del DSM-5 al DSM-5-TR ha introducido ajustes para mejorar la claridad diagnóstica, enfatizando la evaluación de la estabilidad del patrón de síntomas y su impacto funcional. Los rasgos y síntomas del TLP se agrupan en cuatro características clave:
- Miedo al abandono: Dificultad para experimentar la soledad sin angustia, combinada con un profundo temor al abandono y la traición.
- Idealización de los demás: Ambivalencia entre la idealización y la devaluación de las personas. Las relaciones se caracterizan por visiones extremas (blanco o negro) con cambios repentinos.
- Inestabilidad emocional: Emocionalidad intensa e impetuosa, que puede generar miedo a las propias emociones y a perder el control.
- Comportamiento autolesivo: Incluye abuso de sustancias, relaciones sexuales de riesgo, atracones, comportamiento suicida, amenazas de automutilación, entre otros.
El término "trastorno límite de la personalidad silencioso" se utiliza informalmente para describir a personas que cumplen criterios diagnósticos pero no se ajustan al perfil "clásico", aunque no es un subtipo oficial.
Diagnóstico del Trastorno Límite de la Personalidad
El diagnóstico del TLP debe ser realizado exclusivamente por un profesional de la salud mental cualificado (psicólogo o psiquiatra) a través de una evaluación psicológica exhaustiva. Esta evaluación valora la persistencia y gravedad de los síntomas a lo largo del tiempo, utilizando entrevistas clínicas y pruebas estandarizadas.
Es crucial diferenciar el TLP de otros trastornos con sintomatología similar, como el trastorno bipolar o la depresión.
Algunos de los instrumentos utilizados para la detección incluyen:
- La Entrevista Diagnóstica para los Trastornos de la Personalidad del DSM-IV (DIPD-IV).
- El Examen Internacional de los Trastornos de la Personalidad (IPDE).
- El Programa de Evaluación de la Personalidad (PAS).
- El Inventario Multifásico de Personalidad de Minnesota (MMPI).
Los criterios diagnósticos del DSM-5-TR para el TLP requieren un patrón persistente de inestabilidad en las relaciones interpersonales, la autoimagen, las emociones y una marcada impulsividad, manifestado por cinco o más de los siguientes puntos:
- Esfuerzos desesperados para evitar el abandono (real o imaginario).
- Relaciones interpersonales inestables e intensas que alternan entre la idealización y la devaluación.
- Alteración de la identidad: autoimagen o sentido de sí mismo inestable.
- Impulsividad en al menos dos áreas que pueden ser autodestructivas (gastos excesivos, sexo sin protección, atracones de comida, conducción temeraria, abuso de sustancias).
- Comportamientos, gestos o amenazas suicidas recurrentes, o comportamiento de automutilación.
- Inestabilidad afectiva debida a una reactividad emocional notable (disforia intensa, irritabilidad o ansiedad, que suelen durar unas pocas horas y rara vez persisten más de unos pocos días).
- Sentimientos crónicos de vacío.
- Ira inapropiada e intensa o dificultades para controlar la ira.
- Ideación paranoide transitoria o síntomas disociativos graves relacionados con el estrés.
Estos síntomas deben haber comenzado en la edad adulta temprana, aunque pueden aparecer durante la adolescencia.
Comorbilidad: TLP y Otros Trastornos
El trastorno límite de la personalidad presenta una alta comorbilidad con otros trastornos clínicos. Se estima que alrededor del 80% de las personas con TLP padecen dos o más patologías simultáneamente, siendo el TLP el de mayor relevancia clínica y más frecuente en la práctica asistencial.
Los trastornos que frecuentemente coexisten con el TLP incluyen:
- Trastornos depresivos: Siendo el trastorno depresivo mayor el más común (aproximadamente entre el 40% y el 87%). Si bien los pacientes con TLP experimentan vacío y desesperanza, el miedo al abandono, la identidad alterada y los cambios de humor en el TLP ayudan a distinguirlos de un trastorno depresivo puro.
- Trastornos por consumo de sustancias: Es habitual la politoxicomanía (cannabis, anfetaminas, etc.) y un mayor consumo de alcohol.
- Trastorno por déficit de atención e hiperactividad (TDAH).
- Trastorno de estrés postraumático.
- Trastorno bipolar y trastorno ciclotímico.
- Trastornos alimenticios: Como la bulimia nerviosa, anorexia nerviosa y adicción a la comida.
- Otros trastornos de la personalidad: Como el trastorno histriónico o el trastorno narcisista.
La presencia de estas comorbilidades puede dificultar el diagnóstico del TLP.
Causas del Trastorno Límite de la Personalidad
El origen del TLP no se atribuye a una única causa, sino a una combinación de factores genéticos, ambientales y sociales. Los antecedentes familiares suponen un factor de riesgo significativo; los familiares de primer grado de pacientes con TLP tienen cinco veces más probabilidades de desarrollar el trastorno que la población general.
Otros factores de riesgo incluyen la vulnerabilidad temperamental, como una alta reactividad emocional desde temprana edad, que puede llevar a respuestas intensas ante la frustración y a que las familias actúen con cautela. Las personas con alta intensidad emocional pueden percibir preocupaciones leves como ansiedad intensa.
En cuanto a los factores ambientales y sociales, muchas personas con TLP han experimentado eventos traumáticos como maltrato, abuso, abandono o violencia doméstica. A estas vivencias se pueden sumar formas de invalidación emocional en el entorno familiar durante la infancia. Un estilo de apego desorganizado también se considera un factor de riesgo.
Trastorno Límite de la Personalidad (TLP): 9 características
Tratamiento del Trastorno Límite de la Personalidad
Si bien el TLP es una condición compleja, muchos de sus síntomas pueden ser suprimidos o atenuados significativamente con terapia psicológica. El tratamiento principal es la psicoterapia, y diversas intervenciones han demostrado ser eficaces en la reducción de comportamientos suicidas, el alivio de la depresión y la mejora del funcionamiento general.
Entre los enfoques terapéuticos más destacados se encuentran:
- Terapia Dialéctica Conductual (TDC): Especialmente eficaz para la desregulación emocional y el control de impulsos. Enfatiza cómo la vulnerabilidad emocional biológica innata puede conducir a una mayor sensibilidad y reactividad, resultando en comportamientos impulsivos y autodestructivos.
- Terapia Cognitivo Conductual (TCC): Ayuda a modificar patrones de pensamiento negativos y enseña estrategias de afrontamiento.
- Terapia de Esquemas: Combina elementos de la TCC con otras psicoterapias, enfocándose en la toma de conciencia de los esquemas desadaptativos y el desarrollo de estrategias más funcionales.
- Tratamiento Basado en la Mentalización: Se centra en la capacidad de reflexionar y comprender los estados mentales propios y ajenos, ayudando a regular emociones, entender la propia contribución a los problemas y desarrollar empatía.
- Psicoterapia Centrada en la Transferencia: Examina la interacción entre paciente y terapeuta, ayudando a los pacientes a analizar sus autoimágenes distorsionadas y a desarrollar un sentido más estable y realista de sí mismos.
En cuanto a la medicación, se ha demostrado la eficacia de antipsicóticos, antidepresivos y estabilizadores del estado de ánimo, siempre bajo prescripción médica y como complemento a la psicoterapia.
La identificación y el tratamiento de los trastornos coexistentes son fundamentales para un abordaje integral y eficaz del TLP.

tags: #comorbilidad #trastorno #pesonalidad #limitrofe #retraso #mental