Introducción a los Cambios Digestivos en el Adulto Mayor
Con la edad, el cuerpo sufre un deterioro natural a nivel molecular asociado al proceso de envejecimiento, lo que afecta a órganos como el intestino y el hígado, alterando su función. Estos efectos del paso del tiempo hacen que los procesos digestivos se vuelvan más lentos y menos eficientes. La ralentización del metabolismo en la vejez también contribuye a que los procesos digestivos sean más lentos.
Impacto en la absorción de nutrientes
La alteración de la función de los órganos digestivos dificulta la absorción de nutrientes esenciales como calcio, hierro o vitaminas. Identificar problemas digestivos en personas mayores, especialmente aquellas situaciones en las que hay un anciano que no quiere comer o en aquellos con afecciones como la demencia, puede ser un desafío. El deterioro de los órganos digestivos afecta la manera en que el cuerpo procesa y asimila los alimentos, lo cual tiene serias repercusiones en la salud general del adulto mayor. Con frecuencia, las personas mayores se muestran más vulnerables a las deficiencias nutricionales, debido a los cambios fisiológicos, físicos, psíquicos y sociales.
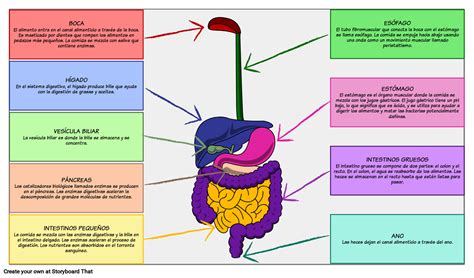
Cambios Específicos en el Aparato Digestivo con la Edad
Dado que el aparato digestivo dispone de sus propias reservas, el envejecimiento ejerce sobre su funcionamiento un efecto menor del que ejerce sobre otros sistemas orgánicos. Sin embargo, el envejecimiento es un factor asociado a varios trastornos digestivos. En especial, las personas de edad avanzada tienen mayor probabilidad de desarrollar diverticulosis y de sufrir trastornos del aparato digestivo (por ejemplo, estreñimiento) como efecto adverso producido por determinados medicamentos. Además, los cambios en el microbioma intestinal (todas las bacterias, virus, protozoos y hongos que viven en el tracto digestivo) con la edad pueden estar relacionados con un envejecimiento saludable en general y podrían afectar la obesidad, los trastornos metabólicos, la inflamación, el cáncer, la depresión u otros problemas de salud.
Esófago
Con la edad, la fuerza de las contracciones esofágicas y la tensión en el esfínter esofágico superior van disminuyendo progresivamente (lo que se conoce como presbiesófago), pero los movimientos de los alimentos a través del conducto esofágico no se ven afectados por estos cambios. Sin embargo, algunos adultos de edad avanzada pueden estar afectados por enfermedades que alteran las contracciones esofágicas.
Estómago
Con la edad, disminuye la capacidad del revestimiento gástrico para resistir las agresiones, lo que se puede traducir en un incremento del riesgo de úlcera gastroduodenal, especialmente en personas que toman aspirina (ácido acetilsalicílico) y otros antiinflamatorios no esteroideos (AINE). También con la edad, el estómago no puede contener tanta comida debido a la pérdida de elasticidad y disminuye la velocidad de vaciamiento del estómago al intestino delgado. Sin embargo, estos cambios generalmente no causan ningún síntoma perceptible. El envejecimiento tiene poco efecto sobre la secreción de jugos gástricos como el ácido y la pepsina, pero algunos trastornos que disminuyen la secreción de ácido, como la gastritis atrófica, se hacen más frecuentes. Estas condiciones pueden dar lugar a problemas posteriores como carencia de vitamina B12 o bien proliferación bacteriana en el intestino delgado.
Intestino delgado
El envejecimiento solo tiene efectos menores en la estructura del intestino delgado, de manera que el movimiento del contenido intestinal por el intestino y la absorción de la mayoría de los nutrientes no cambian mucho. Sin embargo, los niveles de lactasa (la enzima que ayuda a digerir la lactosa) disminuyen, ocasionando intolerancia a los productos lácteos en muchos adultos de edad avanzada (intolerancia a la lactosa). El crecimiento excesivo de algunas bacterias (proliferación bacteriana del intestino delgado) se hace más frecuente con la edad y puede producir dolor, hinchazón y pérdida de peso. La proliferación bacteriana puede también conducir a un descenso en la absorción de ciertos nutrientes, como la vitamina B12, el hierro y el calcio.
Páncreas, hígado y vesícula biliar
Con la edad, el peso global del páncreas disminuye y algunos tejidos son reemplazados por cicatrización (fibrosis). Sin embargo, estos cambios no disminuyen la capacidad del páncreas para producir enzimas digestivas y bicarbonato sódico. Con la edad, se producen cambios estructurales y microscópicos en el hígado y la vesícula biliar.
Intestino grueso y recto
El intestino grueso no sufre muchos cambios con la edad. El recto se agranda un poco.
Desafíos Nutricionales y la Gastrostomía Percutánea en el Adulto Mayor
La disfagia y las enfermedades neurodegenerativas
En el subgrupo de pacientes mayores, la principal indicación para intervenciones nutricionales son las enfermedades neurodegenerativas avanzadas. La demencia condiciona un deterioro clínico progresivo con aparición de dependencia. Su curso evolutivo se relaciona con un aumento del deterioro funcional, inmovilidad, úlceras, pérdida de la capacidad de autocuidado y alteraciones en el sueño. Las alteraciones en la deglución y la presencia de broncoaspiraciones son indicadores de la progresión del deterioro cognitivo hacia estadios más avanzados. La mortalidad a los 6 meses, en esta fase, es del 50%.
Muchos de los portadores de gastrostomía percutánea (GP) mayores de 75 años sufren un deterioro cognitivo avanzado y el motivo de colocación de dicha gastrostomía es la disfagia, que supone una reducción de la ingesta oral de suficiente grado como para preocupar a la familia o al equipo asistencial.
La Gastrostomía Percutánea (GP): Concepto y Objetivo
¿Qué es la Gastrostomía Percutánea?
La gastrostomía percutánea (GP) consiste en la inserción de una sonda en la cavidad gástrica a través de la pared abdominal anterior, con el fin de permitir una alimentación enteral. El término gastrostomía radiológica percutánea se aplica al acceso directo bajo fluoroscopia guiada, en estómago (gastrostomía), a nivel de una anastomosis entre estómago y primer asa yeyunal (gastroyeyunostomía) o en yeyuno (yeyunostomía). La GP fue introducida en la práctica clínica en 1980 por los cirujanos pediátricos Ponsky y Gauderer y ha sustituido a la gastrostomía quirúrgica, presentando menos complicaciones y pudiendo realizarse, generalmente, sin anestesia general. La técnica endoscópica y la radiológica ofrecen resultados similares.
Objetivo de las sondas enterales
El objetivo de las sondas enterales es mantener o mejorar el estado nutricional de aquellos pacientes en los que se prevé una ingesta insuficiente por un periodo mantenido de tiempo.
Indicaciones y controversias de la GP en pacientes mayores
Aunque las guías ESPEN del 2006 describen numerosas indicaciones, en diversos estudios las más frecuentes en el ámbito de la Geriatría fueron las neurodegenerativas, siendo las relacionadas con el aumento de las necesidades, muy poco habituales en pacientes mayores. No obstante, la indicación de gastrostomía en pacientes con demencia avanzada es controvertida, a pesar de su generalización en algunos entornos.
No existen ensayos clínicos prospectivos y aleatorizados que demuestren la seguridad y eficacia de la GP en pacientes mayores. Además, existe controversia sobre los resultados a medio y largo plazo en los pacientes con demencia, sin haberse encontrado evidencia de que su uso mejore situación funcional, morbilidad, calidad de vida o supervivencia. El proceso de toma de decisiones sobre la colocación de sondas es controvertido y, en muchos casos, los geriatras no se encuentran implicados directamente en el mismo.
Colocación de Gastrostomía Endoscópica Percutánea (PEG)
Estudio sobre la Gastrostomía Percutánea en Pacientes Mayores de 75 Años
Un estudio descriptivo y retrospectivo se propuso describir las indicaciones de colocación de gastrostomía percutánea (GP) en pacientes mayores en un hospital universitario, las características de los pacientes en los que se realiza, sus complicaciones a largo y corto plazo y la mortalidad asociada.
Metodología del estudio
El estudio incluyó a todos los pacientes mayores de 75 años a los que se les colocó una GP en la Unidad de Radiología Vascular Intervencionista de un hospital universitario durante un periodo de 3 años (enero 2011-diciembre 2013). En este centro, la mayoría de las gastrostomías a pacientes mayores son colocadas por vía radiológica y no endoscópicamente. Se estudió la indicación del procedimiento en cada caso, revisando posteriormente en la historia clínica electrónica la aparición de complicaciones y la mortalidad durante un periodo de seguimiento de 36 meses.
Los datos sociodemográficos recogidos incluyeron: sexo, edad, estado civil y lugar de residencia, así como situación mental (Global Deterioration Scale [GDS] de Reisberg), sensorial (déficits auditivos y/o visuales) y número de fármacos. El único criterio de exclusión fue la edad inferior a 75 años.
Las indicaciones del procedimiento se clasificaron en: disminución de la ingesta por disfagia orofaríngea de origen neurológico (demencia, ictus, esclerosis lateral amiotrófica, esclerosis múltiple, Parkinson, parálisis supranuclear progresiva o traumatismos craneoencefálicos) o enfermedades orofaríngeas y esofágicas (tumores, quemaduras, fístulas, estenosis o lesiones caústicas); requerimientos nutricionales aumentados (politraumatismos, enfermedad inflamatoria intestinal o fibrosis quística); malabsorción (intestino corto, pancreatitis, enteritis actínica), y miscelánea (cardiopatía congénita, insuficiencia renal crónica o metabolopatías congénitas). La colocación de GP se clasificó en función de su carácter temporal o definitivo, en el caso de procesos irreversibles.
Las complicaciones aparecidas en un plazo de hasta 36 meses se clasificaron en graves (broncoaspiración inmediata y tardía, peritonitis, hemorragias, fascitis necrosante, fístulas gastrocólicas, neumoperitoneo e íleo paralítico) y leves (infección de herida, dolor abdominal, obstrucción o salida de la sonda). La mortalidad se estudió tras una mediana de seguimiento de 18 meses, máximo 36 meses, mediante las curvas de supervivencia de Kaplan-Meyer. Además, se analizaron por separado los pacientes en quienes la indicación de colocación de la GP fue una demencia avanzada.
Características de los pacientes
La población de estudio incluyó 74 pacientes, con una edad promedio de 84 ± 6,1 años (rango entre 75 y 99 años), siendo el 57% mujeres. Un 40% vivía en una residencia y el 80% sufría deterioro cognitivo. Un alto porcentaje presentaba polifarmacia.
Indicaciones principales para la GP
La principal indicación para la colocación de la GP fue la disfagia en la demencia avanzada (56,8%), seguida de:
- Tumores de la cavidad orofaríngea (12,2%)
- Enfermedad de Parkinson (10,8%)
- Ictus (9,6%)
- Parálisis supranuclear progresiva (2,7%)
- Esclerosis lateral amiotrófica (1,4%)
- Otros (6,5%)
Se colocó la gastrostomía con carácter irreversible en el 90,5% de los casos.
Complicaciones y mortalidad asociadas a la GP
La prevalencia de las complicaciones fue del 67,5%. La complicación más frecuente fue la broncoaspiración (32,4%), seguida de la salida de la sonda (27,3%) u obstrucción de la misma (18,9%), infección de la vía de entrada (8,1%) y molestias abdominales (6,7%).
La mortalidad global fue del 59,5% con una mediana de seguimiento de 18 meses (máximo 36 meses). En el subgrupo de pacientes con deterioro cognitivo (GDS > 1), que constituía el 79,9% de la muestra (n=59), la indicación principal fue la disfagia en el 56,8% de los casos, siendo la broncoaspiración la complicación más frecuente (39%). La mortalidad fue del 57,6% y la supervivencia media desde su colocación de 6,8 meses, sin diferencias relevantes con los pacientes sin demencia.
Comparación con otros estudios
En el estudio analizado, la principal indicación para colocación de la GP fue la disfagia en las demencias avanzadas, seguida por procesos oncológicos de cabeza y cuello, Parkinson e ictus. Llama la atención el carácter irreversible de la enfermedad subyacente que lleva a indicar la gastrostomía y el curso definitivo del procedimiento en la mayoría de los casos, así como la alta tasa de complicaciones asociadas, siendo la más frecuente la broncoaspiración. La supervivencia mediana se midió en meses, sin diferencias en aquellos con y sin demencia.
Otros estudios han mostrado resultados diferentes. Por ejemplo, en un estudio sueco con una edad media de 66 años, las indicaciones principales fueron los tumores (44%), seguidos del ictus (22%) y otras enfermedades neurológicas (23%), con solo un 2% de demencia. Otro estudio con una edad media de 65 años encontró el ictus (54%) como principal indicación, con menos del 22% de pacientes con demencia. Estas diferencias pueden explicarse por la edad más elevada de la muestra del estudio actual, pero también podrían reflejar un uso excesivo de la gastrostomía en pacientes con demencia avanzada en algunos contextos, pese a la escasa evidencia de su eficacia y la certeza de los riesgos.
Dos tercios de los pacientes del estudio sufrieron complicaciones, siendo la broncoaspiración la más frecuente. Otros estudios han reportado tasas de broncoaspiración variadas, por ejemplo, un 21,5% en pacientes con sonda nasogástrica (SNG) y un 25,9% en quienes portaban GP, frente a un 1,2% en población similar sin sondas enterales. La mortalidad de los pacientes con gastrostomías es elevada, aunque puede guardar más relación con la enfermedad de base que con el procedimiento. La mortalidad publicada oscila entre 1-9% en el ingreso, 10-28% al mes, 11-22% a los 3 meses y 28-50% a los 6 meses. La mediana de supervivencia en el estudio aquí detallado fue de 6,8 meses, comparable a la publicada.
Implicaciones y Consideraciones Éticas en la Toma de Decisiones
Demencia avanzada y progresión de la enfermedad
Las alteraciones en la deglución y la presencia de broncoaspiraciones son indicadores de la progresión del deterioro cognitivo hacia estadios más avanzados. La mortalidad a los 6 meses, en esta fase, es del 50%. La evidencia científica no recomienda el uso de sondas de alimentación (SNG o GP) como tratamiento de la disfagia en pacientes con demencia avanzada, ya que no ha demostrado mejoría del estado funcional o de la calidad de vida, ni disminución de infecciones ni de mortalidad.
Directrices clínicas y alternativas a la GP
Las guías ESPEN determinan una serie de puntos a considerar en el proceso de toma de decisiones en pacientes con demencia:
- Deseos personales, previamente o presumiblemente expresados respecto a las sondas de alimentación.
- Severidad de su enfermedad de base.
- Pronóstico individual y esperanza de vida en el contexto de su demencia.
- Calidad de vida con o sin GP.
- Complicaciones esperadas.
- Posibles daños secundarios a GP.
- Movilidad.
En las guías ASPEN sobre nutrición enteral se destaca la necesidad de elaborar más estudios sobre la efectividad de la misma en la práctica clínica, desde un enfoque multidisciplinar. La complejidad de la nutrición enteral no debe ser infraestimada, por lo que debería proporcionarse una formación amplia y completa a todos los profesionales sanitarios implicados en este tema. Como alternativa al uso de estas sondas, se proponen métodos de alimentación manuales y personalizados, dirigidos a perfeccionar las técnicas de nutrición oral, modificando factores ambientales y considerando la alimentación como parte de una atención individualizada, multicomponente y multidisciplinar.
Colocación de Gastrostomía Endoscópica Percutánea (PEG)
Las Sondas Gástricas: Tipos, Cuidado y su Rol en la Alimentación Artificial
¿Qué es una sonda gástrica?
Una sonda gástrica es un tubo de plástico muy fino que se coloca en el interior del estómago. Existen distintos tipos de sondaje, y la elección dependerá del problema de la persona mayor y dependiente. Las sondas funcionan como instrumentos tubulares para llegar a alguna parte del cuerpo a través de un orificio natural, ya sea con fines terapéuticos o por necesidad de cirugía. Estos tubos finos pueden alcanzar las vías respiratorias, urinarias, intestinales o rectales. El cuerpo del tubo es hueco y muy fino, aunque el tamaño dependerá de qué tipo de sonda sea.
Para que una persona que se encuentre en esta circunstancia tenga una buena alimentación, según recomendaciones médicas, el intervalo de tiempo entre las comidas debe ser corto, en horario intermitente y pausado durante el día. De esta manera, se decide que esta persona se alimente de forma artificial. Es el caso de las personas que sufren un Alzheimer o una demencia en fase final o terminal, o aquellas en quienes por imposibilidad física y capacidad cognitiva se hace muy difícil la alimentación por parte de su cuidador.
Consideraciones sobre la alimentación artificial
El uso de las sondas gástricas cuenta con mucha polémica detrás. Esto se debe a que la alimentación tiene un valor social profundo (salir a comer, etc.) y tomar la decisión de alimentarse de manera artificial suele ser difícil. A pesar de los beneficios que puede ofrecer una sonda gástrica, aún hay quien piensa que la mejora de una persona con problemas de este tipo de procedimiento puede deberse más a la suerte que a la aplicación médica.
Cuidado de la sonda gástrica
El cuidado de la sonda gástrica es de suma importancia, ya que de ello depende la salud del paciente. Siempre hay que enjuagar el tubo de la sonda, antes y después de cada uso. En caso de que haya una obstrucción en el tubo, se utiliza una jeringuilla con agua tibia.
La importancia del profesional sanitario
Aunque la idea de colocar estos tubos pueda generar miedo, los profesionales sanitarios conocen muy bien las técnicas para hacerlo sin causar daños o traumatismos en el paciente. Es una medida necesaria, especialmente cuando la esperanza de vida se ha prolongado, pero la cura a ciertas enfermedades no se ha encontrado. Se recomienda siempre contar con profesionales que sepan cómo limpiar las sondas y cómo hacer para que el paciente mejore.
Puntos Clave y Recomendaciones para la Salud Digestiva del Adulto Mayor
Es esencial reconocer que los cambios en el sistema digestivo en el adulto mayor son inevitables, pero sus consecuencias pueden ser minimizadas. Al prestar atención a los síntomas de alerta y adoptar medidas proactivas, es posible prevenir complicaciones graves como la malnutrición.
- Dieta equilibrada: Una de las claves de la salud gastrointestinal y en general de la salud del cuerpo es mantener una dieta equilibrada. No obstante, en ocasiones las personas mayores pueden sufrir alteraciones del gusto y del olfato, provocando así el rechazo de ciertos alimentos o disminuyendo su sabor. Dentro de lo posible, se recomienda disminuir el consumo de café, especialmente durante la tarde y noche porque alteran el sueño y son diuréticos, es decir, contribuyen a la deshidratación, en especial cuando se toma poco líquido.
- Ejercicio regular: Según la Organización Mundial de la Salud, el ejercicio físico en cualquier etapa de la vida es fundamental para la prevención de enfermedades.
- Control médico riguroso: Independientemente de si un adulto mayor vive de manera habitual en su domicilio o en una residencia, es recomendable que acuda regularmente al médico para realizar revisiones generales y mantener un control de los medicamentos que está tomando y cómo estos afectan a su cuerpo.