En la actualidad, el envejecimiento poblacional avanza de forma acelerada. La Organización Mundial de la Salud (OMS) afirma que entre 2015 y 2050 las personas con más de 60 años aumentarán de un 12% a un 22% de la población mundial, y se proyecta que en 2050 los adultos mayores (AM) representarán el 25% de la población de América Latina. Ante este aumento en la esperanza de vida, se ha puesto interés en identificar y caracterizar los cambios asociados al proceso de envejecimiento normal, buscando expandir al máximo el potencial de las personas mayores para lograr funcionalidad y autonomía durante el mayor tiempo posible.
La deglución y la alimentación son áreas fundamentales de estudio que abordan los cambios morfológicos y fisiológicos que presentan las personas a medida que envejecen. Desde hace décadas, se ha reconocido una variabilidad en el funcionamiento sensoriomotor en el adulto mayor.
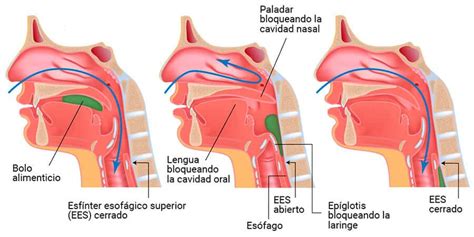
La Deglución y sus Alteraciones en el Adulto Mayor
Definición de Deglución y Disfagia
La deglución es un proceso esencial para mantener la homeostasis corporal y consiste en el paso de sustancias, tanto sólidas como líquidas, desde la boca hacia el estómago. Es una praxia, una actividad voluntaria que implica eventos sensoriales y motores estrechamente ligados, asegurando la capacidad de tragar y comer de forma eficaz y segura.
La disfagia se define como la dificultad para tragar, lo que altera o dificulta el proceso deglutorio. Aunque no se considera una enfermedad en sí misma, es un padecimiento que aparece a causa de otros problemas asociados, como el Parkinson, el Alzheimer, accidentes cerebrovasculares (ictus) o parálisis que afectan el correcto funcionamiento de la lengua, los músculos de la garganta y el esófago. Su prevalencia varía según la población objetivo, siendo los adultos mayores quienes presentan mayor riesgo.
Presbifagia: Disfagia asociada al Envejecimiento
Con el envejecimiento, se producen cambios tanto en las estructuras centrales como periféricas involucradas en la deglución, dando lugar a la presbifagia. Esta implica alteraciones morfológicas y funcionales en el proceso deglutorio debido a cambios anatomofuncionales propios del envejecimiento a nivel de cabeza y cuello. Entre estos cambios se incluyen:
- Pérdida de piezas dentales o prótesis inadecuadas.
- Disminución de la fuerza lingual.
- Disminución del control motor oral sobre el bolo alimenticio.
- Disminución de la sensibilidad gustativa.
- Decremento en la elevación laríngea.
- Enlentecimiento en la respuesta motora orofaríngea.
- Baja cohesión del bolo alimenticio.
- Disminución de la actividad muscular en los constrictores faríngeos.
Estos factores pueden generar dificultades como la alteración en la formación del bolo, disminución en la saliva, degluciones fraccionadas, limitaciones en la trituración y masticación, reflujo esofágico, ahogos, tos al tragar y sensación de comida atascada en la garganta. La presencia de disfagia en el envejecimiento dependerá de la reserva funcional de cada persona, ya que el envejecimiento normal por sí solo no siempre produce disfagia.
Tipos de Disfagia
Considerando la fisiología de la deglución, se pueden distinguir dos tipos principales de disfagia:
- Disfagia Orofaríngea: La alteración se localiza en la zona oral y faríngea (garganta), lo que provoca dificultad para iniciar la deglución y para que el bolo alimenticio pase de la boca al esófago. Esta es la que se presenta de forma más prevalente en la población adulta mayor.
- Disfagia Esofágica: Las personas que la padecen son capaces de hacer pasar el alimento más allá de la faringe, pero presentan dificultades para transportarlo por el esófago hasta el estómago. Las causas pueden incluir divertículo de Zenker, acalasia esofágica, o ingesta de cáusticos, entre otros.
Impacto de la Disfagia en la Calidad de Vida de los Adultos Mayores
La disfagia puede repercutir significativamente en la calidad de vida de quienes la padecen, afectando todos los aspectos del día a día y causando molestias, limitaciones en la alimentación y problemas de salud. Entre sus principales consecuencias se encuentran:
- Pérdida de peso y desnutrición: Las dificultades para tragar pueden llevar a evitar ciertos alimentos o a comer menos de lo necesario. Más de un tercio de la población de estudio puede referir haber notado una pérdida de peso asociada directamente a la dificultad deglutoria.
- Deshidratación: Una ingesta hídrica deficiente es habitual, aunque menos notoria que la pérdida de peso.
- Neumonía por aspiración: Es una infección pulmonar secundaria al paso de alimentos o secreciones desde la vía digestiva a la vía respiratoria.
- Disminución del disfrute al comer: El placer de comer se ve afectado, lo que incide en el bienestar general.
- Aislamiento social: Las comidas son, a menudo, una oportunidad de encuentro con familiares y amigos. La disfagia puede llevar a la evitación de comer fuera de casa o en compañía.
- Estrés y ansiedad: La dificultad para tragar puede generar estrés y ansiedad durante las comidas.
- Hospitalización y muerte: La disfagia no tratada expone a los pacientes a un mayor riesgo de estas complicaciones si no se detecta y se brinda el apoyo especializado necesario.
Estos déficits calóricos e hídricos repercuten directamente en la homeostasis corporal, generando un fenómeno de efecto dominó entre todos los parámetros que afectan los procesos de alimentación y deglución.
Prevalencia de las Dificultades Deglutorias en Adultos Mayores
Los reportes sobre la prevalencia de dificultades deglutorias en adultos mayores son aún escasos, pero se sabe que los adultos mayores están en mayor riesgo debido a la dispar eficacia y seguridad en la función deglutoria, característica de una propulsión lingual débil y una respuesta del reflejo deglutorio más retrasada atribuible a la edad. Estudios han estimado la prevalencia de disfagia en un 13.7% para esta población general de adultos mayores.
La disfagia orofaríngea ha sido reconocida recientemente como un síndrome geriátrico. Esta condición puede presentarse en un 16% a un 33% en la población sana mayor de 80 años. Esta cifra se eleva drásticamente, llegando hasta el 84% y 93% en personas mayores con demencia. Además, los trastornos de la deglución son frecuentes en pacientes que sufren accidentes cerebrovasculares (51-55%), enfermedades neurodegenerativas (50-80% en pacientes con Alzheimer) y cáncer de cabeza y cuello (50%). En pacientes que han requerido intubación orotraqueal en unidades de pacientes críticos, la disfagia puede persistir al alta hasta en el 50% de los casos.
Una investigación exploratoria-descriptiva realizada en 18 adultos mayores de Iquique, Chile, reveló una prevalencia del 27.78% en cuanto a las dificultades deglutorias autopercibidas. Este hallazgo es concordante con otros estudios que establecen una prevalencia de presbifagia cercana al 29.5%, lo que subraya la necesidad de una mayor utilización de instrumentos de pesquisa temprana, como los cuestionarios de autorreporte.
Evaluación y Diagnóstico de la Disfagia
El objetivo del diagnóstico de la disfagia es evaluar la seguridad y la eficacia del proceso de la deglución. La evaluación debe considerar la perspectiva del paciente sobre su propio desempeño, vivencias y el impacto de su condición en su persona. Para ello, se utilizan tanto valoraciones clínicas como estudios complementarios.
Métodos de Evaluación Clínica
La evaluación clínica inicial incluye:
- Anamnesis: Recopilación de información sobre identificación, antecedentes familiares, socioeconómicos y mórbidos.
- Valoración cognitiva: Utilización de pruebas como el Montreal Cognitive Assessment (MoCA), una prueba de tamizaje cognitivo que evalúa atención, memoria, lenguaje, abstracción, funciones ejecutivas, capacidades visoconstructivas, cálculo y orientación. Su puntaje máximo es de 30 puntos, con un criterio de corte de 26 puntos para la detección de deterioro cognitivo leve.
- Observación directa: Identificación de signos de alerta como "atoros" durante las comidas, que pueden indicar el inicio de disfagia.
Estudios Complementarios Instrumentales
Habitualmente se solicitan estudios complementarios para confirmar el diagnóstico:
- Videoendoscopia de la Deglución (FEES): Permite visualizar directamente las estructuras de la vía aérea y digestiva durante la deglución.
- Videofluoroscopia (examen radiológico de la deglución): Ofrece una visión en tiempo real del tránsito del bolo alimenticio.
- Endoscopia digestiva alta y manometría esofágica: En caso de sospecha de alteraciones esofágicas.
Cuestionarios de Autorreporte y Autopercepción
Si bien existe vasta información sobre los procesos biomecánicos y el control neuromotor de la deglución, aún hay desconocimiento sobre la autopercepción deglutoria en los AM. Los cuestionarios de autorreporte son herramientas útiles para orientar la elaboración de actividades preventivas y son un indicador de morbilidad. Un abordaje de este fenómeno que considere los parámetros de seguridad, eficiencia, competencia y confortabilidad (SECC) puede mejorar el entendimiento de las variaciones deglutorias autopercibidas, las cuales son indispensables para la calidad de vida.
En el estudio de Iquique, al analizar los parámetros SECC de forma individualizada, se establecieron los siguientes hallazgos:
- Seguridad: El 60% de la muestra refirió presentar alteraciones, principalmente “toser cuando como”. Esto es coherente con las descripciones teóricas del proceso deglutorio, ya que al perder competencia las estructuras estomatognáticas, aumentan los episodios de penetración y/o aspiración de alimentos.
- Competencia: También el 60% de la muestra informó alteraciones del proceso deglutorio, manifestadas como “la comida se pega en mi garganta” y “tragar líquido/sólidos/pastillas me supone un esfuerzo extra”. Esta alta prevalencia es esperable en AM dada la naturaleza del parámetro, que es el que más se resiente por los cambios morfológicos y biomecánicos.
- Eficiencia: El 40% de los AM reportaron alteraciones, respondiendo afirmativamente al enunciado “Mi problema para tragar me ha llevado a perder peso”. Este déficit calórico e hídrico repercute directamente en la homeostasis corporal.
- Confortabilidad: Fue reportado en el 40% de los participantes como un motivo de alteración autopercibida, relacionado con enunciados como “mi problema para tragar interfiere con mi capacidad para comer fuera de casa”, “tragar es doloroso”, “el placer de comer se ve afectado” y “tragar es estresante”. Esta incidencia es cercana a la evitación de comer con otros y a la disminución de la sensación placentera de alimentación.
Un resultado emergente de dicho estudio fue la alta incidencia de pérdida de piezas dentarias, con el 100% de los participantes presentando ausencia parcial o total de estas. Del total, el 80% utilizaba prótesis dental en arcada superior, 20% en arcada superior e inferior, pero solo el 40% las usaba de manera permanente.
El Concepto de Calidad de Vida y su Medición
El concepto de Calidad de Vida (CV) es a menudo confuso y requiere una adecuada delimitación, especialmente en los procesos de evaluación y tratamiento, donde la perspectiva del usuario no siempre se considera. La OMS define la CV como "la percepción individual de la propia posición en la vida dentro del contexto del sistema cultural y de valores en que se vive y en relación con sus objetivos, esperanzas, normas y preocupaciones".
La Calidad de Vida Relacionada con la Salud (CVRS) se define como "el nivel de bienestar derivado de la evaluación que la persona realiza de diversos dominios de su vida, considerando el impacto que en estos tiene su estado de salud". La CVRS se ha operacionalizado en diferentes modelos y sus dimensiones incluyen las "Percepciones Generales de Salud" (PGS) y el "Estado Funcional de Salud" (EFS).
- Percepciones Generales de Salud (PGS): La evaluación que el individuo hace de los efectos que tiene su salud sobre otros aspectos de la vida.
- Estado Funcional de Salud (EFS): La habilidad del individuo para realizar normalmente actividades diarias, requeridas para satisfacer necesidades básicas, cumplir roles y mantener la salud y el bienestar. El EFS valora la habilidad de desempeñar tareas en dominios físico, social, de roles y funcionamiento psicológico, entre otros.
Las medidas de CVRS y EFS contribuyen a obtener información valiosa para el clínico, con miras a la generación de planes terapéuticos pertinentes. Generalmente se constituyen en cuestionarios auto-administrados, fáciles de utilizar y que no requieren mucho tiempo o esfuerzo.
La Carrera de Fonoaudiología de la Pontificia Universidad Católica de Chile, en colaboración con el Instituto Nacional de Geriatría, se encuentra trabajando en el diseño y adaptación de un instrumento para cuidadores de personas con demencia, con el fin de detectar tempranamente la disfagia en esta población. Este instrumento, que consiste en una batería de preguntas directas al paciente o su cuidador, busca suplir la falta de acceso asegurado a evaluación y tratamiento preventivo de la disfagia en centros de adulto mayor en Chile, lo cual no es una política pública actualmente.
Entrevista con Paola Díaz sobre disfagia
Instrumentos Específicos para Evaluar la Calidad de Vida en Disfagia
Existen cuestionarios genéricos (que proveen una descripción general del estado de salud percibido por los pacientes) y específicos (que facilitan el pronóstico o permiten medir la progresión terapéutica). Algunos de los instrumentos más utilizados para valorar CVRS o EFS en individuos con disfagia o en riesgo de padecerla son:
Cuestionarios Genéricos
- EQ-5D: Cuestionario genérico y estandarizado, auto-administrable, fácil de responder y con poca carga cognitiva. Su uso se ha generalizado en todo el mundo y está disponible en múltiples idiomas.
- SF-36: Escala genérica compuesta por 36 preguntas distribuidas en 8 escalas (Función Física, Rol Físico, Dolor Corporal, Salud General, Vitalidad, Función Social, Rol Emocional y Salud Mental). Proporciona un perfil del estado de salud, útil para evaluar la CVRS en la población general y en subgrupos específicos.
Cuestionarios Específicos para Disfagia
- Eating Assessment Tool (EAT-10): Instrumento de autorreporte para el despistaje de disfagia, conformado por un cuestionario de 10 preguntas con una escala de respuesta subjetiva de 0 a 4. Tiene un puntaje total de 40 puntos; internacionalmente, se consideran puntuaciones de 3 o más como potenciales de disfagia, mientras que en Chile se considera presencia de alteraciones deglutorias si se obtiene un puntaje igual o mayor a 7 puntos. Se enfoca principalmente en el EFS.
- SWAL-QOL: Considerado el "Gold Standard" para determinar CVRS en personas con disfagia orofaríngea. Compuesto por 44 ítems agrupados en 11 sub-escalas (10 dominios de calidad de vida y una escala sintomatológica), incluyendo carga de enfermedad, selección y duración de alimentos, deseo de comer, miedo, sueño/descanso, fatiga, comunicación, salud mental y funcionamiento social.
- MD Anderson Dysphagia Inventory (MDADI): Constituida por 20 ítems, diseñada para medir CVRS. Comprende una evaluación global y tres sub-escalas: emocional, funcional y física. Puntajes mayores indican mejor funcionamiento deglutorio.
- Deglutition Handicap Index (DHI): Busca medir la CVRS y fue creado como herramienta clínica para valorar trastornos deglutorios de cualquier etiología. Mide 3 dimensiones: emocional, funcional y física, con 30 ítems en un formato de respuesta de escala de 5 puntos.
- Swallowing Outcome after Laryngectomy (SOAL): Evalúa EFS. Consiste en una sola escala con 17 ítems, diseñada específicamente para valorar la percepción de función deglutoria posterior a laringectomía total.
- Sydney Swallowing Questionnaire (SSQ): Cuestionario de una escala con 17 preguntas de tipo escala visual análoga, diseñado para evaluar las disfuncionalidades de la fase oral y faríngea de la deglución, midiendo EFS.
- Dysphagia in Multiple Sclerosis questionnaire (DYMUS): Cuestionario diseñado para evaluar la funcionalidad deglutoria de usuarios con esclerosis múltiple, midiendo EFS. Consiste en 10 ítems con respuestas dicotomizadas, conformadas por dos escalas: "disfagia para sólidos" y "disfagia para líquidos".
La selección y utilización de estos cuestionarios dependerán tanto de las necesidades de los profesionales de la salud como de los pacientes, y son esenciales para evaluar el curso de una enfermedad o los efectos de los tratamientos.
Manejo y Tratamiento de la Disfagia
El tratamiento de la disfagia en adultos mayores busca asegurar una deglución segura y agradable, y se lleva a cabo por un equipo interdisciplinario que incluye fonoaudiólogos, nutricionistas y médicos de cabecera.
Rehabilitación y Ejercicios Terapéuticos
- Ejercicios de fortalecimiento de los músculos de la deglución: Fundamentales para fortalecer los músculos de la garganta y la boca, cuya debilidad puede estar relacionada con la disfagia.
- Ejercicios de elongación y estiramiento: Mejoran la respiración y los movimientos realizados durante la deglución.
- Técnicas de respiración y relajación: Ayudan a controlar la ansiedad y el estrés, que a veces pueden afectar la deglución, facilitando el proceso.
Modificaciones Posturales y Conductuales
- Postura durante la alimentación: Si la persona afectada se encuentra sentada, su espalda debe estar recta y su cabeza inclinada hacia delante. Al ingerir un alimento, la barbilla debe estar lo más inclinada posible sobre el pecho para proteger la vía respiratoria y evitar infecciones por el paso de alimentos contaminados.
- Permanencia incorporada post-comida: Tras acabar de comer, se recomienda que la persona permanezca incorporada entre 30 y 60 minutos para evitar el reflujo, que es el retroceso del alimento hacia la boca.
- Control de volúmenes y consistencias: Se indican modificaciones en la textura de los alimentos y el aumento de la viscosidad de los líquidos con espesantes para mejorar la seguridad de la ingesta y compensar las manifestaciones de la alteración.
Vías Alternativas de Alimentación
Cuando no es posible utilizar la vía oral para alimentarse de forma segura y eficiente, se pueden considerar vías alternativas de alimentación, como sondas nasogástricas y gastrostomías. En el caso de personas con demencia, un buen manejo de la disfagia puede evitar la necesidad de una gastrostomía o sistema de alimentación alternativo enteral, reforzando adaptaciones a la dieta y educando sobre la forma y el momento de la alimentación oral en base a las características de cada paciente.
Importancia de la Detección Temprana y el Enfoque Multidisciplinario
Detectar tempranamente los trastornos en la deglución es crucial. Es común escuchar a familiares y cuidadores de personas mayores indicar que estos "se atoran" durante las comidas, lo cual constituye una señal de alerta. Si a un adulto mayor se le añade una condición de salud como un trastorno neurocognitivo mayor (demencia), el riesgo de presentar disfagia aumenta considerablemente.
Al diagnosticarse una disfagia, todo paciente debe ser evaluado por un fonoaudiólogo que determine el estado del cuadro y solicite exámenes complementarios si es necesario. La falta de instrumentos validados en diferentes poblaciones limita la generalización de los resultados y la efectividad de un tratamiento. Por ello, se insta a investigadores y clínicos a indagar más en este tópico, desarrollando estudios de validación de instrumentos que consideren las características particulares de cada población, la ubicación geográfica, las características culturales y las variables sociodemográficas.