La arteriopatía periférica (AP) es una afección de los vasos sanguíneos que irrigan las piernas y los pies, caracterizada por el estrechamiento de las arterias en estas extremidades. Este estrechamiento disminuye el flujo sanguíneo, lo que puede causar lesiones en la piel, músculos, nervios y otros tejidos.
Causas de la Arteriopatía Periférica
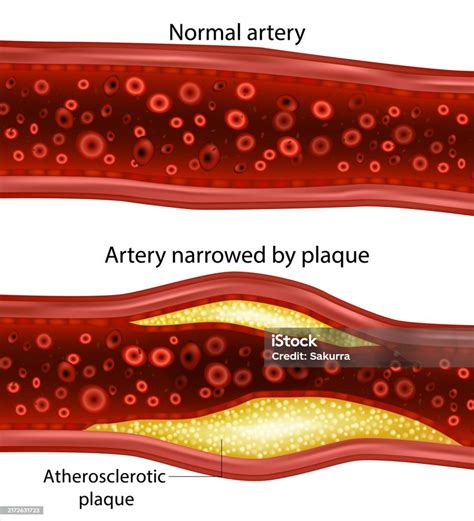
La causa más común de la arteriopatía periférica es la aterosclerosis. Este proceso ocurre cuando el material graso, conocido como placa, se acumula sobre y dentro de las paredes de las arterias, provocando su estrechamiento. Como consecuencia, las paredes arteriales se vuelven más rígidas y pierden la capacidad de dilatarse para permitir un mayor flujo de sangre cuando es necesario.
Esta reducción del flujo sanguíneo afecta especialmente a los músculos de las piernas cuando están en actividad, como al hacer ejercicio o caminar, ya que no pueden recibir suficiente sangre y oxígeno. En casos graves, la falta de sangre y oxígeno puede manifestarse incluso cuando los músculos están en reposo.
Factores de Riesgo
La arteriopatía periférica es un trastorno común, que afecta con mayor frecuencia a los hombres mayores de 50 años, aunque las mujeres también pueden desarrollarla. Las personas tienen un mayor riesgo de padecer esta afección si presentan antecedentes de:
- Nivel de colesterol anormal en la sangre
- Diabetes
- Cardiopatía (arteriopatía coronaria)
- Presión arterial alta (hipertensión)
- Enfermedad renal que requiere hemodiálisis
- Tabaquismo
- Accidente cerebrovascular (enfermedad cerebrovascular)
Síntomas de la Arteriopatía Periférica
Los principales síntomas de la arteriopatía periférica incluyen dolor, fatiga, ardor o molestia en los músculos de los pies, las pantorrillas o los muslos. Estos síntomas suelen aparecer durante el ejercicio o la caminata y desaparecen tras varios minutos de reposo.
Inicialmente, estos síntomas pueden manifestarse únicamente al caminar cuesta arriba, a un ritmo más rápido o durante distancias más largas. Con el tiempo, la aparición de estos síntomas se acelera y requiere menos esfuerzo físico.
En etapas más avanzadas, pueden presentarse:
- Entumecimiento en las piernas o pies en reposo.
- Sensación de frío al tacto en las piernas y palidez de la piel.
- Disfunción eréctil.
- Dolor y calambres nocturnos.
- Dolor u hormigueo en el pie o los dedos de los pies, que puede ser tan intenso que incluso el peso de la ropa o las sábanas resulte doloroso.
- Dolor que empeora al elevar la pierna y mejora al descenderla.
- Piel con apariencia oscura y azulada.
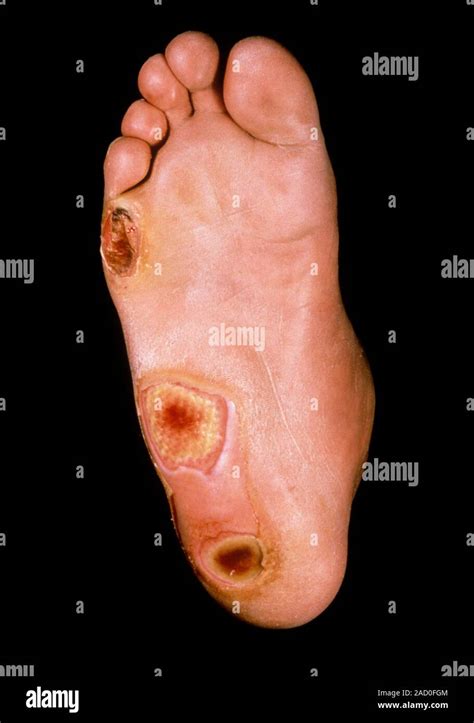
- Úlceras que no sanan.
Diagnóstico
Durante un examen físico, el profesional de la salud puede detectar:
- Un sonido silbante al colocar el estetoscopio sobre la arteria (soplos arteriales).
- Disminución de la presión arterial en la extremidad afectada.
- Ausencia o debilidad del pulso en la extremidad.
En casos más graves de arteriopatía periférica, los hallazgos pueden incluir:
- Atrofia o debilidad de los músculos de la pantorrilla.
- Pérdida de vello en las piernas, pies y dedos de los pies.
- Úlceras dolorosas (generalmente negras) en los pies o dedos de los pies que sanan lentamente y no sangran.
- Palidez de la piel o color azulado en pies o dedos de los pies (cianosis).
- Piel tensa y brillante.
- Uñas gruesas en los dedos de los pies.
Los exámenes de sangre pueden revelar niveles elevados de colesterol o diabetes. Los estudios diagnósticos para la arteriopatía periférica incluyen:
- Angiografía de las piernas.
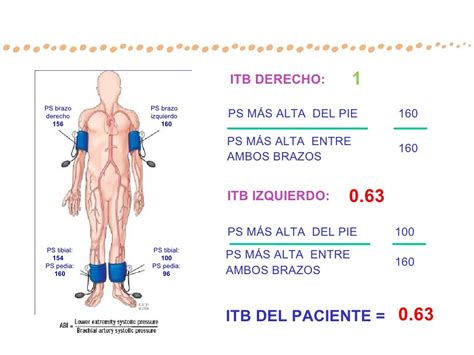
- Medición de la presión arterial en brazos y piernas para comparar (índice tobillo-brazo o ITB).
- Ecografía Doppler de una extremidad.
- Angiografía por resonancia magnética (ARM) o angiografía por tomografía computarizada (ATC).
Tratamiento y Control
Las medidas que se pueden tomar para controlar la arteriopatía periférica son fundamentales para su manejo:
- Dejar de fumar: El tabaquismo estrecha las arterias, reduce la capacidad de la sangre para transportar oxígeno e incrementa el riesgo de formación de coágulos.
- Equilibrio entre ejercicio y descanso: Caminar o realizar otra actividad hasta el punto de sentir dolor, alternando con períodos de descanso. Con el tiempo, la circulación puede mejorar mediante la formación de nuevos vasos sanguíneos. Es fundamental consultar al médico antes de iniciar cualquier programa de ejercicios.
- Cuidado de los pies: Especialmente importante para pacientes con diabetes. Usar calzado adecuado y prestar atención a cualquier cortadura, raspadura o lesión, acudiendo al médico de inmediato, ya que los tejidos con circulación reducida sanan lentamente y son propensos a infecciones.
- Control de la presión arterial: Mantener la presión arterial dentro de los rangos recomendados.
- Control del peso: Bajar de peso si existe sobrepeso.
- Dieta: Consumir una dieta baja en colesterol y grasa si el colesterol está alto. Consultar con el médico sobre la posible necesidad de medicamentos para reducir el colesterol.
- Control de la glucosa: Vigilar y mantener bajo control los niveles de azúcar en sangre en pacientes con diabetes.
Es posible que se requieran medicamentos para el control de la enfermedad, como:
- Ácido acetilsalicílico (aspirina) o clopidogrel (Plavix) para prevenir la formación de coágulos sanguíneos en las arterias.
- Medicamentos para la hipertensión arterial o la diabetes, tomados según prescripción médica.
Opciones Quirúrgicas
La cirugía puede ser necesaria en casos graves, especialmente si la enfermedad afecta la capacidad de trabajar o realizar actividades esenciales, o si se presenta dolor en reposo, heridas o úlceras en la pierna que no sanan. Las opciones quirúrgicas incluyen:
- Procedimientos para abrir vasos sanguíneos estrechos o bloqueados que suministran sangre a la pierna.
- Cirugía para redirigir el suministro de sangre alrededor de una arteria bloqueada.
En situaciones extremas, algunos pacientes con arteriopatía periférica pueden requerir la amputación de la extremidad afectada.
La mayoría de los casos de arteriopatía periférica en las piernas pueden controlarse sin cirugía. Aunque la cirugía ofrece un alivio significativo de los síntomas en casos severos, los procedimientos de angioplastia y derivación se utilizan cada vez con mayor frecuencia como alternativas.
Angioplastia coronaria (Acceso femoral)
Complicaciones
Las complicaciones de la arteriopatía periférica pueden incluir:
- Coágulos de sangre o émbolos que obstruyen las pequeñas arterias.
- Arteriopatía coronaria.
- Disfunción eréctil.
- Úlceras isquémicas en la parte inferior de las piernas.
- Muerte tisular (gangrena).
- Posible necesidad de amputación del pie o la pierna afectados.
¿Cuándo Consultar a un Médico?
Es importante comunicarse con un profesional de la salud si se presentan los siguientes síntomas:
- Una pierna o un pie que se tornan fríos al tacto, pálidos, azulados o entumecidos.
- Dolor torácico o dificultad para respirar junto con dolor en la pierna.
- Dolor de pierna que persiste incluso en reposo (dolor en reposo).
- Piernas que presentan enrojecimiento, calor o hinchazón.
- Aparición de nuevas úlceras o llagas.
- Signos de infección (fiebre, enrojecimiento, malestar general).
- Síntomas de arteriosclerosis en las extremidades.
Actualmente, no existen pruebas de detección recomendadas para identificar la arteriopatía periférica en pacientes asintomáticos.