El delirium es un síndrome clínico frecuente y de gran relevancia en el adulto mayor hospitalizado. Su incidencia e impacto han sido reconocidos desde hace más de 30 años, y su importancia en la atención del adulto mayor hospitalizado es creciente. Esto se debe a que abarca diferentes escenarios clínicos, como la atención de urgencia, pacientes hospitalizados por patologías médicas o quirúrgicas, y aquellos admitidos a unidades de cuidados intensivos. Además, el envejecimiento poblacional ha llevado a que la atención hospitalaria moderna concentre cada vez una mayor cantidad de adultos mayores con diversas condiciones crónicas, distintos grados de fragilidad y discapacidad, quienes requieren de nuestra mejor atención para reducir la aparición u optimizar el manejo de esta condición, que puede ser devastadora para su evolución posterior al egreso hospitalario.
El presente capítulo pretende resumir el estado del arte de esta condición, señalando, cuando corresponda, algunos de los elementos en controversia y áreas donde la investigación debe proporcionar respuestas innovadoras para reducir su impacto.
Introducción
El delirium es una complicación hospitalaria frecuente y compleja en los adultos mayores, que puede llegar a afectar su independencia y aumentar la morbilidad y mortalidad. Por ello, es relevante que el equipo de salud cuente con información actualizada acerca de los aspectos multidimensionales del diagnóstico, factores de riesgo, prevención y manejo de esta condición.
Definición, Subtipos y Diagnóstico
Por delirium se entiende a un trastorno agudo y fluctuante de la atención y la cognición, que se presenta generalmente en un paciente vulnerable. Este paciente presenta uno o más factores de riesgo o “predisponentes”, y secundario a una patología médica aguda, uso de fármacos y/o un evento quirúrgico-anestésico electivo o de emergencia, desarrolla esta condición. Las descripciones de su relato se remontan a la antigüedad, por Hipócrates y Celso (450 AC y 81 DC). Fue conceptualizado de forma más sistemática por la psiquiatría moderna a partir de las investigaciones fenomenológicas de Z. Lipowski y su posterior incorporación a la clasificación de enfermedades psiquiátricas DSM-III en 1980. Desde entonces, sus criterios diagnósticos han sufrido modificaciones menores, reflejadas en las versiones disponibles del DSM-IV y más recientemente del DSM-V, así como en la Clasificación Internacional de Enfermedades CIE-10.
El delirium se manifiesta a través de diversos síntomas, entre los que destacan el trastorno de la atención (capacidad reducida para dirigir, centrar, mantener o desviar la atención) y su curso fluctuante a lo largo del día y de la hospitalización. Dentro de sus síntomas se incluyen grados variables de cambios en el nivel de conciencia (modificación del nivel de alerta), alteraciones de memoria (problemas para recordar eventos o instrucciones), dificultades en la organización del pensamiento (ideas incoherentes, divagaciones, neologismos), desorientación en el espacio y tiempo, trastornos del ritmo de sueño-vigilia, y la aparición de síntomas positivos como alucinaciones, ideas delirantes y actividad motora incrementada que puede llevar a la agitación física.
Existen descripciones de subtipos psicomotores:
- Delirium hipoactivo: Predominan la apatía y la baja actividad motora.
- Delirium hiperactivo: Se presentan síntomas de agitación física y conductual.
- Formas mixtas: El paciente fluctúa a lo largo del día con manifestaciones de ambos subtipos.
- Ausencia de manifestaciones motoras: Un grupo que presenta delirium sin alteraciones en la conducta motora.
El primer estudio que evaluó los subtipos motores describió un 15% de subtipo hiperactivo, 19% de forma hipoactiva, con un predominio del subtipo mixto (52%) y un cuarto grupo sin alteraciones motoras (14%). Desde entonces, la prevalencia de los diversos subtipos motores varía en los estudios, predominando generalmente la forma hipoactiva pura o los casos mixtos. Los pacientes sin alteración motora, o aquellos hiperactivos puros, corresponden a una proporción menor de los casos. En general, se reconoce que la mayor edad se asocia a una mayor incidencia del subtipo hipoactivo.
Se ha reportado un riesgo diferente de complicaciones intrahospitalarias para los subtipos motores. El subtipo hipoactivo presenta mayor riesgo de complicaciones respiratorias y úlceras por presión, mientras que la forma hiperactiva se asocia a mayor autoretiro de dispositivos y caídas. No se ha logrado precisar si los diferentes subtipos motores se asocian a diferentes desenlaces cognitivos en el seguimiento a largo plazo, siendo esta un área de controversia. La evolución cognitiva alejada probablemente depende de la condición basal y de una integral de la presencia, duración, severidad y características fenomenológicas del episodio de delirium.
Diagnóstico del Delirium
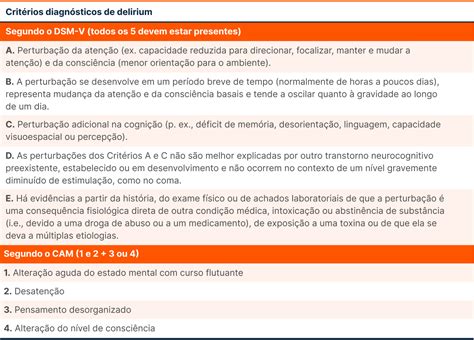
El diagnóstico de delirium se puede realizar mediante una entrevista psiquiátrica formal, explorando la presencia de los criterios diagnósticos señalados en el DSM-V. Dado la magnitud de este problema sanitario y su reconocido sub-diagnóstico en ausencia del uso sistemático de tests válidos, desde hace años se han diseñado diferentes instrumentos diagnósticos abreviados para ser realizados por profesionales de la salud no psiquiatras, permitiendo su diagnóstico sistemático. El instrumento más conocido y empleado en investigación es el Confusion Assessment Mental (CAM), desarrollado por Inouye SK y colaboradores. Este cuenta con una versión larga, usada habitualmente en investigación, y una versión corta, más empleada en la práctica clínica. Sus criterios son:
- Criterio 1: Cambio agudo y de curso fluctuante de conciencia.
- Criterio 2: Inatención.
- Criterio 3: Pensamiento desorganizado.
- Criterio 4: Nivel alterado de conciencia.
Para un test de CAM positivo, se deben cumplir los criterios 1 y 2, más uno de los criterios menores (3 o 4). Siendo un test útil y el más empleado hasta la fecha, la aplicación del CAM requiere personal experimentado y una estandarización del equipo evaluador durante la capacitación.
Por ello, en los últimos años se han seguido desarrollando instrumentos para el diagnóstico de delirium que ofrezcan ventajas, como no requerir estandarización o aplicarse en menor tiempo, tales como los test 4AT, NuDESC y el 3D-CAM.
Incidencia del Delirium
Los primeros estudios de la Prof. S. Inouye señalan una incidencia de delirium entre un 15-30% en adultos mayores admitidos por patología médica. Las primeras descripciones de delirium postoperatorio indican una incidencia cercana al 10%, aunque esta puede superar el 50% en pacientes sometidos a cirugía cardíaca con circulación extracorpórea. En adultos mayores que acuden a urgencias, la incidencia de delirium es del 8%. En pacientes críticos en ventilación mecánica, los primeros estudios documentan una incidencia de alrededor del 80%, reportándose en la actualidad entre un 50% y 80%. A nivel regional y nacional, diversos estudios documentan incidencias acordes a lo reportado a nivel global.
Factores de Riesgo
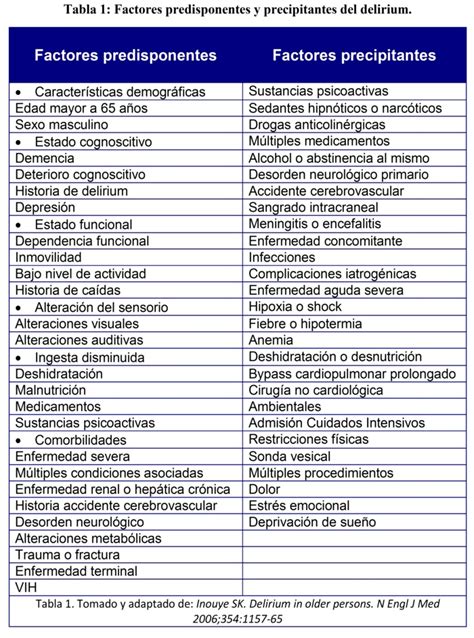
Se han descrito más de treinta factores de riesgo para el desarrollo de delirium, que varían según el escenario clínico. Estos se clasifican en factores predisponentes (no modificables) y factores precipitantes (gatillantes o modificables). La proporción esperada de los diferentes factores de riesgo varía según el escenario clínico. Por ejemplo, en una paciente con demencia moderada de 85 años, discapacidad visual parcial y fragilidad documentada, una condición médica de baja severidad (ej. infección urinaria baja) puede ser suficiente para gatillar el delirium. En cambio, un adulto mayor de 66 años, cognitivamente y funcionalmente activo, requiere una carga de insulto agudo mucho mayor, como un shock séptico de foco pulmonar que requiera admisión a cuidados intensivos.
Esto se refleja en que los adultos mayores admitidos a sala tienen una media de 7 factores de riesgo, que puede ascender hasta 12 para los pacientes que desarrollan delirium en unidades críticas. Entre los factores de riesgo modificables, es importante destacar aquellos susceptibles de reducirse en su uso intrahospitalario, como son los fármacos anticolinérgicos (inhibidores H2, antihistamínicos, entre otros) y las benzodiazepinas, sobre las cuales existe una fuerte evidencia de asociación con el desarrollo de delirium.
Impacto del Delirium
La aparición de delirium durante una hospitalización se asocia a una serie de desenlaces adversos a corto y largo plazo, lo que, junto a su elevada incidencia, dan cuenta de la relevancia de esta condición.
- Durante la hospitalización: Mayor riesgo de complicaciones, mayor estadía hospitalaria, mayores costos y un incremento en la necesidad de institucionalización al egreso.
- A largo plazo: Deterioro en la funcionalidad, calidad de vida, incremento en los costos familiares y sanitarios, y un aumento en la mortalidad.
Se reconoce que los pacientes con demencia tienen mayor riesgo de desarrollar delirium. De la misma forma, la evidencia sugiere que el desarrollo de delirium se asocia a una declinación en la función cognitiva a largo plazo. Pese a que esta aseveración no está exenta de controversia, la mayor parte de la evidencia disponible lo sugiere. Por lo tanto, la presencia de delirium en un adulto mayor hospitalizado representa un significativo riesgo de deterioro funcional, cognitivo y en su calidad de vida a largo plazo, lo que justifica el gran interés en reducir su impacto mediante estrategias de prevención y manejo.
Mecanismos Fisiopatológicos
En concordancia con la multiplicidad de factores de riesgo asociados al desarrollo de delirium, los mecanismos fisiopatológicos involucrados son diversos. Estos afectan diferentes topografías (áreas cerebrales) y diferentes tipos de neurotransmisores, traduciéndose finalmente en una disfunción de redes neuronales a nivel cerebral que se manifiesta clínicamente como delirium.
Entre las hipótesis más estudiadas se encuentran:
- Rol de diferentes neurotransmisores (acetilcolina, GABA, serotonina, entre otros).
- Inflamación.
- Alteraciones metabólicas.
- Trastornos en la permeabilidad de la barrera hematoencefálica.
- Factores genéticos.
- Hipoperfusión cerebral.
Entre estos factores, los más estudiados corresponden a la presencia de una deficiencia colinérgica relativa, asociada a un exceso de actividad dopaminérgica. Es importante considerar que un adulto mayor, por el proceso de envejecimiento o por patología neurológica clínica o subclínica, puede tener un cerebro más vulnerable (una “reducción en la reserva cognitiva”). En presencia de noxas sistémicas, se produce un fenómeno local cerebral patológico que se traduce en la aparición de esta condición.
Pese a los avances, el conocimiento de los mecanismos del delirium aún es parcial y no permite un manejo individualizado del paciente. La medicina personalizada para el manejo del delirium es hoy una quimera, pero es posible que en los próximos años se disponga de mejores herramientas para individualizar el abordaje farmacológico y no farmacológico.
Prevención y Manejo
Durante los últimos años se han desarrollado diversas guías clínicas y revisiones que permiten ordenar la información para implementar acciones que favorezcan la prevención y manejo del delirium.
Estrategias de Prevención No Farmacológicas
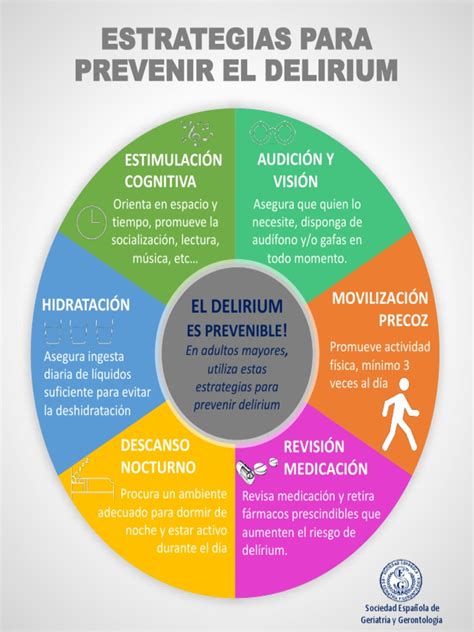
Diversos estudios han documentado que las aproximaciones multicomponentes son altamente efectivas, reduciendo la incidencia y duración del delirium. Además de otras complicaciones relacionadas, como la prevención de caídas, disminuir la duración de hospitalización, mejorar la funcionalidad y el estado cognitivo al alta, logrando prevenir la aparición de delirium entre un 30-40%.
Al considerar las estrategias a implementar, los estudios de mayor impacto se basan en revertir o atenuar los factores de riesgo mencionados. Un estudio relevante que desarrolla estos conceptos fue el ensayo clínico randomizado de S. Inouye, donde el grupo experimental implementó el programa HELP (Hospital Elder Life Program), que considera las siguientes medidas:
- Reorientación.
- Protocolo no farmacológico de sueño.
- Movilización temprana.
- Uso de dispositivos sensoriales (anteojos, audífonos).
- Protocolo de deshidratación (hidratación y prevención de constipación).
Una revisión sistemática reciente documenta que la reducción en la incidencia del delirium con estas intervenciones multimodales no farmacológicas es significativa (odds ratio [OR] 0,47; 95% CI 0,37-0,59). Además, se logra un ahorro entre USD1.600-3.800 en los costos hospitalarios por paciente, y USD16.000 en los costos anuales por persona después del delirium. Este programa ha sido implementado de forma exitosa en unidades geriátricas agudas, servicios de medicina interna y cirugía, mayormente en países desarrollados.
En Chile, también se han llevado a cabo estudios empleando intervenciones no farmacológicas, donde una de ellas otorga relevancia a la participación activa de la familia de adultos mayores hospitalizados en unidades de medicina interna. Este estudio encontró que el refuerzo de las medidas del grupo experimental con terapia ocupacional precoz e...
Hospital Elder Life Program (HELP)
Centros de Día para el Adulto Mayor
A medida que la población envejece, se requieren servicios más especializados y personalizados para atender sus necesidades. En Chile, son escasos los servicios que ofrecen atención de un equipo multidisciplinario. Los Centros de Día del Adulto Mayor ofrecen atención especializada e integral en régimen diurno, en modalidad de media jornada (mañana o tarde), de acuerdo al perfil y necesidades específicas del usuario.
Su objetivo es promover la funcionalidad del adulto mayor, su permanencia en su entorno habitual y mejorar su calidad de vida, así como la de su familia. El recinto Reina Astrid es pionero en su tipo en el país, contando con amplias y modernas instalaciones.
Sistema de Ingreso
El acceso de los postulantes dependerá de una evaluación previa que se realizará a cada interesado, y adicionalmente, de la evaluación del profesional pertinente a la problemática que presente.
“Centros de día… Una nueva forma de envejecer”
Este centro cuenta con un equipo multidisciplinario conformado por kinesiólogos, terapeutas ocupacionales, psicólogos, asistente social, nutricionista, fonoaudiólogo y técnicos del área. Ellos brindan atención permanente al adulto mayor y su familia, aportando desde cada disciplina las herramientas necesarias para contribuir a su bienestar y posponer la dependencia de terceros. Todo ello, unido a una moderna infraestructura, son parte del compromiso y servicio hacia los adultos mayores de la comuna.
Los Centros de Día para el Adulto Mayor, basados en la experiencia de países europeos, desarrollan una estrategia de atención para este grupo etario y su familia, que contempla intervención multidisciplinaria grupal y, según la necesidad del usuario, atención individual. Destaca la formulación de un Plan de Atención Personal para cada usuario, de acuerdo a sus necesidades e intereses, buscando que el Adulto Mayor asuma un rol activo en su propia salud, independencia y autonomía.
Se suma una atractiva agenda de servicios diarios, tales como:
- Actividades sociales, de convivencia y recreativas.
- Visitas guiadas.
- Charlas socioeducativas y culturales.
- Diversos talleres basados en sus intereses.
- Instancias de apoyo, contención emocional y vinculación a redes institucionales y municipales dirigidas a usuarios y familiares.
Se invita a los adultos mayores y sus familias a visitar estas instalaciones y formar parte de esta innovadora experiencia.
Servicios Ofrecidos en Centros de Día
- Elaboración de un plan de atención personal para cada usuario.
- Sesiones grupales realizadas por kinesiólogos para ejercitar las habilidades fisicoesqueléticas, destinadas a mantener la funcionalidad.
- Sesiones grupales realizadas por terapeutas ocupacionales para ejercitar, recuperar y/o mantener las capacidades psicosociales, así como entrenamiento en las actividades de la vida diaria.
- Sesiones grupales realizadas por psicólogos para ejercitar las funciones cognitivas, potenciar la salud mental y talleres para abordar temáticas específicas.
- Técnicos en enfermería que realizan educación sanitaria.
- Envío de material online, videos de kinesiología y cuadernillos de estimulación cognitiva a usuarios que no pueden asistir de manera presencial.
- Servicio de orientación familiar, en coordinación con la familia.
- Intervenciones individuales de los profesionales del centro, según necesidades detectadas en la evaluación del usuario.
- Orientación e información sobre redes de apoyo sociales acordes a las necesidades de los usuarios.
- Charlas educativas de los distintos profesionales.
- Boletines informativos dirigidos a las familias de los usuarios.
- Visitas guiadas a lugares de interés de la comuna.
- Arteterapia y musicoterapia.
- Actividades sociales, culturales y recreativas.
- Exhibición de películas, conciertos, documentales, entre otros, en sala de cine.
Dirección: Tomás Moro N° 1690, torre 2, dpto.
