Las lesiones por presión, comúnmente conocidas como úlceras por presión, son áreas de necrosis y a menudo ulceración donde los tejidos blandos se comprimen entre las prominencias óseas y las superficies externas duras. Se definen como una lesión localizada en la piel y/o el tejido subyacente, generalmente sobre una prominencia ósea, como resultado de la presión aislada o en combinación con cizallamiento.
El término "lesión de decúbito" ha reemplazado a "úlcera de decúbito" como la terminología preferida recomendada por el National Pressure Injury Advisory Panel (NPIAP), ya que la lesión cutánea relacionada con la presión puede no conducir a una úlcera de la piel en las etapas iniciales.
Epidemiología y Relevancia en Atención Primaria
Las lesiones por presión afectan anualmente a millones de adultos, con una prevalencia significativa entre pacientes hospitalizados y considerablemente mayor en entornos de cuidados a largo plazo y unidades de cuidados intensivos. Un 70% de las úlceras ocurren en personas mayores de 65 años. La prevalencia en hospitales varía entre un 4,7% y 32,1%, mientras que en hogares de ancianos se sitúa entre un 8,5% y 22%. La incidencia en pacientes agudos (0,4% - 38%), en atención a largo plazo (2,2% - 23,9%) y en cuidados en casa (0% - 17%) subraya la variabilidad de este problema.
Las úlceras por presión demandan mucho esfuerzo, tiempo y gasto económico en el trabajo cotidiano del equipo de atención primaria, sobre todo entre los profesionales de enfermería, considerando la cantidad creciente de enfermos crónicos y ancianos en las diferentes áreas de salud. Se espera que la coordinación del equipo de atención primaria (médico de familia, enfermería, trabajador social) sea clave para mantener la calidad de los cuidados asistenciales del enfermo ulceroso, ya que de no existir esta coordinación, la calidad no se garantizará y repercutirá de manera importante en los costes sanitarios, por lo que algunos autores las definen como accidente asistencial.
Etiología y Factores de Riesgo
Las úlceras por presión son causadas por presión mecánica no aliviada en combinación con fricción, fuerzas de cizallamiento y humedad. Los factores de riesgo para su desarrollo incluyen:
- Edad avanzada: Especialmente > 65 años, debido a la reducción de la grasa subcutánea, disminución del flujo sanguíneo capilar y otros cambios cutáneos degenerativos relacionados con la edad. En recién nacidos y ancianos, la piel es más frágil.
- Disminución de la movilidad (inmovilización): Como resultado de hospitalización prolongada, reposo en cama, coma, lesión de la médula espinal, sedación, debilidad que disminuye el movimiento espontáneo, deterioro cognitivo o lo que los enfermeros denominan síndrome de desuso. En niños, pueden verse con alteraciones neurológicas graves como espina bífida o parálisis cerebral.
- Exposición a sustancias irritantes de la piel: Por ejemplo, por incontinencia urinaria y/o fecal, o sudoración, que contribuyen a la descomposición y maceración de la piel.
- Alteración de la capacidad para la cicatrización de heridas: Debido a desnutrición (anemia, hipoalbuminemia, déficit de vitamina C y/o cinc), diabetes, alteración de la perfusión tisular (enfermedad arterial periférica, insuficiencia venosa, ictus, arteriosclerosis, edemas) o tratamientos adicionales por patología de base (corticoides, citostáticos).
- Disminución o alteración de la percepción sensorial: Lesiones de la médula espinal o trastornos neurológicos pueden ocasionar una pérdida de la sensibilidad, dificultando que el paciente note la presión o el dolor.
- Otros factores: Obesidad, afecciones mecánicas y factores psicosociales también pueden influir.
Resulta útil ordenar los factores de riesgo en intrínsecos (movilidad limitada, mala nutrición, comorbilidades, envejecimiento de la piel) y extrínsecos (presión de cualquier superficie dura, fricción de la incapacidad del paciente para moverse en cama, cizalla de movimientos musculares involuntarios, y humedad).

Escalas de Evaluación de Riesgo
Existen varias escalas para predecir el riesgo de lesiones por presión. La Escala de Norton evalúa el riesgo en función de cinco criterios: estado físico, estado mental, actividad, movilidad e incontinencia. La Escala de Braden, más conocida, evalúa seis categorías: percepción sensorial, humedad, actividad, movilidad, nutrición y fricción/cizallamiento.
Aunque estas escalas se consideran el patrón de referencia de la atención, se recomienda su uso junto con una evaluación clínica especializada, dado que no se ha demostrado un menor porcentaje de lesiones por presión con su aplicación exclusiva. Otras escalas, como la de Arnell y la diseñada por Rubio y Soldevilla, también se han propuesto, aunque algunas pueden resultar más engorrosas de aplicar en la práctica diaria.
Fisiopatología de las Lesiones por Presión
Las úlceras por presión precisan de un trastorno de la microcirculación localizada en aquellas zonas del cuerpo, "puntos de apoyo", situadas sobre una superficie dura. Los principales factores que contribuyen a su desarrollo son:
- Presión: Cuando los tejidos blandos se comprimen durante períodos prolongados entre las prominencias óseas y las superficies externas, se produce oclusión microvascular con isquemia e hipoxia tisular. Las presiones que exceden la presión capilar normal (12 a 32 mmHg) reducen la oxigenación y comprometen la microcirculación. Si no se alivia la compresión, puede desarrollarse una lesión en 3 a 4 horas. Esto ocurre con mayor frecuencia sobre el sacro, las tuberosidades isquiáticas, trocánteres, maléolos y talones, aunque pueden aparecer en cualquier lugar. En el enfermo encamado acontecen dos tipos de presiones: una directa (vertical), que corresponde al peso corporal y de la ropa sobre la superficie de apoyo, y una tangencial, llamada también de agrietamiento o roce, que se produce por deslizamiento del cuerpo a través de la superficie.
- Fricción: El roce de la piel contra la ropa o la ropa de cama puede llevar al desarrollo de ulceración de la piel, causando erosión local y roturas en la epidermis y la dermis superficial.
- Fuerzas de Cizallamiento: Experimentadas cuando un paciente se desliza por una superficie inclinada (por ejemplo, con la cabecera de la cama elevada), estresan y dañan los tejidos de soporte al hacer que los tejidos más profundos se muevan con la gravedad contra la resistencia de los tejidos más superficiales. Esta oposición de fuerzas impide el flujo sanguíneo al área afectada, lo que puede ocasionar una lesión.
- Humedad: El exceso de humedad, como el sudor o la incontinencia, puede contribuir a la descomposición y maceración de la piel, lo que puede iniciar la ulceración y empeorar las lesiones por presión.
Debido a que el músculo es más susceptible a la isquemia por compresión en comparación con la piel, la isquemia y necrosis muscular pueden iniciar algunas lesiones por presión resultantes de una compresión prolongada. La isquemia desencadena una cascada de respuestas inflamatorias, incluyendo infiltrado de neutrófilos y edema. Tras la reperfusión, el estrés mecánico agrava la lesión tisular, particularmente en los tejidos muscular y subcutáneo, con la extensión y profundidad de la lesión moduladas por factores intrínsecos como el espesor de la piel, la rigidez del tejido y la reactividad vascular.
ÚLCERAS por presión (UPP) | ¿Como prevenirlas? TRATAMIENTO
Síntomas y Signos
Las lesiones por presión en cualquier estadio pueden ser pruriginosas (picar) o dolorosas, pero típicamente pasan inadvertidas para el paciente con alteraciones de la consciencia o de la percepción sensorial. Cuándo consultar al médico: si se notan señales de advertencia de escaras, se debe cambiar de posición para aliviar la presión sobre la zona. Se debe buscar atención médica de inmediato si se observan signos de infección.
Sistemas de Clasificación (Estadificación)
El sistema más utilizado procede del National Pressure Injury Advisory Panel (NPIAP), que clasifica las lesiones por presión en cuatro estadios (1 a 4) de acuerdo con la profundidad del daño tisular. Sin embargo, la estadificación numérica no implica una progresión lineal de las lesiones. Una lesión por presión puede manifestarse con una lesión profunda en estadio 3 o 4 como primer signo. Del mismo modo, la escala no implica que la curación progrese desde la etapa 4 hasta la etapa 1.
Estadios de las Lesiones por Presión (NPIAP)
El sistema de estadificación del NPIAP incluye también definiciones de lesiones por presión inestadiables, en los tejidos profundos, relacionadas con dispositivos médicos y en las membranas mucosas.
-
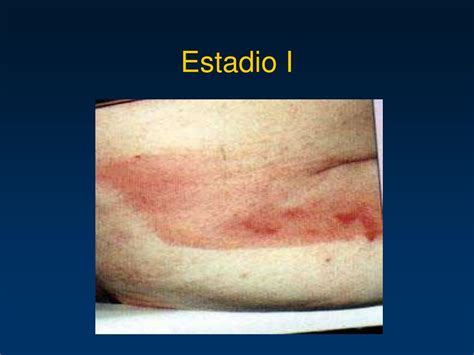
Estadio 1
Se manifiesta con piel sana que presenta un eritema que no palidece a la presión, y suelen aparecer sobre una prominencia ósea. Los cambios en el color pueden no ser tan visibles en la piel oscura. La lesión también puede ser más caliente, más fría, más firme o más blanda, o más dolorosa que el tejido adyacente o contralateral. Aún no existe una úlcera real. Sin embargo, puede ocurrir una ulceración ante la presión continua, el cizallamiento, la fricción y/o la humedad.
-
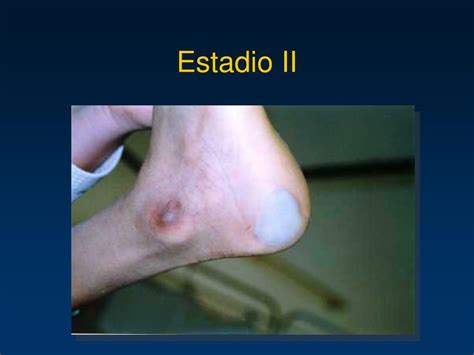
Estadio 2
Se caracterizan por pérdida de piel de espesor parcial con pérdida de la epidermis (erosión o ampolla) con ulceración real o sin esta; el tejido subcutáneo no está expuesto. La lesión es superficial, con una base de color rosado a rojizo. No hay tejido necrótico en la base. La etapa 2 también incluye ampollas intactas o parcialmente rotas secundarias a la presión.
-
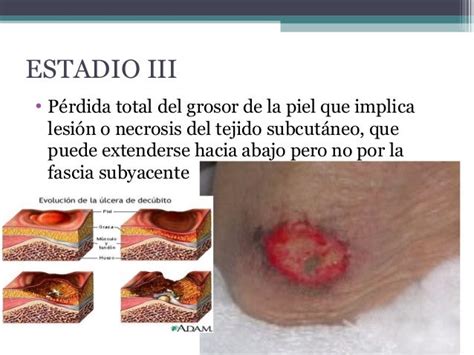
Estadio 3
Se manifiestan con pérdida de piel de espesor total con afectación del tejido subcutáneo que se extiende hasta (pero sin incluir) la fascia subyacente. Las úlceras son crateriformes pero sin exposición del músculo o el hueso subyacente.
-
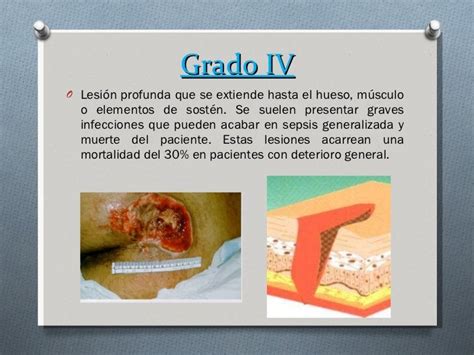
Estadio 4
Se manifiestan con pérdida de piel de espesor total con destrucción extensa, necrosis tisular y exposición del músculo, el tendón o el hueso subyacentes.
-
Lesiones Inestadiables
Se caracterizan por una pérdida total de piel en la que no se puede determinar el alcance del daño tisular debido a que está oculto por escombros, tejido descamado o escaras. Si se retira el tejido descamado o la escara, se revela una lesión en etapa 3 o 4. No deben desbridarse las lesiones estables no fluctuantes con escaras secas únicamente para poder estadificarlas.
-
Lesiones de Tejido Profundo
Se caracterizan por piel indemne o dañada con un área localizada de lesión del tejido subyacente como resultado de la presión excesiva y/o de las fuerzas de cizallamiento en la interfaz músculo-hueso. Los hallazgos incluyen piel indemne con anomalías de coloración persistentes al púrpura o granate que no palidecen a la vitropresión y vesículas o ampollas llenas de sangre. El área puede sentirse más firme, más blanda, más cálida o más fría en comparación con el tejido circundante. No debe usarse para describir afecciones vasculares, traumáticas, neuropáticas o dermatológicas subyacentes.
-
Lesiones Relacionadas con Dispositivos Médicos
Se deben al uso de dispositivos diseñados y aplicados con fines terapéuticos (p. ej., yesos, férulas, mascarillas, tubos endotraqueales, etc.). La lesión generalmente coincide con el patrón o la forma del dispositivo y debe ser estadificada usando el sistema del NPIAP.
-
Lesiones en la Membrana Mucosa
Aparecen en las membranas mucosas donde se han utilizado dispositivos médicos (p. ej., dentaduras postizas mal ajustadas, tubos endotraqueales). Debido a la anatomía del tejido, estas lesiones no se pueden estadificar.
Al estimar la profundidad para fines de estadificación, es importante tener en cuenta la ubicación anatómica. Por ejemplo, el puente de la nariz, la oreja, el occipucio y el maléolo tienen mínimo tejido subcutáneo; las lesiones en esos lugares, aunque superficiales, pueden clasificarse como etapa 3 si son tan significativas como las lesiones más profundas de la etapa 3 en ubicaciones con abundante tejido subcutáneo (p. ej., región sacra).
Prevención y Rehabilitación
La prevención y rehabilitación de las úlceras por presión tienen un protagonismo fundamental y deben ser de enfoque multidisciplinario. En el diagnóstico de enfermería, el estadio I y II se definen como alteración de la integridad cutánea, y el III y IV como déficit de integridad tisular.
ÚLCERAS por presión (UPP) | ¿Como prevenirlas? TRATAMIENTO
Enfoque Multidisciplinario
Un equipo integrado por médico de familia, enfermería, trabajador social, médico rehabilitador y/o fisioterapeuta es ideal. El trabajador social, por ejemplo, estudiará el medio familiar, la relación del enfermo con su entorno, el nivel socioeconómico, la disposición de la familia a colaborar, el comportamiento higiénico-nutricional y las ayudas asistenciales disponibles. La excesiva presión asistencial que sufre el enfermero puede limitar su actividad preventiva y rehabilitadora, enfrentándose a enfermos ya ulcerados donde las medidas preventivas fueron insuficientes o no se pudieron aplicar.
Rol de la Familia y Cuidadores
Hasta que se logre una integración completa de todos los profesionales, la colaboración de la familia y los cuidadores es indispensable, y consistirá en:
- Limpieza diaria: Con jabón neutro de toda la superficie corporal, con secado perfecto, sobre todo si el paciente es incontinente. Se debe limpiar la piel tan pronto como se ensucie, usando un trapo o esponja suave y agua tibia.
- Higiene de la ropa de cama: Mantener la limpieza de sábanas, evitar arrugas, eliminar migas y restos de alimentos.
- Cambios posturales: Cada 2 o 3 horas en los enfermos encamados. Si están postrados en silla de ruedas, estos cambios se realizarán con mayor frecuencia para reducir la presión en la región sacra, idealmente cada 12-30 minutos si el paciente puede movilizarse. Evitar el contacto directo de las prominencias óseas entre sí.
- Asistencia para la movilidad: Disponer de barras laterales en la cama donde los enfermos colaboradores se puedan auxiliar para modificar su postura. Evitar el arrastre; si hay que mover al paciente, pedir ayuda a otra persona.
- Elevación de la cama: Disminuir la angulación de la cabecera de la cama por debajo de 30º, o elevarla lo mínimo posible y durante el tiempo mínimo preciso para evitar fuerzas de cizallamiento.
- Masajes cutáneos: Los masajes sobre prominencias óseas no deben realizarse.
- No usar cojines tipo "donut": No se deben utilizar cojines en forma de rosquilla o flotadores para sentar al enfermo, ya que comprometen la microcirculación.
- Evitar vendajes compresivos.
- Protección de la piel: Usar cremas de barrera protectora de la piel para proteger de la orina y las heces. Cambiar la ropa de cama y de vestir con frecuencia si es necesario. No utilizar por rutina sobre la piel alcoholes de tipo tanino, romero, ni derivados (colonias); siempre utilizar productos hidratantes hipoalergénicos.
Nutrición
El médico de familia deberá vigilar el estado nutritivo del enfermo. La carencia de proteínas es una causa frecuente que contribuye a la aparición de úlceras y a su difícil curación, especialmente en personas mayores. El National Pressure Ulcer Advisory Panel propone las cifras de albúmina <3,5 g/l, recuento total de linfocitos < 1.800/µl y peso < 80% del peso ideal como indicadores de cuidados dietéticos. Por ello, es esencial asegurar una nutrición e hidratación adecuadas, ricas en proteínas, para la prevención y curación.
Dispositivos de Alivio de Presión
Existen dispositivos para disminuir la presión de apoyo (el soporte ideal debe repartir las presiones por debajo de 33-35 mmHg), como colchones neumáticos o de agua, almohadas de látex, protectores de talones y codos, o cojines de gel de flotación. Un estudio reciente demostró que el colchón con presión alternativa de aire de grandes compartimientos impide y resuelve las úlceras pélvicas y de talones sin necesidad de cambios posturales, disminuyendo también la frecuencia de cambios posturales y el tiempo empleado por el personal de enfermería. Otros dispositivos más asequibles son la piel de cordero (de gran poder de absorción).
Tratamiento de las Úlceras por Presión
El abordaje de toda úlcera por presión debe realizarse con la máxima asepsia posible, teniendo en cuenta que, aunque no esté infectada, siempre está contaminada.
Principios Generales
Independientemente de la estadificación, se debe limpiar con suero fisiológico previamente a cualquier actitud que se realice, siempre que no esté infectada. Los gérmenes que habitualmente se encuentran en el fondo de la úlcera son Staphylococcus aureus, Pseudomonas aeruginosa, Proteus, enterococo y levaduras, que no suelen entorpecer la buena evolución del tratamiento. Por el contrario, en la periferia se ubican estreptococos betahemolíticos y enterococos que sí son nocivos. Los autores consultados no son partidarios de la utilización de antibióticos tópicos; cuando se necesiten, deberán ser empleados por vía sistémica y de amplio espectro. En algunos casos, puede ser necesario recurrir al cultivo y la biopsia.
La limpieza de la úlcera infectada se debe realizar con clorhexidina o povidona yodada en dilución, siendo esta última muy empleada por su capacidad bactericida de amplio espectro. La "cura oclusiva", que propicia un medio de humedad y temperatura adecuadas, creando una impermeabilidad frente al O2, favorece la angiogénesis y el aporte de nutrientes en la reparación tisular.
Desbridamiento
El desbridamiento debe preceder a la colocación de cualquier apósito, aunque algunos de ellos tienen también esta capacidad intrínseca. Puede ser:
- Quirúrgico: Realizado por un enfermero o médico adiestrado, sin grandes amputaciones tisulares o hemorragias importantes.
- Enzimático: Con gránulos y pasta de dextranómero o clostridiopeptidasa A (una colagenasa junto con proteasas asociadas), que permiten la digestión de los componentes necróticos de la herida. Es más lento que el quirúrgico, pero con gran poder de absorción.
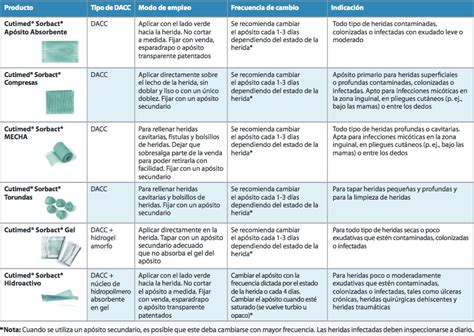
Tipos de Apósitos
Los apósitos más empleados, en función de la frecuencia del cambio, incluyen:
- Hidrogeles (8-48 h): Muy absorbentes, semitransparentes, de elección en heridas recubiertas por escaras con exudado medio-ligero y no se adhieren.
- Lámina de poliuretano (24-72 h): Permeable a gases y vapor de agua, no es bactericida, muy transparente y con poca absorción.
- Poliuretano de espuma (1-5 días): Absorción moderada, no se adhiere y repele contaminantes.
- Alginato cálcico (12 h-14 días): Biodegradables, gran absorción, de elección en heridas infectadas, necesitan apósito secundario.
- Hidrocoloides (2-7 días): Gran poder de absorción, impermeables a bacterias y demás contaminantes, favorecen el desbridamiento de la úlcera, favorecen el tejido de granulación y aportan protección a la piel. Ofrecen muchas ventajas, pero tienen contraindicaciones como infección anaeróbica o úlcera estadio tipo IV con afección ósea. Se emplean en forma de gránulos en úlceras muy exudativas o en pasta para heridas profundas.
Recientemente, han surgido combinaciones de hidrocoloide con ficocoloide (alginato cálcico), denominados apósitos hidrorreguladores, por su mayor actuación sobre el exudado, que proporcionan condiciones óptimas de humedad y menor maceración. Todos los estudios de investigación actuales apuntan a la utilización conjunta de varios apósitos para aprovechar sus propiedades adicionales, siendo el sistema de hidrorregulación uno de los más aceptados, aunque aún es pronto para conclusiones definitivas.
Visita Domiciliaria y Úlceras por Presión
Las úlceras por presión son uno de los problemas más comunes en la práctica médica diaria. La importancia de prevenir su desarrollo radica en lograr un mayor grado de independencia del paciente, potenciar el autocuidado, educar al cuidador y mejorar la calidad de vida en el contexto domiciliario, evitando sobre todo las complicaciones que pueden poner en riesgo la vida de los pacientes.
Importancia de la Visita Domiciliaria
La realización de visitas domiciliarias es fundamental para prevenir el desarrollo de úlceras por presión, especialmente en pacientes adultos mayores con cuidados paliativos. Estas visitas permiten identificar los factores de riesgo y las posibles complicaciones en el entorno real del paciente.

Resultados de Estudios
Una investigación con metodología cuantitativa, descriptiva de cohorte longitudinal, que recopiló información bibliográfica y documental junto con datos de historias clínicas y la aplicación de la escala de Braden, determinó en adultos mayores de un centro médico, los factores de riesgo para el desarrollo de UPP. Los resultados obtenidos en este estudio mostraron que el primer factor de riesgo fue el sexo femenino (57%), seguido del grupo etario comprendido entre 75 y 84 años (50%). La desnutrición influyó en el riesgo de padecer UPP, ya que el 47% de los pacientes atendidos presentó nutrición inadecuada. La incapacidad también contribuyó a la presencia de UPP, dado que el 17% de los pacientes se encontraban encamados y el 23% en silla de ruedas. Además, el 47% de los adultos mayores estaban expuestos a la humedad. Un estudio en un Distrito de Salud de Ribeirao Preto con pacientes bajo asistencia en domicilio evaluó a 47 pacientes (76,6% ancianos, 91,5% dependientes de cuidadores). Treinta y tres pacientes (70,2%) presentaban riesgo para úlcera por presión, con una incidencia del 19,1%. Se identificaron 17 úlceras (35,3% y 29,4% en los estadios I y IV, respectivamente). Las regiones anatómicas con mayor frecuencia fueron el trocánter del fémur (29,4%) y el calcáneo (23,5%). Un hallazgo importante fue que las medidas básicas para la prevención no fueron utilizadas en su mayoría por los pacientes.
Finalmente, hay que considerar a la úlcera por presión como un indicador negativo de la calidad de los cuidados, analizado a todos los niveles asistenciales.
tags: #visita #domiciliaria #ulcera #por #presion