Los Cuidados Paliativos (CP) y el Tratamiento del Dolor (TD) son elementos esenciales para mejorar o mantener la calidad de vida de muchos enfermos afectados por procesos incurables, crónicos o terminales. Constituyen un modelo de actuación sanitaria que intenta mejorar o mantener la calidad de vida de los pacientes con un padecimiento avanzado y progresivo no susceptible de curación, mediante la identificación temprana y el tratamiento más adecuado del dolor y de otros síntomas, a la vez que da apoyo a sus familias antes y después de su muerte. El TD evita el sufrimiento inútil, procura el alivio y mejora la calidad de vida de todos los enfermos portadores de dolor crónico mantenido durante largos periodos e incluso toda la existencia.
Estos programas hacen realidad varios derechos de los enfermos: a ser aliviados de su sufrimiento de acuerdo a la lex artis actual; a tener el mayor bienestar alcanzable, y a vivir con la mayor dignidad posible sus últimos días. Los CP y los TD, por la calidad de vida que proporcionan, deben ser considerados un derecho humano esencial y una realidad para todos.
Importancia del Manejo del Dolor en Cuidados Paliativos
El dolor es la causa más frecuente de consulta médica y uno de los síntomas más prevalentes y graves experimentados por los pacientes que necesitan cuidados paliativos. La Asociación Internacional para el Estudio del Dolor lo definió como "una experiencia sensitiva y emocional desagradable, asociada a una lesión tisular real o potencial". Esta definición hace hincapié en la naturaleza física y emocional del dolor. En el momento del diagnóstico de una neoplasia, entre el 30-50% de los pacientes presentan dolor, que en las fases avanzadas de la enfermedad puede llegar al 70-90%. En la mayoría de las ocasiones el dolor oncológico es crónico.
El dolor, especialmente si está presente siempre o casi siempre, puede causar falta de sueño, depresión o ansiedad. Esto puede dificultar las actividades diarias, el disfrute de la vida y ser una fuente de estrés para el paciente y su familia. Sin embargo, con un tratamiento adecuado, el dolor se puede controlar.
Tipos de Dolor
La clasificación del dolor se puede realizar atendiendo a su duración, patogenia, localización, curso, intensidad y respuesta farmacológica.
Según su Duración
- Agudo: Limitado en el tiempo, de comienzo súbito, intenso pero de corta duración (inferior a 30 días). Generalmente, desaparece cuando se cura la lesión.
- Crónico: Ilimitado en su duración (más de 3 meses), continuo o recurrente, y se acompaña de un componente psicológico. Es el dolor típico del paciente con cáncer.
- Episódico o Recurrente: Aparece de forma intermitente durante un largo periodo de tiempo, pudiendo el paciente no sufrir dolor entre los episodios. Son de intensidad, calidad y frecuencia variables e impredecibles.
- Intercurrente: Exacerbación transitoria del dolor en pacientes bien controlados con dolor de fondo estable. Suele ser de inicio súbito, intenso y de corta duración, y pueden producirse varios episodios diarios. El dolor incidental es un subtipo inducido por el movimiento o alguna acción voluntaria del paciente.
Según su Patogenia
- Neuropático: Producido por estímulo directo del sistema nervioso central o por lesión de vías nerviosas periféricas. Se describe como punzante, quemante, acompañado de parestesias, disestesias, hiperalgesia, hiperestesia y alodinia. Puede deberse a la compresión nerviosa, lesiones metabólicas, traumáticas, infecciosas, isquémicas o inmunitarias. La repercusión del dolor neuropático sobre la calidad de vida es mayor que la del nociceptivo, y es más difícil de diagnosticar y tratar.
- Central: Consecuencia directa de lesiones o enfermedades que afectan al Sistema Nervioso Central (SNC).
- Nociceptivo: Es el tipo más frecuente. Se produce por la excitación anormal de nociceptores somáticos o viscerales.
- Somático: Se origina por la excitación de nociceptores en la piel, musculoesquelético, vasos, etc. Es un dolor localizado, punzante y que se irradia siguiendo trayectos nerviosos. Un ejemplo frecuente es el dolor óseo por metástasis.
- Visceral: Se produce por la excitación anormal de nociceptores viscerales. Se localiza mal, es continuo y profundo, pudiendo irradiarse a zonas alejadas. Frecuentemente se acompaña de síntomas neurovegetativos (ej. dolor de tipo cólico, metástasis hepáticas, cáncer pancreático).
- Psicógeno: Interviene el ambiente psicosocial. Típicamente requiere un aumento constante de dosis de analgésicos con escasa eficacia. Sin embargo, el dolor verdaderamente psicógeno es muy raro, y en casos donde la causa no se puede demostrar, se recomienda usar el término idiopático.
Según la Intensidad
La intensidad se mide a menudo usando escalas numéricas (de 0 a 10) o visuales análogas (EVA).
- Leve: Permite realizar actividades habituales.
- Moderado: Interfiere con las actividades habituales. Precisa tratamiento con opioides menores.
- Severo: Interfiere con el descanso. Precisa opioides mayores.
Según la Farmacología
- Responde bien a los opiáceos: dolores viscerales y somáticos.
- Parcialmente sensible a los opiáceos: dolor óseo (útiles también los AINE) y el dolor por compresión de nervios periféricos (útil asociar un esteroide).
- Escasamente sensible a opiáceos: dolor por espasmo de la musculatura estriada y el dolor por infiltración-destrucción de nervios periféricos (responde a antidepresivos o anticonvulsionantes).
Evaluación del Dolor en Cuidados Paliativos
El tratamiento óptimo del dolor comienza con su evaluación precisa y exhaustiva, la cual permite al profesional sanitario tratarlo y aliviar sufrimientos innecesarios. La evaluación debe repetirse a intervalos regulares, ya que la enfermedad y los factores que la influyen pueden cambiar. Las evaluaciones periódicas determinan la eficacia de las diferentes estrategias terapéuticas.
La incapacidad de comunicarse verbalmente no niega la posibilidad de que alguien esté sufriendo dolor. El dolor es siempre subjetivo. Para una correcta valoración, es crucial conocer su variación temporal, patogenia, intensidad, y los factores atenuantes y exacerbantes (movimientos, posturas, esfuerzos).
La exploración física debe ser minuciosa, evaluando cuidadosamente cada localización del dolor. El examinador debe observar verbalizaciones y reacciones del paciente. Es importante que previo al inicio de los tratamientos, se converse junto al paciente y su familia sobre las posibles opciones y efectos adversos.
Manejo Farmacológico del Dolor: La Escalera Analgésica de la OMS
El tratamiento del dolor oncológico y en cuidados paliativos se basa en el uso de analgésicos y coadyuvantes siguiendo las pautas recomendadas por la Organización Mundial de la Salud (OMS). Con esta escala se puede obtener un buen control del dolor en cerca del 80% de los casos.
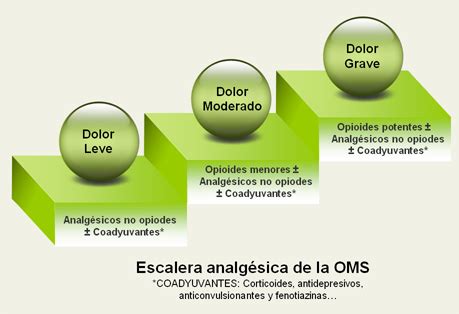
Normas de Uso de la Escalera Analgésica:
- La cuantificación de la intensidad del dolor es esencial utilizando escalas unidimensionales como la verbal numérica o la visual analógica (EVA).
- La subida de escalón depende del fallo del escalón anterior. Si no mejora con el primer escalón, se pasa al segundo, combinando con fármacos del primer escalón y coadyuvantes si es necesario. Si persiste, se inician opioides potentes (tercer escalón), combinados con fármacos del primer escalón y coadyuvantes.
- El intercambio entre fármacos del mismo escalón puede no mejorar la analgesia (excepto en el escalón 3).
- Si el segundo escalón no es eficaz, no se debe demorar la subida al tercer escalón.
- La prescripción de coadyuvantes se basa en la causa del dolor y se deben mantener al subir de escalón.
- No se deben mezclar opioides débiles con potentes.
- Es fundamental prescribir cobertura analgésica para el dolor irruptivo.
Escalones de Tratamiento:
- Primer Escalón (Dolor Leve): Fármacos no opioides como Paracetamol, Aspirina u otros analgésicos antiinflamatorios no esteroideos (AINEs como naproxeno, ibuprofeno, diclofenaco). Estos agentes presentan un techo terapéutico. La Sociedad Americana del Dolor recomienda incluir un fármaco no opioide en todos los regímenes analgésicos.
- Segundo Escalón (Dolor Moderado): Opioides menores (ej. codeína, tramadol) utilizados conjuntamente con analgésicos no opioides, ya que pueden ser aditivos o sinergistas. Los opioides actúan a través de receptores en el sistema nervioso central, mientras que los no opioides ejercen su acción en la periferia.
- Tercer Escalón (Dolor Severo): Opioides mayores (ej. morfina, fentanilo, oxicodona de liberación retardada). Los agonistas puros (morfina, metadona y fentanilo) no tienen techo analgésico.
- Cuarto Escalón (Dolor no controlado con Opioides Sistémicos): Incluye procedimientos intervencionistas como analgesia continua espinal o epidural, bloqueo de nervios periféricos, bloqueo simpático, etc.
Coadyuvantes
Los coadyuvantes aumentan la eficacia analgésica, se utilizan para el manejo de síntomas concurrentes que exacerban el dolor y para tipos específicos de dolor, como el neuropático (antidepresivos tricíclicos, anticonvulsivos) o el dolor óseo (esteroides). Se pueden indicar en cualquier escalón si el tipo de dolor lo precisa.
Rotación de Opioides
Corresponde al cambio de un opioide por otro. Para realizar una rotación de medicamentos opioides, es necesario conocer el concepto de Dosis Equianalgésica, que permite calcular la dosis equivalente de un nuevo opioide al cambiar de uno a otro.
Dolor Iatrogénico
El dolor oncológico también puede ser causado por los tratamientos médicos, lo que se conoce como dolor iatrogénico. Puede originarse por la cirugía, la radioterapia y la quimioterapia. Por ejemplo, en pacientes sometidos a radioterapia, es común experimentar eritema cutáneo o mucositis, que cursa con dolor significativo. Los tratamientos agresivos combinados de radio y quimioterapia pueden aumentar la toxicidad aguda y tardía, incluyendo el dolor. Este dolor iatrogénico es multifactorial, implicando el dolor producido por el tumor, sus metástasis y los propios tratamientos. Por tanto, su tratamiento requiere medidas generales de soporte, tratamiento específico según la localización irradiada y el uso de analgésicos según la escala de la OMS, a menudo con coadyuvantes para tipos específicos de dolor como el neuropático post-radiación (ej., plexopatía braquial).
El Dolor en Niños en Cuidados Paliativos
El dolor en los niños es un problema de salud pública de gran importancia. Aunque existen conocimientos y medios para aliviarlo, es frecuente que el dolor en los niños no se reconozca, se ignore o incluso se niegue. El dolor crónico afecta aproximadamente al 6% de los niños. Es diferente al de los adultos debido a sus distintas causas, pronóstico y porque el niño es un ser en desarrollo.
Los niños con afectación neurológica e incapacidad para expresar el dolor son especialmente vulnerables a un mal manejo del mismo. Además, presentan diversas comorbilidades, haciendo el manejo integral de su patología aún más crítico. El síntoma más frecuente en los niños con procesos tumorales es el dolor, presente en el diagnóstico, durante el tratamiento (por procedimientos invasivos o complicaciones como la mucositis) y en la fase final de la vida (por distensión, compresión o infiltración de los tejidos).
Evaluación del Dolor en Niños
En niños, la evaluación del dolor es compleja y multidimensional. En los que no hablan, la información depende de los padres y cuidadores, quienes suelen conocer las respuestas conductuales típicas de sus hijos al dolor. Los principales indicadores conductuales del dolor agudo incluyen la expresión facial, movimientos corporales, imposibilidad de consuelo, llanto y gemidos.
- Menores de 3 años: Se utilizan escalas objetivas (fisiológicas y conductuales) como la escala FLACC (Face, Legs, Activity, Cry, Consolability) o la CRIES (Crying, Requires O2 Saturation, Increased Vital Signs, Expression, Sleeplessness).
- De 3 a 7 años: Se usan escalas autovalorativas y subjetivas, como la escala revisada de caras de dolor o la escala de caras de Wong-Baker.
- Niños con alteraciones cognitivas graves: Los indicadores para identificar el dolor incluyen cambios en la conducta (llanto, gemido, expresión facial, inquietud), alteración del patrón de sueño, autoagresiones, aumento de tono, taquicardia, escalofríos o palidez.
La evaluación de la intensidad por sí sola no es suficiente; se debe valorar la localización, duración, características, repercusión en las actividades diarias, aspectos afectivos y el contexto. También es fundamental conocer las experiencias previas del paciente y la familia con el dolor.
Tratamiento del Dolor en Niños
El tratamiento del dolor en niños debe incluir medidas farmacológicas y no farmacológicas. La OMS no recomienda el uso de opioides menores (codeína y tramadol) para el tratamiento del dolor en Pediatría, y prefiere una escalera analgésica bifásica: analgésicos menores para dolor leve y opioides mayores para dolor moderado-intenso.
Implementación de Programas de Cuidados Paliativos y Dolor
La Estrategia de Salud Pública de la OMS se ha demostrado muy eficaz para integrar y establecer los CP en un país, promoviendo: a) políticas de salud apropiadas; b) disponibilidad farmacológica adecuada (medicamentos esenciales, como la lista de 34 fármacos publicada por la OMS y la IAHPC); c) educación de administradores, trabajadores sanitarios y del público; y d) implementación de servicios paliativos en todos los niveles sanitarios, incluida la atención a domicilio.
Muchos países, especialmente en Sudamérica, no satisfacen la demanda de CP. Una buena manera de ayudar es apoyar la creación de programas específicos de CP con requisitos mínimos de calidad, incorporándolos a los sistemas sanitarios con recursos específicos, cambios en la educación universitaria y una aplicación rigurosa. Solo la puesta en marcha de los CP y TD con guías clínicas claras, su adaptación al medio y su universalización, hará posible cambiar la situación de los enfermos.