Los cuidados paliativos constituyen una atención integral orientada a mejorar la calidad de vida de pacientes que enfrentan enfermedades graves o potencialmente mortales, como el cáncer. Estos cuidados se brindan independientemente de la intención curativa del tratamiento, centrándose en la persona en su totalidad, no solo en su patología.
El objetivo principal de los cuidados paliativos es la prevención y el alivio temprano de los síntomas y efectos secundarios asociados a la enfermedad y su tratamiento. Asimismo, abordan de manera proactiva cualquier problema psicológico, social y espiritual que pueda surgir. Es importante destacar que los cuidados paliativos pueden ser recibidos en diversos entornos, incluyendo hospitales, clínicas, centros de cuidado a largo plazo o en el propio hogar, siempre bajo la supervisión de profesionales de la salud cualificados. La edad del paciente o el estadio de la enfermedad no son barreras para acceder a estos cuidados.
Muchos de los métodos terapéuticos utilizados en el tratamiento del cáncer, como la quimioterapia y la radioterapia, también encuentran aplicación en la terapia paliativa. Por ejemplo, estos tratamientos pueden emplearse para controlar el crecimiento tumoral y aliviar el dolor que este pueda causar. Generalmente, los cuidados paliativos son administrados por especialistas en cuidados paliativos, profesionales con formación y certificación específica en esta área. Estos especialistas ofrecen un cuidado integral que abarca las dimensiones físicas, emocionales, sociales y espirituales del paciente y su familia.
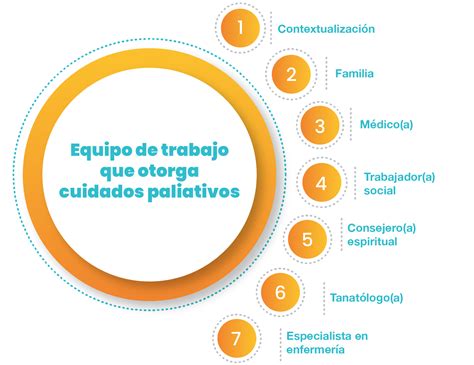
El Enfoque Multidisciplinario en Cuidados Paliativos
Los especialistas en cuidados paliativos suelen formar parte de un equipo multidisciplinario. Este equipo puede incluir médicos de diversas especialidades, enfermeros, nutricionistas, farmacéuticos, terapeutas ocupacionales, fisioterapeutas, capellanes y trabajadores sociales. La colaboración entre estos profesionales permite abordar las complejas y variadas necesidades que surgen durante el curso de una enfermedad grave.
Los efectos físicos y emocionales del cáncer y su tratamiento son altamente individuales. Los cuidados paliativos se adaptan a las necesidades específicas de cada persona, respondiendo a una amplia gama de problemas:
- Síntomas físicos: Incluyen dolor, fatiga, falta de apetito, náuseas, vómitos, dificultad para respirar e insomnio.
- Emociones y afrontamiento: Los especialistas brindan apoyo para manejar emociones como la depresión, ansiedad y miedo, ofreciendo recursos y estrategias de afrontamiento tanto al paciente como a sus familiares.
- Necesidades espirituales: El diagnóstico de una enfermedad grave a menudo lleva a una reflexión profunda sobre el sentido de la vida. Los cuidados paliativos ayudan a explorar creencias y valores, facilitando la búsqueda de paz y aceptación.
- Necesidades del cuidador: Los familiares y amigos juegan un papel crucial en la atención. Los especialistas brindan apoyo para afrontar el abrumador rol de cuidador, abordando el estrés, la falta de apoyo social y las preocupaciones emocionales.
- Necesidades prácticas: Se ofrece asistencia con aspectos financieros, legales, de seguros y laborales.
Las conversaciones sobre los objetivos de cuidado son fundamentales en la planificación de los cuidados paliativos. Estos cuidados están disponibles en todas las etapas de la enfermedad oncológica, desde el diagnóstico hasta el final de la vida. El oncólogo o un miembro del equipo de oncología es el primer punto de contacto para obtener información sobre cuidados paliativos. La derivación a un especialista se realiza según las necesidades del paciente.
Cuidados Paliativos vs. Cuidados Terminales
Es importante diferenciar entre cuidados paliativos y cuidados terminales. Los cuidados paliativos se inician en cualquier momento durante la atención del cáncer, mientras que los cuidados terminales (también conocidos como cuidados paliativos terminales o hospice care) se implementan cuando el objetivo principal del tratamiento deja de ser la curación y se centra exclusivamente en la calidad de vida.
Los cuidados paliativos facilitan la transición hacia los cuidados terminales, asegurando que el proceso sea lo más confortable posible para el paciente y sus seres queridos. En general, los servicios de cuidados paliativos suelen estar cubiertos por seguros médicos privados, Medicare y Medicaid, aunque la cobertura puede variar según el tipo de servicio y la jurisdicción.
MÓDULO 1 Introducción a los Cuidados Paliativos
Mitos y Realidades de los Cuidados Paliativos
Existen concepciones erróneas sobre los cuidados paliativos, como la idea de que solo se aplican al final de la vida o que implican que "ya no se puede hacer nada". Esta última es una falacia; incluso cuando la curación no es posible, se puede ofrecer acompañamiento, apoyo y asegurar el cumplimiento de las últimas voluntades del paciente.
Los tratamientos onco-hematológicos han avanzado significativamente, logrando altas tasas de curación en muchos casos. Sin embargo, los tratamientos complejos pueden afectar gravemente la calidad de vida. Los cuidados paliativos, por tanto, son esenciales para manejar los síntomas, los efectos secundarios de los tratamientos y proporcionar un enfoque multidimensional y holístico.
Se aboga por un reenfoque de la especialidad de cuidados paliativos, para que no sean percibidos únicamente como un control de síntomas o una intervención al final de la vida. La integración temprana de estos cuidados en el proceso de enfermedad onco-hematológica ha demostrado ser beneficiosa.
El Papel del Profesional de Cuidados Paliativos
El profesional de cuidados paliativos juega un rol crucial en el abordaje del sufrimiento, independientemente de su origen. Su labor se centra en el alivio del sufrimiento y la promoción del confort, principios fundamentales de la disciplina.
La mirada paliativa debería estar presente desde el diagnóstico de cualquier patología que amenace la integridad de la persona. El objetivo compartido debe ser aplicar los mejores tratamientos para curar o tratar la enfermedad, garantizando al mismo tiempo la máxima calidad de vida, siempre basándose en las preferencias y valores del paciente.
En ocasiones, la supervivencia puede tener prioridad sobre el confort, requiriendo tratamientos que no son confortables pero que pueden prolongar la vida. Sin embargo, en muchos momentos, la calidad de vida y el alivio del sufrimiento deben ser prioritarios. La colaboración entre equipos y el trabajo interdisciplinar son esenciales para mantener este equilibrio.
Los hematólogos, por ejemplo, a menudo derivan a cuidados paliativos solo ante síntomas muy evidentes o ante la ausencia de opciones terapéuticas antitumorales. Esto puede llevar a que las derivaciones ocurran al final de la vida, dificultando el establecimiento de un vínculo y la comprensión de las necesidades del paciente y su familia en momentos de alta carga emocional.
Valoración Multidimensional de las Necesidades
Las necesidades que se manifiestan durante el proceso de enfermedad son diversas: control de síntomas, impacto emocional severo, dificultades sociofamiliares y sufrimiento espiritual. Es fundamental realizar una valoración multidimensional de estas necesidades en conjunto con el equipo interdisciplinar.
Los tratamientos curativos y paliativos no son mutuamente excluyentes. A medida que la enfermedad avanza y el paciente deja de responder al tratamiento específico, se incrementa el número y la proporción de medidas paliativas. Cuando el tratamiento específico se agota, los objetivos terapéuticos se dirigen a la promoción del confort del enfermo y su familia.
Las dimensiones a considerar en una enfermedad grave incluyen:
- Dimensión social: A menudo requiere la búsqueda de recursos adicionales.
- Dimensión emocional: Evaluación, control y monitorización de síntomas como la tristeza y la ansiedad, y detección de necesidades específicas respecto al final de vida. Se ofrece apoyo y acompañamiento emocional.
- Dimensión espiritual: Evaluación de lo que da sentido a la vida de la persona enferma, incluyendo las dimensiones interpersonal, personal y transpersonal.
La figura de la enfermería de hematología es un pilar fundamental, facilitando la detección de necesidades a través de un seguimiento cercano y una visión holística. Sin embargo, pueden surgir discrepancias en la toma de decisiones, y en ocasiones, la lucha por la supervivencia puede relegar la búsqueda del confort.
Planificación de Decisiones Anticipadas (PDA) y Documento de Voluntades Anticipadas (DVA)
La Planificación de Decisiones Anticipadas (PDA) es un proceso continuo que busca conocer a la persona, sus valores y expectativas frente a la enfermedad. A medida que la enfermedad avanza, las decisiones se centran más en los cuidados para las fases finales.
El Documento de Voluntades Anticipadas (DVA) es un documento legal donde se expresan las preferencias de tratamiento en caso de no poder manifestarlas. Ambos procesos exploran las voluntades anticipadas para que sean tenidas en cuenta en el futuro.
La planificación compartida no se limita al final de la vida. Implica tiempo y voluntad para poner a la persona en el centro de las decisiones, lo que puede resultar en un enfoque terapéutico más intensivo o en la priorización del confort si los tratamientos agresivos perjudican la calidad de vida.
Manejo de Síntomas al Final de la Vida
El manejo adecuado de los síntomas al final de la vida es crucial para lograr el mejor control posible. Es fundamental reconocer las herramientas disponibles para su diagnóstico y el momento en que se vuelven refractarios, requiriendo intervenciones como la sedación paliativa.
Síntomas Físicos Comunes al Final de la Vida
Los signos y síntomas que pueden presentarse según la proximidad a la muerte son variados. Los más frecuentes en los últimos días de vida incluyen:
- Disminución del rendimiento físico (PPS < 20%).
- Escalas de agitación y sedación (RASS).
- Caída del surco nasolabial.
- Disminución del gasto urinario.
- Anorexia, somnolencia, fatiga, pobre bienestar y disnea.
Tratamientos Oncológicos al Final de la Vida
Las guías clínicas desaconsejan el uso de quimioterapia e inmunoterapia en las últimas semanas de vida, dado el escaso beneficio y el potencial de toxicidad. La radioterapia tiene indicaciones limitadas al final de la vida, y su uso sin un programa de cuidados paliativos puede estar asociado a factores socioculturales.
Nutrición e Hidratación al Final de la Vida
Las medidas de alimentación invasivas no se recomiendan en pacientes con expectativa de vida corta. Las intervenciones nutricionales deben ser individualizadas, y el cuidado bucal puede mejorar la sequedad de boca. La nutrición parenteral no ha demostrado beneficio clínico en salud global en pacientes con caquexia oncológica y puede aumentar complicaciones.
Manejo de Medicamentos
Se debe realizar una revisión juiciosa de los medicamentos, suspendiendo aquellos que no cumplan el objetivo de paliar síntomas o que generen efectos adversos. Los antimicrobianos pueden ser útiles en infecciones sintomáticas. Los anticoagulantes, transfusiones de glóbulos rojos y plaquetas tienen beneficios limitados al final de la vida.
Manejo del Dolor
El dolor es uno de los síntomas más frecuentes en cáncer avanzado. Se emplean escalas de evaluación de dolor, incluyendo las no verbales. El manejo farmacológico se basa en opioides, prefiriendo la morfina de acción rápida y ajustando dosis según la vía de administración y la función renal.
Manejo de la Disnea
Se consideran medidas no farmacológicas y el tratamiento de causas reversibles. La oxigenoterapia se reserva para casos de hipoxemia sintomática o como prueba terapéutica. En caso de disnea persistente, se puede iniciar morfina por horario y SOS, o rotar a vía subcutánea si el paciente es usuario de opioides.
Manejo de Náuseas y Vómitos
Se recomiendan medidas no farmacológicas y modificaciones ambientales. El fármaco de elección es la metoclopramida. Se pueden prescribir de forma anticipatoria haloperidol o considerar levomepromazina si persisten.
Manejo de la Ansiedad y el Delirium
Se aplican medidas no farmacológicas y se educa a la familia. Se considera el uso de antipsicóticos como el haloperidol, y benzodiacepinas para la ansiedad. La olanzapina y quetiapina también pueden ofrecer beneficio.
Manejo de Estertores Agónicos
Se emplean medidas no farmacológicas para reducir el malestar, como cambios de posición y aseo de la boca. Si las medidas no farmacológicas son insuficientes, se puede considerar tratamiento farmacológico con escopolamina o atropina.
Sedación Paliativa
La sedación paliativa es la administración de fármacos para disminuir el estado de conciencia con el fin de aliviar el sufrimiento causado por síntomas refractarios. Es un proceso dinámico que se realiza bajo supervisión, con el objetivo de controlar síntomas intratables, y no tiene como propósito acelerar la muerte.
Es fundamental diferenciar la sedación paliativa de la eutanasia. Mientras la sedación busca aliviar el sufrimiento, la eutanasia tiene como objetivo ocasionar la muerte a petición del paciente.
Los síntomas que con mayor frecuencia requieren sedación paliativa incluyen delirium, dolor y disnea. Los medicamentos de elección son las benzodiacepinas de vida media corta, como el midazolam, y se realiza bajo monitorización de signos vitales.

La Importancia de la Intervención Precoz
La evidencia científica respalda la institución precoz de los cuidados paliativos integrados al tratamiento oncológico. Estudios han demostrado que esto mejora la calidad de vida, reduce los síntomas depresivos y puede prolongar la supervivencia.
La intervención temprana facilita la administración de la terapia antineoplásica, permite que los pacientes expresen sus preferencias sobre los cuidados al final de la vida y puede llevar a una reducción en el uso de tratamientos agresivos y hospitalizaciones al final de la vida.
Pronóstico y Estimación de Supervivencia
La predicción del pronóstico y la estimación de la supervivencia son fundamentales en la toma de decisiones terapéuticas y en la planificación de cuidados. Sin embargo, los proveedores de servicios médicos tienden a sobrestimar la supervivencia.
Diversas herramientas y escalas multidimensionales, como la Palliative Prognostic Score (PaP), el Palliative Prognostic Index (PPI) y la Cancer Prognostic Scale (CPS), se utilizan para mejorar la precisión en la estimación del pronóstico. Factores como el estado funcional bajo, el síndrome anorexia-caquexia, la disnea y variables de laboratorio (leucocitosis, linfopenia, proteína C reactiva) son indicadores importantes.
La tendencia actual es utilizar escalas multidimensionales que combinan diversos parámetros pronósticos para formular un pronóstico individualizado, modificándolo según las observaciones clínicas, valoración funcional, síntomas y la trayectoria de la enfermedad.