El programa IRA (Infecciones Respiratorias Agudas) del Ministerio de Salud se ha consolidado como uno de los más exitosos en términos de eficacia, rendimiento y costo-efectividad. Reconocido por su modalidad de trabajo innovadora y adaptada a la realidad local, fue diseñado para abordar la compleja problemática de las enfermedades respiratorias infantiles.
Para su desarrollo, se consideraron diversos antecedentes, a los cuales se sumaron elementos adicionales que permitieron mejorar continuamente sus resultados.
Contexto Epidemiológico de las IRA y la Mortalidad Infantil
Las enfermedades respiratorias constituyen la primera causa de muerte en niños entre 1 y 12 meses de vida, siendo la neumonía la principal patología evitable causante de estos decesos. Un aspecto crítico es que, en el 60% de los niños fallecidos, el deceso ocurría en el domicilio o durante el trayecto al hospital. Esto sugiere un desconocimiento por parte de los padres respecto a los signos de dificultad respiratoria que requieren atención inmediata.
Las IRA son también la principal causa de hospitalización en pediatría y la primera causa de consulta de morbilidad pediátrica en el primer nivel de atención y servicios de urgencia hospitalarios. El síndrome bronquial obstructivo (SBO), por su parte, representa el 23% de todas las consultas de morbilidad pediátrica en Santiago y afecta a la cuarta parte de los niños menores de 1 año.
Desafío en la Década de los 80
En la década de los 80, la Organización Panamericana de la Salud (OPS) realizó un análisis de la mortalidad en diversos países. Se observó que, mientras en la mayoría de los países desarrollados y en desarrollo la mortalidad por neumonía tendía a disminuir, en Chile esta no solo no descendía, sino que mostraba una tendencia al ascenso.
El equipo de neumología pediátrica del Hospital Exequiel González Cortés identificó que las IRA eran la primera causa de mortalidad infantil tardía (después de los 28 días de vida), y esta había aumentado en la década de los 80. Estudios realizados en diferentes Servicios de Salud Metropolitana confirmaron que el 60% de la mortalidad infantil tardía correspondía a niños que fallecían en su domicilio o en el trayecto al hospital, y dos tercios de estos no habían recibido atención médica oportuna (1).
Reevaluación de las Causas de Muerte en Domicilio
Mediante autopsias, se desterró la creencia de que los niños fallecían en domicilio por aspiración de contenido gástrico. Las autopsias confirmaron que la causa principal de muerte era la neumonía, en la gran mayoría de los casos, y no la aspiración. Los pediatras ya habían planteado la improbabilidad de que un niño neurológicamente sano muriera por aspiración masiva de leche.
Factores relevantes identificados en estos casos incluían la falta de atención médica oportuna, la consulta en lugares no formales (como curanderos), la dificultad para obtener citas médicas, la falta de reconocimiento de síntomas graves por parte de las familias y, en muy pocos casos, neumonías de evolución fulminante.
Desarrollo y Aplicación del Score de Riesgo
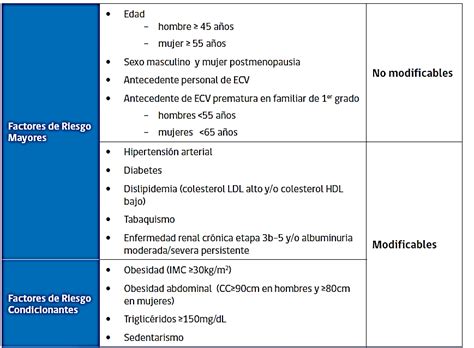
Con base en estos hallazgos, se identificaron factores de riesgo clave: ser menor de seis meses (siendo aún más crítico ser menor de tres meses, con el 61% de los casos en este grupo de edad), el sexo masculino (que, aunque previsible, era el más afectado por la muerte en domicilio) y la baja condición socioeconómica. Es importante mencionar que en el 70% de los casos, la neumonía que causaba el fallecimiento era de origen viral, no bacteriana.
Esta comprensión llevó a una reevaluación de las estrategias. La OPS recomendaba antibióticos para IRA, pero en Chile, se dedujo que la hipoxemia causada por infecciones virales era la verdadera causa de muerte, haciendo que el oxígeno fuera la estrategia apropiada, no los antibióticos.
Factores de Riesgo y su Cuantificación
Un estudio de 1987-1988 identificó diversos factores de riesgo, como malformaciones y tabaquismo materno. Por ejemplo, si la madre fumaba, el riesgo de morir era 16 veces mayor. Con estos datos, se desarrolló un método para obtener un puntaje de riesgo, que aún hoy es utilizado exitosamente en el programa IRA para predecir qué niños tienen mayor probabilidad de morir.
Este score o tabla de puntaje de riesgo de morir por neumonía debe ser aplicado a todos los niños menores de 6 meses en cada control de salud. La respectiva columna debe ser llenada en cada control de niño sano hasta los 6 meses de edad, o durante la pesquisa de monitores de salud comunitarios si los niños no están en control en el centro de salud. Se deben anotar los puntos respectivos si el factor de riesgo está presente al momento de aplicar el puntaje.
Entre los factores de riesgo se incluyen: la madre fuma, sin importar la cantidad de cigarrillos, y hospitalización previa por cualquier causa no quirúrgica, exceptuando ictericia neonatal.
Validación del Score
Maggiolo aplicó retrospectivamente el puntaje a 59 niños que fallecieron en domicilio entre 1990 y 1995. El 90% de ellos tenía un puntaje grave (47,5%) o moderado (42%). Este estudio concluyó que, al combinar un puntaje moderado o grave con una edad menor de seis meses, se podría identificar a casi todos los niños en riesgo, lo que subraya la importancia de esta herramienta para focalizar la atención.
Posteriormente, en 1998, se presentó un estudio que utilizó el puntaje para predecir el riesgo de enfermar (no solo de morir), demostrando que el riesgo era significativamente alto en niños con puntaje elevado. Esto sugiere que la aplicación mensual del puntaje desde el nacimiento hasta los seis meses permitiría identificar a la población de mayor riesgo de morbilidad.
El Impacto del Síndrome Bronquial Obstructivo (SBO)
Las IRA no solo son relevantes por la mortalidad, sino también por la morbilidad. Son la causa del 60% de las consultas en atención primaria, llegando al 70% en meses fríos. El SBO es la primera causa de consulta en atención primaria y servicios de urgencia, así como la primera causa de hospitalización pediátrica, con hospitalizaciones que se vuelven estacionales y a menudo superan la capacidad instalada.
El SBO está presente en el 60% de las hospitalizaciones por neumonía y el 20% de las infecciones nosocomiales. Un estudio de López, Valdés y Sepúlveda demostró que el SBO es un factor de riesgo para enfermar y hospitalizarse por neumonía, con una incidencia significativamente mayor en casos de SBO más grave (78% en sibilantes persistentes frente al 11% en no sibilantes).
Esto valida la estrategia del programa: un manejo adecuado del SBO disminuye el riesgo de enfermar, hospitalizarse y morir por neumonía, según el puntaje clínico. Inicialmente, el SBO no estaba considerado en el programa IRA, ya que la OPS equiparaba IRA con neumonía, ignorando esta patología que afectaba gravemente la calidad de vida de los niños.
Innovaciones en el Tratamiento del SBO
Ante la realidad de las neumonías virales y la ineficacia de las estrategias recomendadas por la OPS, Girardi introdujo la novedosa idea de administrar broncodilatadores inhalatorios a lactantes. Esto surgió de la equivalencia de una cucharadita de jarabe con 20 aplicaciones inhalatorias.
Girardi desarrolló un dispositivo improvisado, utilizando el extremo recortado de un envase de solución fisiológica con un orificio para un inhalador de dosis medida (IDM), observando la desobstrucción de los niños tras dos puffs. Este fue un trabajo pionero, ya que el primer estudio mundial sobre el uso de aerocámaras plásticas para IDM en lactantes, publicado en Pediatric Pulmonology en 1987, fue realizado por su grupo (Mallol y Pupo) (3).
¿Cómo usar tu inhalador con la Aerochamber?
El Puntaje de Tal Modificado y la Eficacia del IDM
Para evaluar la respuesta al tratamiento, se adaptó el puntaje de Bearman y Pearson, modificado por Tal para pediatría, y luego ajustado con datos de Martínez que revelaron diferencias en la frecuencia respiratoria normal en menores y mayores de seis meses. Así, se obtuvo el puntaje de Tal modificado, herramienta fundamental para la evaluación de pacientes.
Inicialmente, se dudó de su utilidad, hasta que un estudio de 2000 del grupo de Girardi (dirigido por Pavón) demostró una alta correlación entre saturometría y puntaje clínico (r=0,78), indicando que la administración de oxígeno no se justificaba antes de alcanzar los 9 puntos (4).
El trabajo de Mallol (1987) evaluó un sistema de hospitalización abreviada (4 horas de observación). Se administró fenoterol, ipratropio o placebo. Los resultados demostraron que el fenoterol era el tratamiento más efectivo para la crisis de obstrucción bronquial, reduciendo significativamente el puntaje clínico. Esto permitió diseñar un diagrama de decisiones para determinar el alta a domicilio o la hospitalización tras dos horas de tratamiento.
El estudio también probó la superioridad del tratamiento con IDM y aerocámara sobre las nebulizaciones: 90% de los niños tratados con IDM fueron dados de alta en la primera hora, frente a 70% con nebulizaciones, con un efecto más rápido del IDM. Estos hallazgos, publicados en Pediatric Pulmonology, establecieron que el IDM es más barato, fácil de implementar, de acción más rápida y con menos efectos colaterales, considerando hoy la administración de nebulizaciones como un error técnico en el SBO.
El Programa IRA: Un Modelo Integral e Innovador
Con todas estas herramientas, antecedentes epidemiológicos y resultados de investigación, se formuló e implementó el Programa IRA, un programa de prevención y manejo de enfermedades respiratorias infantiles, con un fuerte énfasis en la atención primaria, donde se debía brindar la mejor atención para evitar la mortalidad respiratoria.
Este programa destaca por aspectos innovadores a nivel mundial:
- La incorporación del kinesiólogo adiestrado en la especialidad como parte esencial del equipo de salud en atención primaria. Actualmente, 452 kinesiólogos trabajan solo en el programa IRA, más 115 en ERA (Enfermedades Respiratorias del Adulto), sumando casi 600 profesionales que son indispensables para el sistema.
- La exigencia de que los médicos del programa IRA cuenten con formación en neumología pediátrica, impartida a través de un riguroso curso de capacitación, el cual 30% de los médicos reprueban, garantizando un trabajo médico estricto y de alta calidad.