La recuperación de dolores o lesiones a menudo no requiere una inmovilización completa del cuerpo. El reposo relativo se presenta como un proceso de rehabilitación que busca mantener activas ciertas capacidades físicas durante la recuperación de cirugías o lesiones. Como su nombre lo indica, el reposo se "relativiza", adaptándose a la indicación médica que puede variar desde unos días hasta varios meses, dependiendo de la dolencia.
Es fundamental distinguir entre el reposo relativo y el reposo absoluto. Mientras que en el reposo absoluto la movilidad física se reduce al mínimo, el reposo relativo promueve un equilibrio entre el descanso necesario y el mantenimiento de un cierto nivel de actividad física. Aunque la inactividad total pueda parecer tentadora para aliviar el malestar, la línea entre el reposo beneficioso y la actividad necesaria es delicada.
Reposo Absoluto vs. Reposo Relativo: Entendiendo las Diferencias
En la gestión de patologías músculo-esqueléticas, el reposo se clasifica comúnmente en dos categorías: absoluto y relativo. La actividad física se refiere a cualquier situación de la vida diaria que requiera el uso de nuestro aparato locomotor, no limitándose exclusivamente a la actividad deportiva o el ejercicio físico.
Reposo Absoluto
Esta modalidad implica minimizar por completo la actividad física relacionada con la zona afectada, permitiendo un descanso total para facilitar la curación. En teoría, esto permite un descanso total para facilitar la curación.
Reposo Relativo
A diferencia del reposo absoluto, el reposo relativo reconoce la importancia de mantener cierto grado de actividad, adaptada a la capacidad de tolerancia del paciente. Un aspecto clave es entender que, como mínimo, podemos seguir utilizando todo el cuerpo, salvo la región lesionada, para no perder nuestro funcionamiento general. Por otro lado, el trabajo de fisioterapeuta consiste en pautar el grado de actividad adecuada para la zona lesionada que generará un gran beneficio en la recuperación.
Es esencial comprender las diferencias clave entre ambos tipos de reposo. Aunque el reposo absoluto puede proporcionar alivio temporal y ser fundamental en ciertos procesos patológicos, la inactividad prolongada puede tener consecuencias no deseadas. Tras un período de inactividad, al regresar a las actividades habituales, el desacondicionamiento físico puede hacer que reaparezca el dolor o incluso provocar nuevas afecciones. La falta de "condición" física puede convertirse en un obstáculo para retomar la rutina normal de manera efectiva.
Situaciones Clave para Cada Tipo de Reposo
Como profesionales de la fisioterapia, comprendemos que hay situaciones en las que el reposo absoluto es imperativo debido a patologías que realmente limitan la movilidad y la capacidad física, especialmente en procesos donde pueda haber un riesgo de agravamiento de la condición presente.
Indicaciones para el Reposo Absoluto
- Dolor agudo y debilitante: En situaciones de dolor extremadamente agudo y debilitante, como un fuerte dolor de espalda o condiciones similares que impiden cualquier tipo de movimiento, el reposo absoluto puede ser esencial para aliviar la presión sobre la zona afectada y permitir la recuperación en el inicio del proceso.
- Lesiones traumáticas agudas: Después de lesiones traumáticas, como fracturas, el reposo absoluto es vital en las etapas iniciales para prevenir movimientos que puedan agravar la situación y comprometer la recuperación. Sin embargo, incluso en casos de fractura de un dedo del pie, no se impide el mantenimiento de las capacidades físicas de las piernas y brazos.
- Ciertas intervenciones quirúrgicas: Mientras que algunas intervenciones quirúrgicas, como la colocación de una prótesis de rodilla, requieren una movilización temprana, otras, como las cirugías cardíacas, pueden demandar un reposo más prolongado.
- Enfermedades sistémicas graves: En casos de enfermedades sistémicas que debilitan significativamente al paciente, como enfermedades cardíacas avanzadas, el reposo absoluto puede ser necesario para evitar complicaciones y permitir una recuperación más efectiva.
En situaciones donde el paciente no puede moverse, la presencia de un fisioterapeuta para movilizar, aunque sea de forma pasiva, es fundamental.
Beneficios y Consideraciones del Reposo Relativo
El reposo relativo no solo implica ejercitar otras partes del cuerpo y mantener el sistema cardiovascular en funcionamiento, sino que también juega un papel crucial en ciertas patologías musculares y esqueléticas. Contrario a la intuición, en algunos casos, la falta de movilidad o condición física puede ser la raíz del problema. Permanecer en reposo absoluto puede contribuir a la perpetuación del dolor y la patología.
Por ejemplo, tras una cirugía de prótesis de rodilla, el temor al dolor o al agravamiento puede llevar a algunos pacientes a optar por el reposo absoluto desde el principio, cuando un trabajo activo temprano podría ser beneficioso. Este principio se puede extrapolar a otras operaciones donde el trabajo activo es clave en fases iniciales.
Cuando nos enfrentamos a un traumatismo, la elección entre reposo absoluto o relativo se convierte en un paso crucial hacia la recuperación. La aparición del dolor es un indicador crucial. En lugar de permanecer en la incertidumbre, la clave es comunicarse con un profesional de la salud tan pronto como aparezca el dolor.
El Reposo en Adultos Mayores: Un Contexto Particular
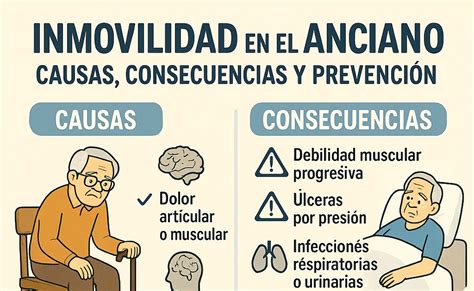
El reposo prolongado en cama y la disminución de la actividad física en los adultos mayores representan un factor predisponente al desarrollo o al agravamiento de ciertas condiciones patológicas relacionadas con los sistemas cardiovascular, respiratorio y musculoesquelético. Hasta un 33% de los adultos mayores hospitalizados presentarán deterioro funcional en al menos una de las actividades de la vida diaria, cifra que aumenta a cerca del 50% cuando superan los 80 años de edad.
Efectos del Reposo Prolongado en Adultos Mayores
La inmovilidad, el reposo prolongado en cama y la disminución de la actividad física representan un factor predisponente al desarrollo o al agravamiento de ciertas condiciones patológicas. Durante mucho tiempo, el reposo prolongado en cama fue una práctica aceptada, pero la evidencia científica ha demostrado que, en algunas circunstancias, puede ser contraproducente y perjudicial.
El reposo en cama puede tener efectos adversos que contribuyen al desarrollo de neumonías, trombosis venosa profunda, lesiones cutáneas por decúbito y disminución de la masa ósea y la fuerza muscular. Estos efectos se acentúan en adultos mayores debido a su mayor prevalencia de enfermedades crónicas y un riesgo elevado de accidentes, lo que resulta en tasas más altas de hospitalización y una mayor duración de la estancia hospitalaria.
Deterioro Funcional Adquirido en el Hospital (DFAH)
El deterioro funcional adquirido en el hospital (DFAH) es un proceso complejo y dinámico que afecta a los adultos mayores hospitalizados. Las razones son multifactoriales, incluyendo la perturbación del sueño, ingesta nutricional deficiente, dolor, polifarmacia, y en particular, la reducción de la movilidad y la falta de condición física por el reposo en cama.
Para pacientes de alto riesgo, como los adultos mayores y aquellos con enfermedades crónicas, el DFAH puede causar un aumento de las complicaciones médicas sin poder recuperar la independencia en las actividades de la vida diaria. La recuperación de estos pacientes es lenta, y solo la mitad de ellos retornan a su situación funcional previa a la hospitalización en los siguientes 3 meses.

Impacto en Sistemas Corporales
Sistema Cardiovascular
El reposo en cama prolongado conduce al desacondicionamiento del sistema cardiovascular. Disminuye el consumo máximo de oxígeno (VO2 máx.), el gasto cardíaco y el volumen sistólico. Aumenta la frecuencia cardíaca de reposo y la frecuencia cardíaca máxima. La reducción del volumen plasmático y del retorno venoso provoca alteraciones en la tolerancia ortostática y un incremento en la frecuencia de trombos venosos.
La intolerancia ortostática comienza a aparecer en 3 a 4 días de reposo en cama, más rápidamente en ancianos o individuos con condiciones cardiovasculares subyacentes. Los aumentos en la intolerancia ortostática y las disminuciones de la fuerza muscular incrementan el riesgo de caídas. La inmovilidad también causa estasis sanguínea y aumenta la viscosidad sanguínea, contribuyendo a la formación de tromboembolismo venoso.
Sistema Musculo-esquelético
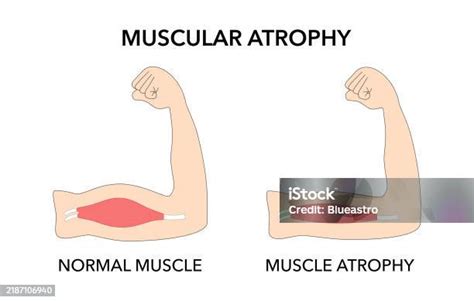
El reposo en cama resulta en el desuso de los músculos antigravitatorios, lo que conduce al deterioro en la estructura y función muscular. La respuesta predominante es la atrofia muscular, con pérdida de miofilamentos y proteínas contráctiles, especialmente en las fibras de tipo I. La masa muscular puede disminuir entre un 1,5% a 2,0% por día durante las primeras 2 a 3 semanas de reposo forzado.
Se produce una reducción general de la masa muscular y del tamaño de las fibras musculares, siendo más marcado en las fibras de contracción rápida (tipo 2). También se observan alteraciones en la actividad electromiográfica muscular, aumento de citoquinas pro-inflamatorias y especies reactivas de oxígeno, promoviendo la proteolisis muscular y la pérdida muscular total.
El tejido esquelético responde rápidamente al reposo en cama prolongado, alterando el equilibrio entre la formación y reabsorción ósea, favoreciendo esta última y resultando en una alteración del equilibrio del calcio. La integridad ósea, normalmente mantenida por cargas mecánicas, se ve comprometida.
Factores que Contribuyen a la Pérdida de Movilidad en Ancianos
Observar que un ser querido mayor pierde la capacidad de moverse de forma autónoma es una situación preocupante. En la mayoría de los casos, esta pérdida de la marcha es una señal de alguna afección subyacente que necesita atención, y no una consecuencia inevitable del envejecimiento.
Causas Físicas y Neurológicas
- Trastornos neurológicos: Enfermedades como los accidentes cerebrovasculares (ictus), la enfermedad de Alzheimer u otras demencias pueden afectar la capacidad de caminar al dañar áreas cerebrales encargadas de la coordinación del movimiento, provocando desequilibrios y dificultad para andar.
- Dolores articulares: El dolor crónico causado por artrosis o artritis reumatoide genera inflamación, rigidez y un dolor intenso en las articulaciones de carga, convirtiendo el acto de caminar en una experiencia dolorosa y llevando a la reducción de la actividad.
- Dificultades visuales: Problemas de visión como cataratas avanzadas, glaucoma o degeneración macular dificultan el cálculo de distancias, la identificación de obstáculos y desniveles, generando inseguridad al desplazarse.
- Osteoporosis: Debilita los huesos, haciéndolos frágiles y susceptibles a fracturas, especialmente la de cadera, lo que resulta en una pérdida frecuente de movilidad y dependencia.
- Problemas en los pies: Alteraciones como juanetes, dedos en martillo, úlceras diabéticas o uñas mal cortadas afectan la distribución del peso y la mecánica de la marcha, generando dolor e inestabilidad.
- Parkinson: Este trastorno neurodegenerativo provoca temblor en reposo, rigidez muscular y bradicinesia, afectando gravemente el desplazamiento, la marcha se vuelve más corta y arrastrada, y pueden presentarse episodios de bloqueo motor.
- Lesiones cerebrales: Traumatismos craneales, hidrocefalia crónica, esclerosis múltiple y, especialmente, el ictus, pueden dejar secuelas motoras como parálisis, debilidad, problemas de coordinación o equilibrio, e incluso alteraciones perceptivas que dificultan la marcha.
Factores Psicológicos y Ambientales
- Efectos secundarios de medicamentos: La polifarmacia, común en personas mayores, puede incluir fármacos con efectos secundarios como mareos, somnolencia o hipotensión ortostática, que interfieren con la capacidad de caminar y aumentan el riesgo de caídas.
- Miedo a caerse o experiencias previas: El temor a sufrir caídas, especialmente tras haber experimentado una o varias, puede llevar a una reducción drástica de la actividad física, creando un círculo vicioso de inactividad, pérdida de fuerza y equilibrio, y un aumento real del riesgo de caídas.
Señales de Alerta de Pérdida de Movilidad en Ancianos
Identificar a tiempo las señales de alerta de pérdida de movilidad en adultos mayores permite actuar pronto para evitar un deterioro mayor. Prestar atención a los siguientes signos es crucial:
Cambios en la Postura o Marcha
Una marcha más lenta de lo normal en mayores se asocia con un mayor riesgo de caídas y problemas de salud. Algunas señales a tener en cuenta son:
- Pasos más cortos y lentos, arrastrando los pies o con una cadencia menor.
- Mayor base de sustentación (separar más las piernas para buscar estabilidad).
- Inclinación del tronco (hacia adelante o hacia los lados).
- Rigidez o asimetría en el movimiento.
Cualquier alteración en la forma de caminar habitual (postura encorvada, pasos inseguros, balanceo reducido de los brazos) merece atención y evaluación médica.
Evita Moverse o Necesita Ayuda Repentina
Cuando una persona mayor que previamente era independiente comienza a solicitar ayuda para desplazamientos cortos o evita salir de casa, hay que prestar atención. Estos cambios conductuales indican preocupaciones subyacentes sobre su capacidad de moverse con seguridad. La reticencia a participar en actividades sociales o la negativa a realizar tareas domésticas sugieren una pérdida de confianza en su movilidad, acompañada frecuentemente de aislamiento social progresivo.
Dolores o Fatiga al Moverse
Las quejas de dolor o fatiga excesiva después de actividades físicas mínimas son indicios de posibles afecciones subyacentes. El dolor persistente en articulaciones, músculos o pies tras caminar distancias cortas requiere evaluación profesional. La fatiga desproporcionada puede indicar alteraciones cardiovasculares, anemia, efectos secundarios de medicamentos o condiciones neurológicas. La combinación de dolor y fatiga crea un círculo de deterioro físico progresivo.

¿Qué Hacer Ante la Pérdida de Movilidad en un Anciano?
Ante un ser querido mayor que ha dejado de caminar o cuya movilidad ha disminuido notablemente, es natural preguntarse cómo ayudarle a recuperar la capacidad de movimiento. Cada caso es único, pero existen pasos generales a seguir.
Evaluación Médica Inmediata y Diagnóstico Precoz
Lo primero y más importante es solicitar una valoración médica completa. No se debe asumir que es "cosa de la edad". Un geriatra o el médico de atención primaria podrá realizar una exploración física, revisar la medicación y solicitar las pruebas necesarias para identificar la causa o causas del problema. Un diagnóstico temprano es imprescindible para la recuperación funcional del adulto mayor, ya que la inactividad prolongada puede llevar a la pérdida de masa muscular y autonomía difíciles de recuperar.
Evitar la Inactividad Prolongada
Mientras se investiga y trata la causa subyacente, es crucial evitar que la persona mayor permanezca inactiva demasiado tiempo. El reposo prolongado en cama o la inactividad absoluta tienden a empeorar la situación, creando complicaciones adicionales. Incluso si se requiere reposo relativo, se pueden realizar ejercicios pasivos en cama o movilizaciones suaves para mantener la circulación y el tono muscular.
Consecuencias de la Inmovilidad en Ancianos
La inmovilidad en personas mayores conlleva una serie de consecuencias negativas a nivel físico, psicológico y social. Por ello, es tan importante prevenir que un anciano deje de caminar si no es estrictamente necesario.
Efectos Físicos
- Pérdida de masa muscular (Sarcopenia): La atrofia muscular por desuso ocurre rápidamente. Al no caminar ni hacer esfuerzos, los músculos se debilitan y disminuyen de tamaño. La inmovilidad prolongada conlleva un balance nitrogenado negativo, es decir, el cuerpo pierde más proteínas de las que forma.
- Riesgo de úlceras o infecciones: Estar largos periodos sentado o acostado aumenta el riesgo de úlceras por decúbito (escaras) y complicaciones como infecciones urinarias (por incontinencia asociada a la inmovilidad) y neumonías (por acumulación de secreciones pulmonares). También se incrementa el riesgo de coágulos sanguíneos.
Impacto Emocional y Cognitivo
La falta de movilidad implica una pérdida de independencia, lo que puede generar sentimientos de inutilidad, frustración y depresión. El aislamiento social es común, ya que la persona puede dejar de participar en actividades sociales y domésticas. Además, la actividad física regular favorece la oxigenación cerebral y el mantenimiento de las funciones cognitivas, mientras que el sedentarismo extremo se asocia a un peor rendimiento cognitivo y un mayor riesgo de demencia.
Regulaciones y Consideraciones sobre Licencias Médicas y Reposo
En el ámbito laboral y de seguridad social, existen regulaciones específicas para las licencias médicas y los períodos de reposo. El Artículo 30 del Reglamento de Licencias Médicas establece que, tras 52 semanas continuadas de licencia o reposo, la COMPIN puede autorizar una ampliación de hasta seis meses más, previo pronunciamiento sobre la recuperabilidad del trabajador.
El concepto de "continuadas" se refiere a licencias otorgadas por el mismo cuadro clínico, incluso con interrupciones o variaciones en los diagnósticos. La COMPIN puede evaluar la recuperabilidad antes de las 52 semanas si existen antecedentes que sugieran un diagnóstico irrecuperable. Cumplidas 78 semanas de licencia, la COMPIN puede autorizar nuevas licencias para enfermedades de curso prolongado.
El procedimiento de evaluación de recuperabilidad suspende el pronunciamiento sobre licencias médicas emitidas durante el período intermedio. La COMPIN puede requerir al trabajador someterse a un peritaje presencial y analizar todos los antecedentes médicos para determinar la recuperabilidad. Si la patología es considerada recuperable, el período de reposo puede extenderse hasta un máximo de 78 semanas. Si se determina que es irrecuperable, las licencias médicas pendientes o futuras por el mismo cuadro clínico serán rechazadas.
En caso de patología irrecuperable, la COMPIN informará al trabajador afiliado a una AFP sobre la solicitud de evaluación para acceder a una pensión de invalidez. Para ello, se deben presentar antecedentes médicos que acrediten el curso prolongado de la enfermedad.
