Los relajantes musculares son fármacos habitualmente empleados para el tratamiento de dolores musculares o contracturas. Se utilizan para mitigar el dolor al relajar el tono muscular y son esenciales en el tratamiento de patologías como la lumbalgia o los espasmos musculares. También pueden ser indicados en casos de insomnio causado por tensiones musculares o ansiedad, donde se prescriben relajantes con efecto sedante para mejorar el descanso del paciente.
Es fundamental tener en cuenta que el consumo de relajantes musculares debe estar siempre supervisado por un médico, ya que un uso indebido puede provocar efectos secundarios y están contraindicados para distintos grupos de riesgo, incluyendo a los niños y, de manera especial, a los adultos mayores.
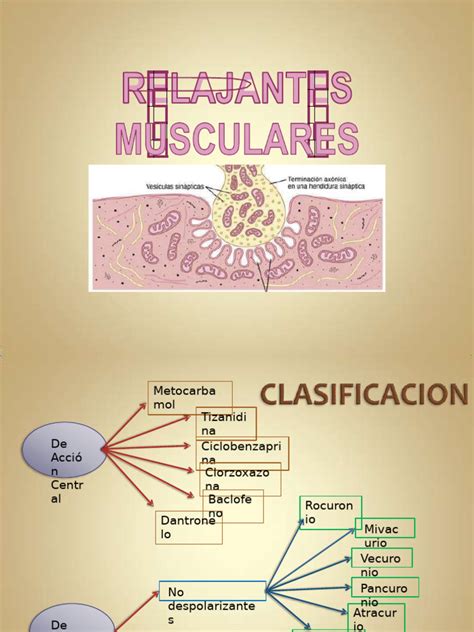
Tipos y Mecanismos de Acción
Existen diferentes categorías de relajantes musculares, clasificadas según su mecanismo de acción:
- Bloqueadores musculares: Producen parálisis muscular y son capaces de bloquear la transmisión del impulso nervioso y la contracción muscular.
- Relajantes musculares espasmolíticos: Calman o alivian los espasmos y convulsiones musculares. Estos miorrelajantes son un tipo de medicación que tiene la misma función que los analgésicos, y su tratamiento no debería prolongarse más de una semana cuando el dolor es puntual.
- Antiespasmódicos (SMR de acción central): Se usan para tratar los espasmos musculares, a menudo en adición al descanso y la terapia física. Se cree que funcionan causando un efecto sedativo o previniendo que los nervios envíen señales de dolor al cerebro.
- Antiespásticos: Se usan específicamente para tratar la espasticidad muscular, que es una rigidez o tensión muscular que interfiere con el movimiento normal y es causada por lesiones cerebrales o de la médula espinal (como en esclerosis múltiple, parálisis cerebral). No deben usarse para tratar espasmos musculares comunes.
Relajantes Musculares Comúnmente Utilizados
Una gran variedad de relajantes musculares son empleados en la práctica clínica:
- Baclofeno: Se caracteriza por reducir la actividad de la neurona motora gamma y se emplea para reducir la frecuencia de espasmos flexores y extensores. Es común en el tratamiento de la espasticidad causada por esclerosis múltiple, bloqueando las señales nerviosas de la columna vertebral.
- Diazepam: Se emplea en el tratamiento de la ansiedad, ya que produce relajación muscular y somnolencia. Ejerce sus acciones directamente en el sistema nervioso. Es el relajante muscular más empleado en casos de insomnio y puede aliviar temporalmente la tensión muscular. Incrementa la actividad de ciertos neurotransmisores para disminuir la incidencia de espasmos.
- Tizanidina: Se suele emplear para el tratamiento de la espasticidad de diversas patologías. Es menos sedativa que otros relajantes musculares y no reduce la presión arterial de forma notable.
- Ciclobenzaprina: Actúa sobre el tronco encefálico, en vez de sobre la médula espinal. Pertenece a la clase de relajantes del músculo esquelético y actúa en el cerebro y el sistema nervioso para permitir que los músculos se relajen. No debe tomarse durante más de 3 semanas sin consultar al médico.
- Dantroleno: Utilizado para tratar espasmos musculares causados por lesiones de la columna vertebral, accidentes cerebrovasculares, parálisis cerebral o EM. Actúa directamente en el músculo esquelético para relajar el espasmo.
Alternativas Naturales
Existen alternativas de origen natural que pueden ayudar a liberar las tensiones o reducir la ansiedad, aunque no siempre pueden reducir el dolor intenso. Algunos de los relajantes musculares naturales más utilizados son:
- Valeriana: Con propiedades relajantes y ansiolíticas.
- Pasiflora: También posee propiedades relajantes y ansiolíticas.
Estas pueden tomarse como infusión para reducir el insomnio o la rigidez muscular en ciertos casos.
Consideraciones Cruciales para el Uso de Relajantes Musculares en Ancianos
El manejo del dolor en el anciano presenta dificultades debido a la presencia de múltiples comorbilidades (varias enfermedades a la vez), polifarmacia (uso de varios fármacos), presentación atípica del dolor o su causa, y un mayor riesgo de efectos secundarios e interacciones farmacológicas. Los adultos mayores tienen el doble de probabilidades de presentar efectos secundarios ocasionados por un medicamento, y estos efectos pueden ser más intensos.

Factores que Influyen en la Respuesta Farmacológica del Anciano
Con la edad, se producen cambios estructurales en todos los órganos y sistemas, que modifican la farmacocinética (cómo el cuerpo procesa el fármaco) en todas sus fases:
- Absorción: La absorción por vía oral tiene poca relevancia clínica, pero la subcutánea o intramuscular puede estar disminuida en presencia de atrofia muscular, malnutrición, deshidratación o déficit de perfusión.
- Distribución: Se afecta por la menor relación masa corporal magra/peso corporal total, lo que aumenta el volumen de distribución de fármacos lipofílicos y disminuye el de los hidrofílicos. Un descenso de proteínas plasmáticas circulantes también aumenta la proporción de fármaco no unido, el cual produce el efecto terapéutico, con riesgo de reacciones adversas.
- Metabolismo: Disminuye el número de hepatocitos funcionantes, el flujo sanguíneo y el aclaramiento hepático, afectándose la oxidación. Los ancianos pueden necesitar un periodo más largo para metabolizar la misma dosis.
- Excreción: Disminuye el filtrado glomerular y el aclaramiento de creatinina, lo que reduce la eliminación de los fármacos y requiere un ajuste en dosis y frecuencia de administración.
Las alteraciones farmacodinámicas, aunque menos conocidas, incluyen una mayor sensibilidad a los fármacos de acción central y una menor reserva homeostática.
Riesgos y Contraindicaciones en Adultos Mayores
Al consumir relajantes musculares, se deben tener en cuenta sus contraindicaciones y posibles efectos secundarios, especialmente en adultos mayores:
- Efectos en el Sistema Nervioso Central (SNC): Los relajantes musculares deprimen el SNC, lo que dificulta la atención y la alerta. Pueden causar somnolencia, mareos, dolor de cabeza, nerviosismo y confusión. Se debe evitar conducir o manejar maquinaria pesada mientras se toman.
- Riesgo de Dependencia y Abstinencia: Relajantes musculares como carisoprodol y diazepam pueden causar dependencia. No se deben suspender abruptamente para evitar síntomas de abstinencia como convulsiones o alucinaciones.
- Interacciones con otros Fármacos: No se deben tomar con alcohol, otros depresores del SNC (opioides, psicotrópicos), medicamentos para dormir o suplementos herbales como la hierba de San Juan.
- Fármacos Anticolinérgicos: Los medicamentos anticolinérgicos (que bloquean la acción de la acetilcolina) pueden tener efectos secundarios dañinos en adultos mayores, como confusión, visión borrosa, estreñimiento, sequedad en la boca, aturdimiento, pérdida de equilibrio y problemas para orinar.
- Ciclobenzaprina: Los adultos mayores generalmente no deberían tomar ciclobenzaprina debido a que no es tan segura ni tan efectiva como otros medicamentos que se pueden usar para tratar la misma afección. Está contraindicada en pacientes con antecedentes de hipersensibilidad, arritmias u otras alteraciones de la conducción cardíaca. Puede interactuar con IMAO, fenobarbital, antidepresivos tricíclicos y benzodiazepinas.
- Benzodiazepinas (Lorazepam, Diazepam, Alprazolam, Clonazepam): Aunque son sedantes que relajan los músculos, pueden causar somnolencia, problemas de equilibrio y memoria. También pueden crear dependencia y debilitar la musculatura con el tiempo.
- Clonidina: No debe usarse con otros relajantes musculares, ya que aumenta el riesgo de efectos secundarios, como presión arterial muy baja si se toma con tizanidina.
Consejos ¿Qué consecuencias tiene para los adultos mayores consumir varios medicamentos?
Analgésicos No Opioides en Ancianos: Una Perspectiva Integral
Dado que los relajantes musculares a menudo se usan en conjunto con analgésicos o cuando estos son insuficientes, es importante considerar también el uso seguro de analgésicos no opioides en la población anciana.
Paracetamol (Acetaminofeno)
Es de primera elección para el inicio y mantenimiento del dolor persistente, especialmente músculo-esquelético, por su eficacia y seguridad en el dolor leve-moderado. Se metaboliza por el hígado y se elimina por el riñón. Puede utilizarse en pacientes con insuficiencia cardiaca y renal, sin interferir con anticoagulantes. Sin embargo, su aclaramiento se ve reducido en el adulto mayor, y más aún en el anciano frágil, aumentando la vida media de eliminación.
Factores como el alcoholismo crónico, dosis de paracetamol mayor de 4 g/día, enfermedad hepática previa, uso de inductores de enzimas microsomales y malnutrición, aumentan el riesgo de hepatotoxicidad. En ancianos frágiles, la malnutrición puede hacerlos más susceptibles. La dosis máxima debe limitarse a 2-3 g/día en casos de malnutrición o uso de inductores de enzimas hepáticas.
Metamizol (Dipirona)
En ancianos tarda más en eliminarse, pero no suele precisar ajuste de dosis. Aumenta el efecto de anticoagulantes al desplazar su unión a proteínas. En algunos países se limita su uso debido a efectos graves como agranulocitosis y shock anafiláctico.
Antiinflamatorios No Esteroideos (AINEs)
Están indicados cuando el paracetamol a dosis plena es insuficiente o se requiere mayor poder antiinflamatorio. Los COXIB (como celecoxib) se prefieren en pacientes con alto riesgo gastrointestinal. Sin embargo, los AINEs están contraindicados en úlcera péptica activa, insuficiencia renal crónica, insuficiencia cardiaca y, de forma relativa, en hipertensión arterial. En ancianos se prefieren AINEs de vida media corta y durante el menor tiempo posible (ciclos inferiores a 3 meses), evitando aquellos de vida media larga (naproxeno, piroxicam, indometacina).
- Efectos adversos gastrointestinales: Los AINEs pueden causar problemas gastrointestinales graves. En ancianos con alto riesgo gastrointestinal (historia de sangrado o uso de anticoagulantes), se recomienda un COXIB junto con un protector gástrico (IBP).
- Efectos adversos cardiovasculares: Los AINEs pueden interferir con el efecto cardioprotector del AAS, exacerbar el fallo cardiaco y elevar la presión arterial. En pacientes con riesgo cardiovascular elevado, se debe usar la mínima dosis eficaz durante el menor tiempo posible.
- Efectos adversos renales: Pueden causar nefrotoxicidad, incluyendo insuficiencia renal, y favorecer la retención de líquidos. Deben prescribirse con precaución en pacientes con hipertensión, insuficiencia renal e insuficiencia cardiaca.
Recomendaciones Finales para el Uso Seguro
Siempre que un paciente de riesgo, especialmente un adulto mayor, esté experimentando dolores musculares, es fundamental que informe su historia clínica al médico que evalúa su situación para que pueda indicar un tratamiento seguro y adecuado a su condición.
Nunca se debe recurrir a la automedicación. Si un tratamiento actual no está resultando eficaz o se presentan efectos secundarios, es necesario acudir a un especialista (médico de cabecera, traumatólogo, nefrólogo, etc.) para que ajuste la medicación o sugiera otros tratamientos. Los relajantes musculares deben ser pautados por un médico con la dosis exacta y la duración del tratamiento debe ser la mínima necesaria.