La disfagia, o dificultad para tragar, es una alteración de la seguridad y eficacia del proceso deglutorio que dificulta el correcto paso del alimento o la saliva desde la boca hacia el estómago. Es un problema común entre las personas mayores y se considera actualmente un síndrome geriátrico, lo que conlleva desafíos para la prevención y disminución de sus efectos adversos. Esta condición puede llevar a complicaciones serias como la desnutrición, la deshidratación y la aspiración pulmonar, con un consiguiente empeoramiento del pronóstico.
Identificar la disfagia en personas mayores es fundamental para abordar el problema a tiempo. Si sospechas que una persona mayor padece disfagia, es crucial buscar atención médica para una evaluación adecuada. Un profesional de la salud, como un logopeda o un gastroenterólogo, puede realizar pruebas específicas para diagnosticar la disfagia y determinar su causa.
¿Qué es la Disfagia Orofaríngea y por qué afecta a las Personas Mayores?
La disfagia orofaríngea es una condición asociada con la dificultad para formar y transportar el bolo alimenticio desde la cavidad oral hasta el esófago, de una manera segura y eficiente. Cualquier alteración en este proceso de deglución puede definirse como disfagia. Las personas con deficiencias anatómicas o fisiológicas en la cavidad oral, faringe, laringe y esófago pueden mostrar signos y síntomas de disfagia, lo que contribuye a cambios negativos en el estado de salud, en particular, un mayor riesgo de desnutrición y complicaciones respiratorias, mayormente aspiración pulmonar.
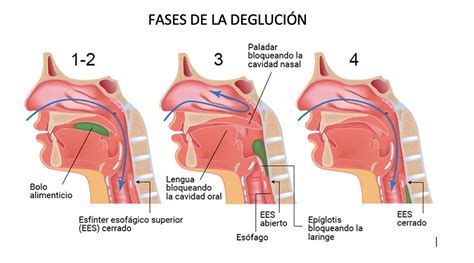
Prevalencia en la Población Geriátrica
La prevalencia de la disfagia orofaríngea en la población geriátrica es alta y se ha estudiado desde diversas áreas. Se estima una prevalencia entre el 13-30% en personas mayores autovalentes e incrementa con la edad, afectando al 13% de personas mayores de 65 años; 16% en el grupo entre 70-79 años y 33% en mayores a 80 años. En el contexto de hospitalización, esta prevalencia aumenta considerablemente al 30-47% debido a causas adicionales como problemas mecánicos, neurológicos o iatrogénicos, que potencian las complicaciones o desestabilizan el equilibrio deglutorio.
La disfagia orofaríngea está más asociada con la edad, la capacidad funcional, la fragilidad, la polimedicación y la multimorbilidad. Es más prevalente en pacientes ancianos hospitalizados con deterioro cognitivo o funcional. El síndrome de fragilidad se ha asociado a una mayor prevalencia (47%) de disfagia orofaríngea entre las personas mayores hospitalizadas. La sarcopenia, o pérdida de masa muscular de los músculos esqueléticos generalizados y los músculos de la deglución, también está asociada a la disfagia orofaríngea por la edad.
Presbifagia: Los Cambios de Deglución Asociados a la Edad
Los cambios relacionados con la edad en el acto de tragar se resumen bajo el término presbifagia. Consensos internacionales coinciden en considerarla un síndrome geriátrico, ya que cumple con la definición de este: es altamente prevalente, su causa es multifactorial, está asociada a múltiples comorbilidades, tiene un pronóstico desfavorable y necesita un enfoque multidimensional para ser tratada. La Sociedad Europea de Disfagia describe que la presbifagia presenta cambios en la eficacia de la deglución, pero la seguridad no se ve comprometida. Sin embargo, en personas mayores, la diferencia entre deglución fisiológica o patológica es difícil de establecer y, a medida que avanza la edad, se mezclan otros factores de riesgo que pueden comprometer también la seguridad.
Existe también la llamada disfagia sarcopénica, caracterizada por pérdida de masa y fuerza muscular de los músculos deglutorios con alteraciones en todas las etapas de la deglución. Aunque no está aceptada internacionalmente, tiene criterios diagnósticos establecidos: presencia de disfagia; presencia de sarcopenia generalizada; imagenología consistente con pérdida de masa muscular deglutoria; exclusión de otras causas de disfagia. La principal causa de disfagia es la sarcopenia.
Factores que Contribuyen a la Disfagia en el Envejecimiento
Factores Fisiológicos
- La reducción en la masa muscular y la elasticidad del tejido conectivo resultan en la pérdida de fuerza y rango de movimiento, afectando negativamente el tránsito efectivo y eficiente del bolo.
- Con el tiempo, estos cambios sutiles pero acumulativos pueden contribuir a una mayor frecuencia de penetración de alimento/líquido en la vía respiratoria y mayor residuo oral o faríngeo posterior a la deglución.
- Existe una disminución de la sensibilidad y alteraciones de receptores orales.
- La presencia de sarcopenia en los músculos masticatorios y de la musculatura esquelética provoca una pérdida de masa y fuerza muscular, especialmente en el músculo intrínseco de la lengua y el genihiodeo, así como en los músculos de la mímica, masticatorios, suprahioideos, infrahioideos, palatinos, faríngeos y esofágicos.
Factores Neurológicos
Cambios neurológicos propios del envejecimiento producen diferencias en el proceso deglutorio. Las lesiones periventriculares de la materia blanca y la atrofia cerebral se asocian generalmente con una mayor duración de la deglución, dificultad en el inicio y un tiempo de respuesta prolongado, con mayor afectación de las etapas voluntarias o cognitivas. También existe un deterioro sensorial y un retraso en la conducción de la sinapsis en las entradas aferentes al sistema nervioso central, lo que produce respuestas reflejas más enlentecidas y débiles.
Otros Factores Precipitantes
Existen cambios que aumentan la susceptibilidad a la presbifagia y pueden actuar como factores precipitantes:
- Reducción de la producción de saliva, con alteraciones en su densidad y viscosidad (menos humedad oral) y deterioro de las etapas preparatorias y oral.
- Disminución del estado dental.
- Reducción de la sensibilidad oral y faríngea.
- Disminución de la función olfativa y gustativa.
- Reducción de la capacidad compensatoria deglutoria.
Consecuencias de la Disfagia Orofaríngea en Personas Mayores
Las dos consecuencias más fuertemente demostradas son las complicaciones respiratorias y los efectos nutricionales. También existen importantes consecuencias psicológicas.
- Complicaciones respiratorias: Son causadas por la pérdida de seguridad de la deglución. Es importante distinguir entre la aspiración pulmonar, que implica el paso del contenido alimenticio por debajo del nivel de las cuerdas vocales hasta el pulmón, y la neumonía aspirativa, una infección pulmonar con evidencia radiológica de condensación. Diferentes revisiones de literatura indican que la disfagia orofaríngea tiene mal pronóstico para las personas mayores con neumonía, asociándose con una mayor mortalidad a corto y largo plazo, aumento de la estancia hospitalaria y desnutrición. Marina Pascual, responsable de la Unidad de Atención a la Disfagia del Centro de Neurorrehabilitación CENER, subraya que las neumonías por aspiración, junto a la desnutrición y la deshidratación, son uno de los aspectos más peligrosos de la disfagia. Cuando se produce un atragantamiento, parte del alimento o del líquido ingerido se filtra por la vía aérea hasta los pulmones, el residuo se convierte en bacteria y crea una infección pulmonar. Aspiraciones reiteradas aumentan el riesgo de mortalidad.
- Desnutrición y deshidratación: Son causadas por la pérdida de la eficacia de la deglución. Esto se asocia con un aumento de la mortalidad, la duración de la estancia hospitalaria con un consecuente incremento de costos, restricciones para rehabilitar y mal estado funcional. Cuando la ingesta oral no es posible, existen vías de alimentación alternativas, ya sea sondas nasoenterales o vías parenterales.
- Consecuencias psicológicas: Son frecuentes e incluyen ansiedad, miedo a la alimentación, vergüenza y frustración, con un mayor riesgo de desarrollar depresión e impactar la calidad de vida. El acto de consumir alimentos por vía oral no solo conlleva la integración de una compleja red de sistemas anatómicos, sino que también aporta al bienestar emocional del paciente y lo conecta a su vez con su entorno social. Cuando existe una alteración de la deglución, se crea una desconexión entre el paciente y su entorno, lo cual puede conllevar al desarrollo de problemas psicológicos como la ansiedad y la depresión.
- Otros efectos secundarios: La disfagia orofaríngea puede resultar en una reducción de la resistencia, mayor probabilidad de úlceras por presión, reducción de la recuperación física y disminución de la cicatrización de heridas.
Evaluación y Diagnóstico de la Disfagia
La identificación temprana de la disfagia orofaríngea evita resultados adversos de salud. Un profesional de la salud puede realizar pruebas específicas para diagnosticar la disfagia y determinar su causa. La escalada elegida por el equipo de atención médica suele incluir:
- Evaluación de screening o tamizaje: Detectan el riesgo de aspiración pulmonar asociada a la disfagia orofaríngea y pueden reducir la necesidad de evaluaciones clínicas o instrumentales.
- Evaluación clínica de la deglución: Se realiza por fonoaudiología (logopeda) para establecer el diagnóstico clínico, considerando si la ingesta es segura (si no produce aspiración pulmonar o complicaciones respiratorias) y eficaz (si la persona mayor es capaz de tener una óptima hidratación y nutrición).
- Evaluación instrumental: Son métodos objetivos y más costosos, como la videofluoroscopia o la evaluación fibroscópica de deglución, entre otros. Estos procedimientos permiten observar directamente el proceso de deglución.
Evaluación del alimento aplicada al estudio de la Disfagia
Rol Fundamental del Cuidador en el Manejo de la Disfagia
Los cuidadores juegan un papel vital en la alimentación de las personas mayores con disfagia. Son ellos quienes muchas veces deben tomar decisiones y realizar las adaptaciones necesarias para incrementar la calidad de vida de los pacientes geriátricos con disfagia. La educación sobre la disfagia y las técnicas adecuadas de alimentación puede empoderar a los cuidadores para proporcionar el mejor cuidado posible.
Desgaste del Cuidador Asociado a la Disfagia
Los cuidadores son cruciales en el proceso de rehabilitación del paciente con disfagia, ya que su rol se extiende más allá de la supervisión. Con frecuencia, los cuidadores deben hacerse cargo de la preparación de las comidas siguiendo las recomendaciones del fonoaudiólogo, y de la adecuada implementación de las estrategias compensatorias para fomentar una deglución segura y eficiente. Cuando se habla de los cuidados del paciente geriátrico con disfagia, el panorama se vuelve más complejo, ya que estos pacientes presentan problemas de salud que afectan su participación en las actividades diarias. Por lo tanto, el cuidador debe asistir al paciente en otras actividades del día a día que terminan incrementando el número de horas dedicadas al cuidado y bienestar del individuo. Estudios han revelado un desgaste del cuidador asociado a la presencia de la disfagia, llegando a considerar la carga como “pesada” o “muy pesada” en casos de alimentación enteral.

Es necesaria la presencia de material investigativo que analice a profundidad el nivel de desgaste físico y emocional del cuidador del paciente geriátrico con disfagia. Los proveedores de la salud tienen la responsabilidad de velar por el bienestar del núcleo familiar, incorporando preguntas durante la entrevista inicial y terapias que permitan al cuidador compartir sus emociones y encontrar apoyo. Si se identifica que un grupo considerable de cuidadores ha expresado su preocupación, se puede considerar la creación de un grupo de apoyo que les permita reunirse en un espacio confidencial para expresar abiertamente sus emociones y encontrar apoyo emocional para continuar con su labor.
Estrategias Prácticas para Cuidadores
Antes de Dar de Comer
- Asegúrese de que la persona esté bien despierta y tranquila, porque en caso contrario puede atragantarse.
- Hidrate la boca antes de empezar a comer con palillos de algodón o saliva artificial.
- No debe haber distracciones (como la televisión o la radio) durante las comidas.
Durante la Ingesta: Posición y Técnica
- Ponga a la persona sentada en la cama con el cabezal totalmente incorporado o sentado en una silla durante la ingesta y hasta una hora después de haber terminado.
- Indique a la persona que para tragar debe mantener la barbilla hacia abajo para taponar la vía aérea.
- Si es posible, deje que el paciente sea independiente en las comidas, pero siempre bajo supervisión.
- En caso de ser dependiente, el cuidador/personal de enfermería debe sentarse enfrente o a un lado del paciente, respetando la altura o colocándose más bajo para favorecer que el paciente lleve el mentón al pecho.
- Utilice siempre una cuchara, a ser posible pequeña, porque una menor cantidad de comida es más fácil de tragar.
- Administre los alimentos y líquidos siempre en pequeñas cantidades.
- Pese a que el sentido común pueda sugerir lo contrario, NUNCA se deben emplear jeringas o pajitas para dar de comer a una persona con disfagia.
- No realice una ingesta muy acelerada. La paciencia es una virtud esencial.
- Se pueden usar utensilios adaptados (ej. vasos con escotadura) para facilitar la alimentación.

Modificación de la Textura de los Alimentos y Líquidos
La modificación de la textura de los alimentos es una de las intervenciones más efectivas para las personas con disfagia. La comida debe tener una consistencia suave y uniforme. Las cosas muy líquidas pueden provocar accesos de tos. Para evitarlo, se puede combinar líquido con sólido formando una pasta homogénea.
Alimentos Recomendados y Métodos de Preparación
- Un gran aliado son los platos únicos muy nutritivos.
- Se procurará que los alimentos estén bien cocidos y los platos contengan la suficiente humedad para que puedan ser deglutidos sin dificultad (albóndigas con salsa espesa, canelones, lasaña, tortilla de patatas, pasteles de carne o pescado, etc.) en dietas de fácil masticación.
- Para evitar el "típico puré marrón", se pueden batir por separado los ingredientes para conservar sus sabores originales. Por ejemplo, si se hace tortilla de patata, cuajarla mejor con leche de arroz y agar agar. El arroz a la cubana puede hacerse por capas en moldes.
- Se recomienda que las comidas estén formadas por: 1 ración de alimentos proteicos (carne/pescado/huevo), 1 ración de alimentos farináceos (arroz/patata/pasta/legumbre), 1 ración de verduras, 1 ración de aceite. Al final, se puede añadir un postre como natillas, yogur, compota, etc.
Espesado de Líquidos
Debido al elevado riesgo de atragantamiento, las personas con disfagia no pueden ingerir agua u otros líquidos de forma natural, por lo que se recomienda sustituir los líquidos por bebidas espesadas. Para espesar líquidos se necesitan un vaso, cucharilla, espesante y la bebida deseada (agua, zumo, leche, infusión...).
Medidas de espesante según el líquido base y la textura deseada (para un vaso de 150 gr.):
- Si es agua, café con leche, leche o infusión:
- Textura néctar: 2 cucharadas rasas de espesante.
- Textura miel: 3 cucharadas rasas de espesante.
- Textura pudín: 4 cucharadas rasas de espesante.
- Si es zumo (piña, melocotón, naranja, batidos de sabores):
- Textura néctar: 1 cucharada rasa de espesante.
- Textura miel: 2 cucharadas rasas de espesante.
- Textura pudín: 3 cucharadas rasas de espesante.
Importante: No se debe dejar el líquido con espesante durante más de una hora en reposo. Se debe recordar espesar líquidos a la textura adecuada.

Alimentos de Riesgo (Evitar)
Un paciente que sufre disfagia no puede comer alimentos sólidos, secos, pegajosos o que desprenden líquido al masticarlos. "Mucho ojo con las sopas, la leche con galletas o las naranjas", insiste Marina Pascual. En general, se deben evitar:
- Alimentos muy calientes, ácidos o picantes (pimienta, vinagre, etc.).
- Alimentos fibrosos o con filamentos con los que se puedan atragantar (piña, carne fibrosa, ramas de apio, tallo blanco de la lechuga, acelgas, espárragos, etc.).
- Frutas jugosas que liberen jugo al masticarlas, helados, sorbetes, etc.
- Pieles de legumbres, huesos de carne, espinas de pescado, huesos, semillas, etc.
- Alimentos secos, como patatas chips, pan tostado, frutos secos, etc.
- Alimentos pastosos como los caramelos toffees, arroz seco, etc.
- Alimentos con dobles texturas: caldo con pasta, lentejas con zumo, fruta jugosa, leche con cereales sólidos, etc.
Después de las Comidas
- Inspeccione la boca para asegurarse de que no quedan residuos sólidos ni líquidos, antes de volver a introducir más alimento o de finalizar la ingesta.
- La persona debe permanecer sentada al menos una hora después de haber terminado de comer.
- En las comidas principales (desayuno, comida y cena) se recomienda ofrecer un vaso de agua gelificada.
Opciones de Tratamiento y Abordaje Multidisciplinario
El manejo de la disfagia en personas mayores a menudo requiere un enfoque multidisciplinario, que puede incluir médicos (geriatras, gastroenterólogos), logopedas (terapeutas del habla y deglución), dietistas y cuidadores.
Terapia de Deglución y Ejercicios
Si tienes disfagia orofaríngea, es posible que te remitan a un terapeuta del habla o la deglución. La terapia de deglución puede incluir ejercicios y técnicas específicas para mejorar la función de los músculos involucrados en la deglución. También podrías aprender maneras de colocar la comida en la boca o formas de posicionar el cuerpo y la cabeza para ayudarte a deglutir. El tratamiento compensatorio de la disfagia incluye maniobras de seguridad y adaptaciones posturales.
Tratamientos Médicos y Quirúrgicos
Dependiendo de la causa de la disfagia, existen otras opciones:
- Dilatación esofágica: Implica colocar un endoscopio en el esófago e inflar un globo para dilatarlo. Se usa para la acalasia, la estenosis esofágica, los trastornos de motilidad o un anillo de tejido irregular en la unión del esófago y el estómago (anillo de Schatzki).
- Cirugía: Puede ser necesaria para aliviar problemas de deglución causados por un estrechamiento o por obstrucciones en la garganta (espolones óseos, parálisis de las cuerdas vocales, divertículos faringoesofágicos, enfermedad por reflujo gastroesofágico y acalasia). El cáncer de esófago también se puede tratar con cirugía. El tipo de tratamiento quirúrgico depende de la causa:
- Miotomía laparoscópica de Heller: Consiste en cortar el músculo del extremo inferior del esófago (esfínter esofágico) en casos de acalasia para que se abra y libere la comida al estómago.
- Miotomía endoscópica por vía oral: Procedimiento para tratar la acalasia haciendo una incisión en el recubrimiento interno del esófago.
- Colocación de un estent: Un cilindro metálico o plástico para mantener abierta la parte estrecha u obstruida del esófago.
- Toxina botulínica A (bótox): Se puede inyectar en el músculo del esfínter esofágico para que se relaje y mejore la deglución en casos de acalasia. Es menos invasiva que la cirugía, pero puede requerir más inyecciones en el futuro.
- Medicamentos: La dificultad para deglutir provocada por la enfermedad por reflujo gastroesofágico (ERGE) se puede tratar con medicamentos recetados para reducir el ácido estomacal. Podrían recomendarse medicamentos corticoides para la esofagitis eosinofílica.
Alimentación por Sonda en Casos de Disfagia Grave
Si la dificultad para tragar impide comer y beber lo suficiente y el tratamiento no permite tragar de forma segura, es posible que se recomiende una sonda de alimentación. Más del 75% de los cuidadores de pacientes con alimentación enteral han reportado la carga como “pesada” o “muy pesada”, lo que subraya la importancia del apoyo al cuidador en estas situaciones.
Estilo de Vida y Remedios Caseros
Si tienes dificultad para tragar, no olvides visitar a un profesional de la salud. Mientras tanto, algunos cambios en los hábitos alimenticios pueden ser útiles:
- Intentar comer porciones más pequeñas con más frecuencia.
- Cortar los alimentos en trozos más pequeños, masticarlos bien y comer más despacio.
- Probar alimentos con diferentes texturas para ver si algunas causan más problemas. Los líquidos livianos, como el café o el jugo, son problemáticos para algunas personas y los alimentos pegajosos, como la mantequilla de maní o el dulce de leche, pueden dificultar la deglución.
- Limitar el consumo de alcohol y de cafeína.
- Si tienes acidez estomacal o enfermedad por reflujo gastroesofágico, trata de comer porciones más pequeñas y no comer justo antes de acostarte.
Preparación para la Consulta Médica
Consulta con un profesional de la salud si tienes problemas de deglución. Para optimizar la consulta, considera preparar respuestas a preguntas como:
- ¿Tengo otras enfermedades?
- ¿Hay algo que parezca empeorar los síntomas?
También puedes preguntar si hay folletos u otro material impreso que puedas llevarte. El personal de enfermería es un recurso valioso para confirmar el nivel de conciencia del paciente para la ingesta y resolver dudas.