La mandíbula es uno de los huesos clave de la boca. La tensión en la mandíbula puede ser provocada por diversas causas como el estrés, la ansiedad o la inflamación, entre otras. Esta tensión puede manifestarse de manera puntual o gradualmente, perdurando incluso durante largos periodos.
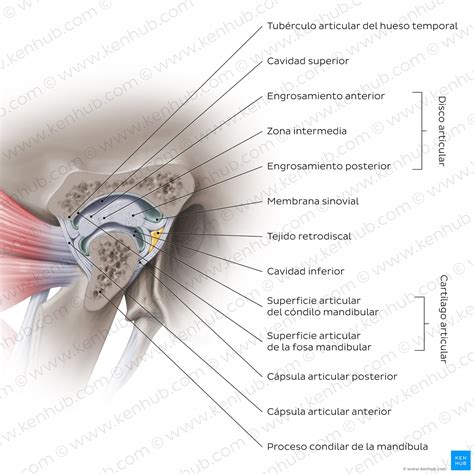
La articulación temporomandibular (ATM) une la mandíbula con el cráneo y es clave para la masticación y la salud oral. La articulación temporomandibular es aquella que está formada por el hueso temporal del cráneo y la parte superior de la mandíbula. La ATM abarca dos superficies cartilaginosas cubiertas por una cápsula articular fibrosa y una membrana sinovial (tejido que cubre la parte interna de las articulaciones móviles). Esta cápsula presenta, en su cara lateral, el ligamento temporomandibular, el cual impide que el cóndilo mandibular (protuberancia redondeada de la mandíbula) se desplace demasiado hacia atrás y hacia abajo.
En algunos casos, al igual que el resto de articulaciones del cuerpo, la ATM puede inflamarse, fracturarse y causar dolor, lo que afecta tanto a la propia articulación como a los músculos circundantes.
Causas de la Mandíbula Trabada y Trastornos Temporomandibulares
Los trastornos temporomandibulares (TTM) son un grupo de más de 30 afecciones que causan dolor y disfunción en la articulación de la mandíbula y en los músculos que controlan su movimiento. Las personas tienen dos articulaciones temporomandibulares, una a cada lado de la mandíbula, localizadas justo delante de los oídos. La abreviación "ATM" literalmente se refiere al nombre de la articulación, pero con frecuencia se utiliza para referirse a cualquier trastorno o síntoma de esta región.
La causa exacta de la disfunción temporomandibular a menudo no está clara. Para muchas personas, los síntomas parecen comenzar sin una razón aparente. Algunas investigaciones recientes sugieren que una combinación de genes, factores estresantes psicológicos y de la vida, y la forma en que alguien percibe el dolor, pueden influir en por qué comienza un trastorno temporomandibular y si será de larga duración.
Las causas específicas incluyen:
1. Tensión Muscular y Uso Excesivo
- Dolor miofascial temporomandibular: Este es el trastorno más frecuente que afecta a la región temporomandibular. Se produce dolor muscular y opresión alrededor de la mandíbula, así como una abertura limitada de la boca, dolor de cabeza y dolor en otras áreas de la cabeza y el cuello. El dolor está causado principalmente por la fatiga muscular o el uso excesivo, a veces como resultado de apretar o rechinar los dientes mientras se está despierto o dormido debido a un estrés psicológico o relacionado con el sueño. Durante el sueño, se aprietan y rechinan los dientes con mucha más fuerza que cuando se está despierto. El dolor también puede ser consecuencia de una lesión en la cabeza o el cuello, trastornos del sueño, problemas de desalineación de los dientes superiores e inferiores o incluso dolor dental. La articulación temporomandibular (ATM) puede ser normal. El síndrome de dolor miofascial temporomandibular es más frecuente en mujeres que en hombres y tiende a ocurrir en personas más jóvenes.
- Estrés y Ansiedad: El estrés y la ansiedad son causas comunes de la tensión muscular. Una persona puede apretar su mandíbula o rechinar sus dientes sin notarlo cuando se estresa, y con el tiempo, esto puede causar que los músculos se tensen. El estrés o la ansiedad también pueden hacer que una persona apriete sus puños, o causar tensión en los músculos de los hombros y cuello. Si la ansiedad o el estrés obstaculizan las actividades diarias, es recomendable hablar con un médico para encontrar el mejor tratamiento.
2. Problemas Anatómicos y Estructurales
- Asimetría interna: Se debe al desplazamiento de un disco (cartílago que sirve de amortiguador entre los huesos de la articulación), traumatismos de cóndilo, una mandíbula dislocada o una mala alineación.
- Trastorno de la articulación temporomandibular interna: En la forma más frecuente de afección articular interna de la ATM, el disco interior de la articulación está situado por delante de su posición normal. El disco se puede desplazar fuera de su sitio cuando los ligamentos que lo mantienen en su lugar se alargan o, a menudo, se estiran debido a una lesión en la articulación (esguince del ligamento). El desplazamiento del disco con reducción es más frecuente que el desplazamiento sin reducción y ocurre aproximadamente en la tercera parte de la población adulta. En la afección articular interna con reducción, el disco se sitúa por delante de su posición normal solo cuando la boca está cerrada. A medida que se abre la boca y la mandíbula se desliza hacia delante, el disco vuelve a su posición normal, emitiendo a menudo un chasquido o un "clic". Al cerrarse la boca, el disco se desliza de nuevo hacia delante. En la afección articular interna de la ATM sin reducción, el disco nunca vuelve a su posición normal, lo que limita el grado de apertura de la boca. La afección de la ATM puede causar inflamación alrededor de la articulación (capsulitis). Los trastornos internos de la ATM pueden o no ser dolorosos.
- Luxación mandibular: Constituye una emergencia dental, se caracteriza por una boca completamente abierta y un dolor que hace difícil volver a la posición de boca cerrada (dientes juntos).
- Crecimiento anormal del hueso de la mandíbula: A veces, una porción del hueso de la mandíbula llamada cóndilo mandibular puede crecer demasiado (hiperplasia) o muy poco (hipoplasia) en un lado más que en el otro. Esto hace que el hueso de la mandíbula crezca de manera desigual y esté desalineado.
- Hipermovilidad: La hipermovilidad de la mandíbula es la soltura de la mandíbula que se produce cuando los ligamentos que mantienen unida la articulación se alargan excesivamente. En la hipermovilidad, la luxación suele producirse por la forma de las articulaciones, la pérdida de tono del ligamento (laxitud) y la tensión muscular. Puede producirse al tratar de abrir demasiado la boca, o a causa un golpe en la mandíbula.
- Anquilosis: Es la pérdida de movimiento articular a causa de una fibrosis (cicatrización) o una fusión de los huesos que se insertan en la articulación o a causa de la calcificación (depósito de calcio en los tejidos) de los ligamentos que la rodean. La mayor parte de las veces, la anquilosis aparece a consecuencia de una lesión o una infección, pero puede estar presente de nacimiento o ser consecuencia de la artritis reumatoide.
3. Bruxismo
El bruxismo es el término médico para apretar o rechinar los dientes inconscientemente. Puede ocurrir al estar despierto o mientras duermes. El estrés o ansiedad crónicos pueden causar que una persona rechine accidentalmente los dientes o apriete su mandíbula. Ciertos medicamentos y trastornos del sistema nervioso también pueden causar bruxismo. Los síntomas del bruxismo pueden incluir rigidez o sensibilidad en la mandíbula y los músculos circundantes, dolor o sensibilidad en los dientes, una explosión o chasquido en la articulación temporomandibular, y dolor en ambos lados de la cabeza. En algunos casos, el bruxismo puede hacer que los dientes se fracturen.
4. Artritis
Puede aparecer artritis en la articulación temporomandibular a consecuencia de artrosis, artritis reumatoide, artritis infecciosa o un traumatismo, en particular si este causa una hemorragia dentro de la articulación. Tales lesiones son bastante frecuentes en niños que hayan sufrido un golpe directamente en el mentón o en un lado del mentón.
- Artrosis: Un tipo de artritis degenerativa del cartílago de las articulaciones, es más frecuente en personas de más de 50 años. La artrosis de la ATM puede ocurrir cuando el disco de fibrocartílago situado en el interior de la articulación se desplaza o presenta agujeros, lo que hace que el hueso de la articulación cambie de forma como parte de los cambios degenerativos.
- Artritis reumatoide: Una enfermedad en la que el cuerpo ataca a sus propias células (enfermedad autoinmunitaria) y produce inflamación, afecta frecuentemente a la articulación temporomandibular. La articulación temporomandibular por lo general se encuentra entre las últimas articulaciones afectadas por la artritis reumatoide.
- Artritis infecciosa: Está causada por una infección que se ha extendido desde una zona cercana de la cabeza o del cuello, o que ha sido transportada por el torrente sanguíneo hasta la articulación desde otra parte del organismo.
- Artritis traumática: Es la artritis causada por una lesión (por ejemplo, cuando la mandíbula se estira ampliamente durante una extracción dental difícil). La artritis traumática es rara.
- Artritis degenerativa secundaria: Es similar a la artritis traumática pero ocurre debido a una lesión antigua en la mandíbula o en presencia de un daño articular previo debido a una enfermedad reumática sistémica (por ejemplo, artritis reumatoide, artritis idiopática juvenil).
5. Infecciones
El tétanos es una infección bacteriana causada por la bacteria Clostridium tetani. C. tetani produce toxinas que causan contracciones musculares dolorosas en el cuello y la mandíbula. Dependiendo de la gravedad de la infección, puede limitar la capacidad de una persona para abrir y cerrar la boca, y tragar.
6. Otros Factores
- Lesiones físicas: Traumatismos en la mandíbula o la articulación.
- Desalineación de los dientes: Aunque las investigaciones no respaldan la creencia de que una mala mordida o los aparatos de ortodoncia causen estos trastornos de manera directa, la desalineación dental puede contribuir a la tensión.
- Masticación excesiva: La constante masticación de chicle o el consumo de alimentos duros puede generar estrés en la mandíbula.
- Factores genéticos: Algunas personas pueden tener una mayor predisposición debido a su herencia.
Síntomas de los Trastornos Temporomandibulares
Los síntomas de un trastorno temporomandibular incluyen cefalea, sensibilidad a la presión de los músculos masticatorios y chasquido, crujido o bloqueo de las articulaciones. A veces el dolor parece manifestarse en las proximidades de la articulación más que en esta. Las alteraciones funcionales de la articulación temporomandibular pueden ocasionar dolores de cabeza recurrentes que no responden al tratamiento habitual. Otros síntomas incluyen dolor o rigidez en el cuello y en los hombros, mareo, dolor u obstrucción en los oídos y perturbaciones del sueño.
Las personas con trastornos temporomandibulares suelen tener dificultades para abrir completamente la boca. Por ejemplo, la mayoría de las personas sin trastornos temporomandibulares pueden colocar las puntas de sus dedos índice, corazón y anular juntos en el espacio comprendido entre los dientes frontales superiores e inferiores en posición vertical y sin forzar la apertura de la mandíbula. Este espacio suele ser notablemente más pequeño en las personas con dichos trastornos (con excepción de la hipermovilidad).
Los síntomas de los trastornos de la ATM varían, dependiendo de la causa y gravedad de la afección, y pueden incluir:
- Dolor o sensibilidad en la mandíbula, oídos, cara o cuello.
- Dificultad para masticar o abrir la mandíbula.
- Un sonido de explosión o chasquido cuando se mueve la mandíbula.
- Dolores de cabeza.
- Rigidez de la mandíbula.
- Movimiento limitado o bloqueo de la mandíbula.
- Chasquido, tronido o chirrido doloroso en la articulación de la mandíbula al abrir o cerrar la boca.
- Zumbido en los oídos, pérdida de la audición o mareos.
- Cambio en la forma en que encajan los dientes superiores e inferiores.

Diagnóstico de Trastornos Temporomandibulares
El diagnóstico de los trastornos temporomandibulares generalmente se realiza a través de una combinación de historial clínico detallado, examen físico y, en algunos casos, pruebas de diagnóstico por imagen.
Examen Clínico
El odontólogo o médico casi siempre diagnostica una afección temporomandibular en función únicamente de la historia clínica y la exploración física. El médico o dentista revisará el historial médico de una persona y preguntará sobre los síntomas persistentes. Le hará preguntas sobre el dolor, incluida su ubicación, cuándo ocurre, qué lo mejora o empeora, y si se queda en un área o se extiende a otras partes del cuerpo. El médico o dentista también le preguntará si tiene otras afecciones dolorosas, como dolor de cabeza o de espalda. También le examinará la cabeza, el cuello, la cara y la mandíbula en busca de dolor, chasquidos o tronidos de la mandíbula, o dificultad con el movimiento.
Pruebas de Diagnóstico por Imagen
A veces, pruebas de diagnóstico por la imagen pueden ayudar a diagnosticar la inflamación y anormalidades estructurales que pueden causar rigidez en la mandíbula. Algunas de estas pruebas incluyen:
- Radiografías
- Tomografías computarizadas (TC)
- Resonancias magnéticas (RM)
En caso de artritis infecciosa, puede ser necesaria la aspiración de líquido de la articulación para su análisis.
Otras Pruebas
En algunos casos, especialmente si se sospecha de trastornos del sueño asociados, puede ser necesaria una polisomnografía (estudio del sueño).
Es importante saber que no existe una prueba estándar ampliamente aceptada para diagnosticar los trastornos temporomandibulares. Debido a que las causas y los síntomas exactos no están claros, identificar estos trastornos puede ser difícil. El médico o dentista también necesitará tener en cuenta otras afecciones, tales como infecciones, problemas relacionados con los nervios, infecciones del oído y dolores de cabeza, que pueden estar causando sus síntomas.
Tratamiento de la Mandíbula Trabada y Trastornos Temporomandibulares
El tratamiento para la mandíbula trabada y los trastornos temporomandibulares varía según la causa y la gravedad de la afección. Muchos problemas de las articulaciones y los músculos de la mandíbula son temporales y no empeoran, por lo que a menudo basta con un tratamiento simple. Los signos y los síntomas de estos trastornos desaparecen sin tratamiento en muchas personas.
Es importante saber que los ruidos (como chasquidos o tronidos) sin dolor en la articulación temporomandibular ocurren con frecuencia, se consideran normales y no necesitan tratamiento.
Antes de recibir tratamiento, debe saber que muchos problemas de las articulaciones y los músculos de la mandíbula son temporales y no empeoran. Debido a que se carece de evidencia para la mayoría de los tratamientos para los trastornos temporomandibulares, los expertos recomiendan enfáticamente mantenerse lejos de los que causan cambios permanentes en las articulaciones de la mandíbula, los dientes o la mordida, o que impliquen cirugía.
Medidas de Autocuidado y Tratamientos Conservadores
Cuando sienta molestias por primera vez en las articulaciones o los músculos de la mandíbula, su médico o dentista quizás le indique que haga lo siguiente:
- Comer alimentos blandos: Esto supone menos presión para la mandíbula, lo que da tiempo para sanar. Algunos alimentos blandos a considerar incluyen puré de manzana, tofu, batidos y jugos.
- Aplicar calor o frío: Compresas frías y calientes pueden aliviar el dolor y la inflamación.
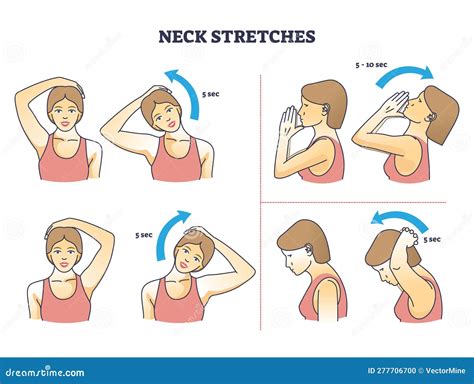
- Ejercicios de estiramiento y fortalecimiento: Estirar las articulaciones de la mandíbula puede ayudar a aumentar el rango de movimiento y reducir los síntomas.
- Estiramiento de la mandíbula relajada: Apoya la punta de la lengua detrás de los dientes superiores delanteros. Baja la mandíbula inferior para que los dientes inferiores se separen de los dientes superiores. Recuerda mantener el músculo de la mandíbula relajado.
- Ejercicios goldfish: Presiona la lengua contra el paladar. Coloca un dedo índice en la ATM y el otro en la barbilla. Baja la mandíbula inferior lo más que puedas. Cierra la boca y repite.
- Resistencia al abrir la boca: Sostén la punta del mentón con la mano derecha con el pulgar apoyado debajo de la barbilla y el índice rodeando la parte anterior del mentón. Empuja suavemente la mano derecha contra la mandíbula. Empieza lentamente al abrir la mandíbula mientras continúas empujando contra la barbilla. Sostén la posición durante unos cuantos segundos, luego cierra la boca lentamente.
- Masajes para el bruxismo: Realiza masajes circulares, lentamente, con la yema de los dedos en la zona de la sien y delante de la oreja.
- Ejercicios para no apretar los dientes: Aprieta la mandíbula con mucha fuerza durante 8-10 segundos. Tras esto, relaja los músculos y mueve la mandíbula suavemente de izquierda a derecha.
- Estiramiento de las cervicales: Dobla el cuello, llevando la oreja hacia el hombro.
- Reducir hábitos perjudiciales: Evitar acciones que le causen síntomas, tales como bostezar ampliamente, cantar, masticar chicle o morderse las uñas. Evitar alimentos duros que ponen presión en la mandíbula, como maníes, croutons y cubos de hielo.
- Técnicas de relajación y manejo del estrés: Aprender técnicas de meditación y relajación, y establecer metas específicas sobre cómo atender su afección.
Dispositivos Bucales
Los protectores bucales o de la mordida, también llamados férulas o aparatos, pueden ayudar a aliviar la presión en la mandíbula y evitar que las personas aprieten o rechinen sus dientes. Ciertos protectores bucales también pueden ayudar a reposicionar una articulación mandibular mal alineada. Deben ser recomendadas y confeccionadas por un odontólogo. La férula de descarga se trata de un dispositivo rígido de plástico, diseñado y fabricado a medida, el cual se coloca sobre una de las arcadas dentarias.
No hay mucha evidencia de que mejoren el dolor de los trastornos temporomandibulares. Si un dentista o médico le sugiere que use uno, asegúrese de que no esté diseñado para cambiar permanentemente la mordida; deje de usarlo y consulte a su dentista o médico si le causa dolor.
Fisioterapia
La fisioterapia puede desempeñar un papel fundamental en el tratamiento del bloqueo mandibular. El objetivo de la fisioterapia es mantener, mejorar o recuperar el movimiento y la función física. Hay varios tipos de fisioterapia. Un tipo es la terapia manual, en la que el fisioterapeuta usa las manos para estirar los tejidos blandos y los músculos alrededor de la articulación. Se ha demostrado que la terapia manual ayuda a mejorar la función y aliviar el dolor.
Las técnicas de fisioterapia pueden incluir:
- Ejercicios de estiramiento y fortalecimiento específicos para mejorar la movilidad de la articulación temporomandibular y relajar la musculatura bloqueada.
- Terapia manual suave miofascial en la zona afectada para relajar todos los músculos de la mandíbula y la ATM y aumentar la apertura vertical.
- Masaje terapéutico para reducir la inflamación y mejorar la movilidad.
- Terapia con calor o frío.
- Educación y asesoramiento sobre hábitos y posturas saludables.
Medicamentos
Su médico o dentista puede recomendarle medicamentos para tratar sus síntomas. Estos incluyen:
- Medicamentos de venta libre: como medicamentos antinflamatorios no esteroideos (AINE), como aspirina e ibuprofeno, utilizados para tratar el dolor.
- Medicamentos de venta con receta: como ansiolíticos (para calmar la ansiedad), antidepresivos, anticonvulsivos, relajantes musculares u opioides. Consulte con su médico o dentista qué tomar para relajar la mandíbula.
Algunos de estos medicamentos pueden provocar adicción o tener otros efectos secundarios graves. Si le recetan alguno de ellos, asegúrese de que su médico o dentista le explique cómo tomarlos y por cuánto tiempo.
Otros Tratamientos
- Inyecciones de corticosteroides: Pueden ser indicadas para tratar la inflamación.
- Toxina botulínica (Bótox): En algunos casos, la inyección de toxina botulínica tipo A consigue aliviar el dolor asociado al trastorno temporomandibular.
- Diatermia de onda corta: Implica usar ondas de energía electromagnética de alta frecuencia para tratar el dolor e inflamación.
- Acupuntura: Una técnica en la que los profesionales estimulan puntos específicos del cuerpo. Existe evidencia limitada de que ayuda con los trastornos temporomandibulares.
- Neuroestimulación eléctrica transcutánea (TENS): Un dispositivo que crea impulsos eléctricos que podrían cambiar la forma en que se percibe el dolor.
Tratamientos Quirúrgicos
La cirugía solo debe considerarse si existe destrucción de la articulación que no se puede reparar con otros procedimientos, o si hay síntomas graves (dolor o dificultad para abrir la boca) a pesar de haber intentado otros tratamientos. Los tratamientos más complejos, como la cirugía abierta, la artrocentesis, la artroscopia o los implantes para las articulaciones temporomandibulares, se reservan para casos específicos y graves.