Los antipsicóticos atípicos se han convertido en una opción farmacológica de elección para muchos médicos en el manejo de los síntomas conductuales y psiquiátricos en personas con demencia. Entre ellos, la risperidona cuenta con la mayor base de evidencia proveniente de ensayos controlados con placebo doble ciego. Ante las recientes preocupaciones de seguridad, resulta oportuno realizar un metanálisis que evalúe la eficacia y los eventos adversos asociados para orientar la práctica clínica.
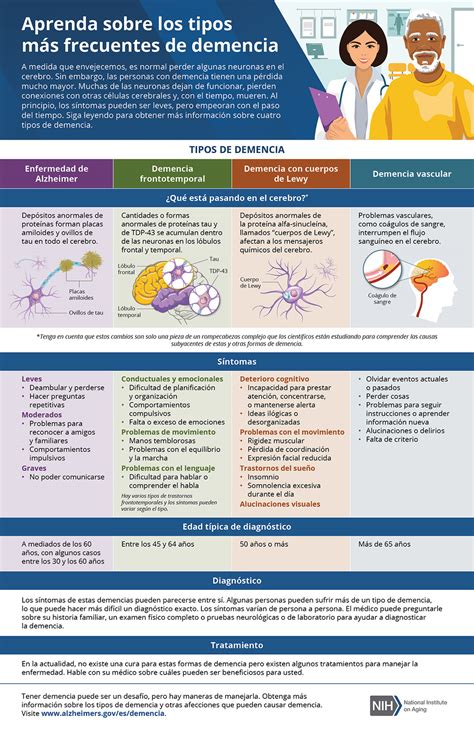
Prevalencia y Tratamiento de Síntomas Conductuales en la Demencia
La agresión, agitación o psicosis son manifestaciones que afectan a la mayoría de las personas con demencia en algún momento de la progresión de su enfermedad. En los últimos cinco años previos a la revisión de la evidencia, se llevaron a cabo diversos ensayos clínicos con antipsicóticos atípicos para tratar estos síntomas. Por ello, se consideró necesaria una revisión sistemática para evaluar la evidencia de manera equilibrada.
Los ensayos clínicos se identificaron a partir de una búsqueda exhaustiva en el Registro Especializado del Grupo Cochrane de Demencia y Trastornos Cognitivos, actualizada al 7 de diciembre de 2004, utilizando términos como olanzapina, quetiapina, risperidona, clozapina, amisulprida, sertindol, zotepina, aripiprazol y ziprasidona.
Se completaron 16 ensayos controlados con placebo que involucraban antipsicóticos atípicos. Sin embargo, solo nueve de ellos proporcionaron datos suficientes para ser incluidos en un metanálisis, y únicamente cinco fueron publicados íntegramente en revistas revisadas por pares. No se identificaron ensayos de amisulprida, sertindol o zotepina que cumplieran los criterios de inclusión.
Evidencia sobre la Eficacia y los Eventos Adversos de Antipsicóticos Atípicos
La evidencia disponible sugiere que la risperidona y la olanzapina son útiles para reducir la agresividad, y la risperidona, además, reduce la psicosis. No obstante, ambos fármacos se asocian con eventos cerebrovasculares adversos graves y síntomas extrapiramidales.
A pesar de su eficacia moderada, el aumento significativo de los eventos adversos confirma que ni la risperidona ni la olanzapina deberían utilizarse de forma sistemática en pacientes con demencia que presenten agresividad o psicosis. Su uso solo se justificaría en casos de angustia severa o cuando exista un riesgo de daño físico para las personas que conviven o trabajan con el paciente.
Un metanálisis de 17 ensayos controlados con placebo, realizado por la Administración de Drogas y Alimentos (FDA) para evaluar el tratamiento de los síntomas conductuales en personas con demencia mediante neurolépticos atípicos, sugirió un aumento significativo de la mortalidad (OR 1,7). La traducción y edición de las revisiones Cochrane fueron realizadas bajo la responsabilidad del Centro Cochrane Iberoamericano.
Desde 2005, se ha publicado un ensayo controlado con placebo adicional, dos nuevos metanálisis y varios estudios de cohortes con diferentes diseños y tamaños muestrales. Uno de los metanálisis evidenció un exceso de mortalidad en pacientes que recibían neurolépticos atípicos en comparación con aquellos que no los recibían.
Consideraciones Generales sobre el Uso de Neurolépticos en Pacientes Ancianos con Demencia
En la práctica clínica, se observa que todos los neurolépticos presentan un balance beneficio-riesgo negativo para los pacientes ancianos con demencia. Por lo tanto, se recomienda evitar su uso en esta población siempre que sea posible.
Los neurolépticos se emplean comúnmente para tratar pacientes ancianos con trastornos de conducta asociados a la demencia, como agresión y agitación. Sin embargo, en este contexto, su efectividad es limitada y se asocian a múltiples efectos adversos, que incluyen:
- Sedación
- Trastornos extrapiramidales
- Daño muscular
- Hipotensión arterial
- Alteración de la termorregulación
- Convulsiones
- Síntomas anticolinérgicos
- Prolongación del intervalo QT
- Graves trastornos del ritmo ventricular
En 2005, la FDA emitió una alerta sobre el uso de los denominados neurolépticos atípicos (olanzapina, risperidona, quetiapina y aripiprazol) en pacientes ancianos con demencia.
Estudios sobre la Mortalidad y el Uso de Neurolépticos
Un ensayo clínico aleatorizado y controlado con placebo, titulado "La retirada de los neurolépticos reduce la mortalidad", reclutó a 165 pacientes ancianos con enfermedad de Alzheimer (edad promedio de 85 años) que habían sido tratados con neurolépticos durante al menos tres meses. Antes de la aleatorización, la mayoría de los pacientes habían recibido risperidona (61%) o haloperidol, un neuroléptico convencional (26%). La tasa de supervivencia a los 12 meses fue del 70,3% en el grupo con neurolépticos frente al 76,6% en el grupo placebo. A los 24 meses, las cifras fueron del 46% vs. 71%; a los 36 meses, del 30% vs. 59%; y a los 42 meses, del 26% vs. 53%.
Otro metanálisis, distinto al de la FDA, examinó 15 ensayos controlados con placebo de antipsicóticos atípicos en ancianos con demencia. Los ensayos se identificaron a través de bases de datos como Medline, el registro de ensayos clínicos de la Red Cochrane, presentaciones en conferencias y datos de compañías farmacéuticas. La mayoría de los estudios tuvieron una duración de 10 a 12 semanas, con una edad promedio de los pacientes entre 76,6 y 84 años. Se comparó la mortalidad entre 1.009 pacientes en el grupo de risperidona y 712 pacientes en el grupo placebo.
Desde 2005, se han publicado 10 estudios de cohortes. La mayoría de estos estudios se diseñaron para comparar las tasas de mortalidad asociadas con neurolépticos atípicos y convencionales, en ocasiones en comparación con sujetos que no recibían neurolépticos. Si bien los estudios observacionales están sujetos a sesgos debido a diferencias en la comorbilidad entre grupos, los autores intentaron minimizar estos sesgos mediante ajustes estadísticos, aunque los datos no siempre se comunicaron de manera completa.
Un análisis retrospectivo de datos del Departamento de Asuntos de Veteranos entre 2001 y 2005 creó una cohorte de 10.615 pacientes mayores de 65 años que iniciaron tratamiento psicotrópico tras un diagnóstico de demencia. Se comparó la tasa de mortalidad a los 12 meses entre pacientes prescritos con neurolépticos y aquellos cuyo tratamiento psicotrópico no los incluía. Se estudiaron 27.259 parejas de pacientes. La tasa de mortalidad a los 30 días tras la primera prescripción de neuroléptico fue significativamente mayor en pacientes que tomaban neurolépticos atípicos en comparación con otros pacientes, tanto en centros de cuidados a largo plazo (OR 1,31; 95% IC 1,02-1,70) como en pacientes externos (OR: 1,55; 95% IC 1,15-2,07).
Se observó un incremento significativo de la mortalidad a 30 días también en pacientes tratados con antipsicóticos convencionales en comparación con aquellos tratados con neurolépticos atípicos (OR 1,55; 95% IC 1,19-2,02 en instituciones de cuidados a largo plazo, y OR 1,26; 95% IC 1,04-1,53 en pacientes externos).
Otro estudio de cohortes, basado en bases de datos médicas de Columbia Británica, incluyó a 4.334 pacientes con demencia mayores de 65 años a quienes se les prescribió un antipsicótico por primera vez entre 1996 y 2004. De estos, 1.247 recibieron un neuroléptico convencional y 3.087 un neuroléptico atípico. Estos estudios demuestran que ambos tipos de neurolépticos, convencionales y atípicos, incrementan el riesgo de muerte en pacientes ancianos con demencia. Adicionalmente, un ensayo controlado con placebo ha mostrado que la retirada de neurolépticos, tanto convencionales como atípicos, reduce la mortalidad.
Información Detallada sobre la Olanzapina
Composición y Presentación
Cada comprimido recubierto de 5 mg contiene 5 mg de Olanzapina. Cada comprimido recubierto de 10 mg contiene 10 mg de Olanzapina.
Indicaciones Terapéuticas
Tratamiento agudo y de mantenimiento de la esquizofrenia y otras psicosis, en las que predominan los síntomas positivos (ilusiones, alucinaciones, trastornos del pensamiento, hostilidad y desconfianza) y/o síntomas negativos (disminución afectiva, aislamiento emocional y social, pobreza del lenguaje). La olanzapina también mejora los síntomas afectivos secundarios frecuentemente asociados con la esquizofrenia y otras alteraciones relacionadas con un tratamiento continuo.
Propiedades Farmacodinámicas
La olanzapina es un antipsicótico con un perfil farmacológico amplio sobre diversos receptores. En estudios preclínicos, mostró afinidad por receptores serotoninérgicos (5HT2A/2C, 5HT3, 5HT6), dopaminérgicos (D2-D5), colinérgicos (m1-m5), alfa-1-adrenérgicos y histamínicos (H1). Los estudios de comportamiento en animales confirmaron el antagonismo de los sistemas 5HT, dopaminérgico y colinérgico. Los principales efectos clínicos de la olanzapina se relacionan con el bloqueo de los receptores D2 de la dopamina, lo que reduce los síntomas positivos de la psicosis y estabiliza los síntomas afectivos. El bloqueo de los receptores 5HT2A puede aumentar la liberación de dopamina en ciertas regiones cerebrales, reduciendo así los efectos secundarios motores y potencialmente mejorando los síntomas cognitivos y afectivos. Las acciones antagonistas en los receptores 5HT2C podrían contribuir a la eficacia en los síntomas cognitivos y afectivos de algunos pacientes.
Propiedades Farmacocinéticas
La olanzapina se absorbe bien tras la administración oral, alcanzando concentraciones plasmáticas máximas entre 5 y 8 horas. La absorción no se ve afectada por la presencia de alimentos. La olanzapina se metaboliza en el hígado por conjugación y oxidación. El principal metabolito circulante es el 10-N-glucurónido, que no atraviesa la barrera hematoencefálica. Los citocromos P450-CYP1A2 y P450-CYP2D6 producen los metabolitos N-desmetil y 2-hidroximetil, los cuales presentan una actividad farmacológica significativamente menor que la olanzapina en estudios animales.
En pacientes sanos de edad avanzada (≥65 años) en comparación con adultos jóvenes, la vida media de eliminación promedio de la olanzapina es prolongada (51,8 vs. 33,8 horas) y el aclaramiento es reducido (17,5 vs. 18,2 l/hora). La variabilidad farmacocinética en personas de edad avanzada es comparable a la observada en pacientes jóvenes. El aclaramiento plasmático de olanzapina es menor en pacientes de edad avanzada que en jóvenes, en mujeres que en hombres, y en no fumadores que en fumadores. Sin embargo, el impacto de la edad, el sexo y el tabaquismo sobre el aclaramiento y la vida media de la olanzapina es bajo en relación con la variabilidad interindividual global.
No se observaron diferencias significativas en la vida media de eliminación o en el aclaramiento plasmático de la olanzapina en pacientes con insuficiencia renal grave en comparación con pacientes con función renal normal. Aproximadamente el 57% de la olanzapina se excreta en la orina, principalmente como metabolitos. Los pacientes con disfunción hepática moderada y fumadores presentan un aclaramiento reducido en comparación con sujetos no fumadores y con función hepática normal.
Posología
Esquizofrenia y Trastornos Relacionados:
La dosis inicial recomendada es de 10 mg/día, administrada en una sola toma diaria, independientemente de las comidas. La dosis diaria puede ajustarse posteriormente según el estado clínico individual, en un rango de 5 mg a 20 mg por día. Se recomienda que el aumento de la dosis por encima de los 10 mg/día se efectúe solo tras una evaluación clínica adecuada. La utilización por períodos prolongados debe ser evaluada periódicamente.
Manía Aguda Asociada con Trastorno Bipolar:
La dosis inicial recomendada es de 10 a 15 mg administrados una vez al día como monoterapia, o de 10 mg una vez al día en terapia combinada con litio o valproato. La dosis diaria puede ajustarse posteriormente en un rango de 5 mg a 20 mg por día. Los ajustes de dosis, si están indicados, generalmente deben realizarse a intervalos de 5 mg, solo después de una adecuada evaluación clínica y no antes de 24 horas.
Prevención de Recurrencia en Pacientes con Desorden Bipolar Tipo I:
La dosis diaria puede ajustarse posteriormente en un rango de 5 mg a 20 mg por día, según el estado clínico individual.
Consideraciones Generales de Dosificación en Poblaciones Especiales:
- En pacientes geriátricos, puede considerarse una dosis inicial menor de 5 mg/día si los factores clínicos lo justifican.
- Puede considerarse una dosis inicial menor de 5 mg/día en pacientes con insuficiencia renal grave o insuficiencia hepática moderada.
- En pacientes que presenten una combinación de factores (sexo femenino, paciente geriátrico, no fumador) que puedan retardar el metabolismo de la olanzapina, puede considerarse una dosis inicial más baja.
Efectos Colaterales y Advertencias
Las reacciones adversas notificadas con mayor frecuencia (observadas en ≥1% de los pacientes) en ensayos clínicos con olanzapina incluyeron somnolencia, aumento de peso, eosinofilia, aumento de los niveles de prolactina, colesterol, glucosa y triglicéridos, glucosuria, aumento del apetito, mareos, acatisia, parkinsonismo, leucopenia, neutropenia, discinesia, hipotensión ortostática, efectos anticolinérgicos, y aumentos asintomáticos y transitorios de las aminotransferasas hepáticas.
Reacciones Adversas Graves y Frecuencia No Conocida:
- Convulsiones: Especialmente si existen antecedentes de convulsiones o factores de riesgo.
- Síndrome Neuroléptico Maligno (SNM): Trastorno potencialmente mortal caracterizado por hipertermia, rigidez muscular, alteraciones de la conciencia e inestabilidad autonómica.
- Hiperglucemia y Diabetes Mellitus: Aparición o exacerbación de diabetes, ocasionalmente asociada a cetoacidosis o coma, con algún desenlace mortal.
- Eventos Cerebrovasculares Adversos Graves: Aumento del riesgo en pacientes de edad avanzada con demencia.
- Trastornos Cardíacos: Bradicardia, prolongación del intervalo QTc, taquicardia/fibrilación ventricular, muerte súbita.
- Tromboembolismo: Incluyendo tromboembolia pulmonar y trombosis venosa profunda.
- Hepatotoxicidad: Hepatitis, incluyendo daño hepatocelular, colestásico o mixto.
- Rabdomiólisis.
- Reacción a fármaco con eosinofilia y síntomas sistémicos (DRESS).
Advertencias Específicas para Pacientes con Demencia:
- La olanzapina no está recomendada para el tratamiento de la psicosis y/o trastornos del comportamiento asociados a demencia debido a un aumento de la mortalidad y del riesgo de accidente cerebrovascular.
- En ensayos clínicos controlados con placebo en pacientes de edad avanzada con demencia, se duplicó la incidencia de muerte en pacientes tratados con olanzapina en comparación con placebo (3,5% vs. 1,5%).
- Las reacciones adversas muy frecuentes en este grupo de pacientes incluyeron trastornos de la marcha y caídas. Se observaron con frecuencia neumonía, aumento de la temperatura corporal, letargo, eritema y alucinaciones visuales.
Advertencias Específicas para la Enfermedad de Parkinson:
- No se recomienda el uso de olanzapina para el tratamiento de la psicosis inducida por agonistas dopaminérgicos en pacientes con enfermedad de Parkinson. Se ha observado un empeoramiento de la sintomatología parkinsoniana y alucinaciones.
Otras Advertencias Importantes:
- Hiperglucemia y Diabetes: Se aconseja un seguimiento clínico apropiado, incluyendo mediciones de glucemia basal, a las 12 semanas de iniciar el tratamiento y posteriormente de forma anual. Los pacientes con diabetes o factores de riesgo deben ser controlados rigurosamente.
- Reacciones de Fotosensibilidad: La olanzapina puede causar sensibilidad a la luz solar.
- Interacciones Medicamentosas: Debe informar a su médico o farmacéutico sobre todos los medicamentos que está tomando, incluyendo productos de venta libre y suplementos herbales. Algunos medicamentos pueden interactuar con la olanzapina, requiriendo ajustes de dosis o monitorización adicional.
- Alcohol: El alcohol puede potenciar la somnolencia inducida por la olanzapina.
- Embarazo y Lactancia: No hay estudios adecuados y bien controlados en mujeres embarazadas. La olanzapina se excreta en la leche materna.
- Conducción y Manejo de Maquinaria: La olanzapina puede causar somnolencia, afectando la capacidad de reacción.
- Fenilcetonuria (PKU): Las tabletas masticables contienen aspartamo, que forma fenilalanina.
Información Adicional para el Paciente
Tome la olanzapina exactamente como se lo indicó su médico. No tome una cantidad mayor ni menor ni con más frecuencia de la prescrita. Si olvida una dosis, tómela tan pronto como lo recuerde, a menos que se acerque la hora de la siguiente dosis; en ese caso, omita la dosis olvidada y continúe con su horario habitual. No duplique la dosis.
La olanzapina puede tardar varias semanas o más en mostrar su beneficio completo. Continúe tomándola incluso si se siente bien, y no la suspenda sin consultar a su médico.
Informe a su médico si tiene alguna alergia o alguna de las siguientes condiciones médicas:
- Derrame cerebral o mini derrame cerebral
- Enfermedad cardíaca o ataque cardíaco
- Latidos cardíacos irregulares
- Insuficiencia cardíaca
- Problemas urinarios
- Convulsiones
- Cáncer de mama
- Dificultad para tragar
- Problemas de equilibrio
- Presión arterial alta o baja
- Niveles altos de grasas en la sangre (colesterol y triglicéridos)
- Bajo número de glóbulos blancos
- Enfermedad de la próstata o hepática
- Íleo paralítico
- Glaucoma
- Nivel alto de azúcar en sangre o diabetes (o antecedentes familiares de diabetes)
Informe a su médico si usa productos de tabaco, ya que fumar puede reducir la eficacia del medicamento.
Si se va a someter a una cirugía, informe a su médico o dentista que está tomando olanzapina.
Efectos secundarios comunes que pueden ocurrir incluyen:
- Somnolencia
- Aumento de peso
- Boca seca
- Estreñimiento
- Dolor en brazos, piernas, espalda o articulaciones
- Aumento del apetito
Efectos secundarios graves que requieren atención médica inmediata:
- Convulsiones
- Cambios en la visión
- Hinchazón de brazos, manos, pies, tobillos o pantorrillas
- Movimientos inusuales y descontrolados de la cara o el cuerpo
- Problemas de coordinación o aumento de las caídas
- Síntomas de infección (dolor de garganta, fiebre, escalofríos)
- Síntomas del Síndrome Neuroléptico Maligno (fiebre alta, rigidez muscular, confusión, sudoración, pulso o presión arterial irregulares)
- Reacciones alérgicas graves (sarpullido con fiebre, ganglios inflamados, hinchazón en la cara, urticaria, dificultad para respirar o tragar)
- Síntomas de hiperglucemia (sed excesiva, necesidad de orinar frecuentemente, hambre excesiva, debilidad, aliento con olor a fruta, confusión, náuseas y vómitos)
- Latidos cardíacos acelerados o lentos, mareos, aturdimiento y desmayos al levantarse rápidamente
- Dificultad del cuerpo para enfriarse en ambientes calurosos
Almacenamiento: Guarde la olanzapina a temperatura ambiente y lejos del calor excesivo y la humedad. Mantenga los comprimidos bucodispersables en su empaque sellado y úselos inmediatamente después de abrirlos.
Eliminación: Deseche los medicamentos no utilizados de forma segura, preferiblemente a través de programas de devolución de medicamentos.