La fractura de cadera, definida como la discontinuidad del hueso a nivel de la articulación de la cadera por un traumatismo, representa una de las patologías más significativas y demandantes en la población de la tercera edad. Puede afectar directamente el hueso del fémur, ya sea a nivel de la cabeza, del cuello o de los trocánteres mayor o menor. Su incidencia aumenta progresivamente con la edad, convirtiéndose en un verdadero problema mundial no solo por su alta prevalencia, sino también por las graves consecuencias que conlleva.
Las personas mayores con fractura de cadera tienen un aumento del riesgo de mortalidad de 5 a 8 veces por todas las causas, y un riesgo considerablemente mayor de institucionalización debido a la pérdida funcional. Solo aproximadamente el 50% de los pacientes que sobreviven recuperan la actividad de la vida diaria previa a la fractura. Esta situación ha transformado la fractura de cadera en un desafío importante para la asistencia y gestión hospitalaria, requiriendo un enfoque integral.
Anatomía de la Cadera y Tipos de Fracturas
La articulación de la cadera está formada por el extremo superior redondeado (cabeza) del fémur y parte del hueso de la pelvis. La cabeza esférica del fémur se ajusta dentro de una cavidad en forma de copa del hueso de la pelvis, formando una articulación enartrosis (articulación en esfera y cavidad). Por debajo de la cabeza, el fémur se estrecha, formando el cuello del fémur. Por debajo del cuello existe una zona más amplia que contiene dos grandes protuberancias, denominadas trocánteres, donde se insertan los fuertes músculos de las piernas y la región glútea.
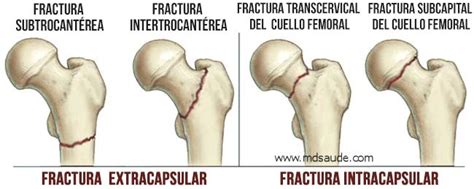
La mayoría de las fracturas de cadera se producen justo por debajo de la cabeza del fémur. Se distinguen varios tipos principales, cada uno con características y requerimientos quirúrgicos diferentes:
- Fracturas del cuello femoral (subcapitales): Se producen en el cuello del fémur, justo por debajo de la cabeza femoral. Son particularmente problemáticas, ya que pueden interrumpir la irrigación sanguínea hacia la cabeza del hueso, lo que puede llevar a la falta de consolidación (pseudoartrosis) o a la destrucción y muerte del tejido óseo (osteonecrosis), y al desarrollo de artritis grave y dolorosa.
- Fracturas pertrocantéreas (también llamadas intertrocantéreas): Pasan por las protuberancias óseas situadas justo por debajo del cuello del fémur, entre el trocánter mayor y el trocánter menor. Este tipo de fractura rara vez interrumpe el suministro de sangre a la cabeza del fémur, pero puede presentar mayor sangrado al tratarse de una zona muy vascularizada. Son comúnmente consecuencia de una caída o un golpe directo.
- Fracturas subtrocantéreas: Ocurren debajo de las grandes protuberancias óseas, en la región subtrocantérea del fémur.
Factores de Riesgo en Adultos Mayores
La alta incidencia de fracturas de cadera en personas mayores se debe a una suma de factores típicos del envejecimiento que los condicionan a un mayor riesgo. Es bien sabido que en las personas mayores el riesgo de lesionarse es aún mayor que en personas jóvenes debido al desgaste que suelen presentar las estructuras musculoesesqueléticas.
Los principales factores de riesgo incluyen:
- Osteoporosis: La causa más frecuente en personas de más de 65 años es la aparición de una enfermedad osteoporótica. Esta enfermedad esquelética provoca una disminución de la densidad de masa ósea, debilitando los huesos. Es más prevalente en mujeres a partir de los 50 años.
- Riesgo de caídas aumentado: La mayoría de las fracturas de cadera son el resultado de caídas. Los adultos mayores son más propensos a sufrirlas debido a la pérdida de reflejos protectores de equilibrio, alteración de la visibilidad, pérdida de capacidad auditiva, atrofia muscular y disminución de la movilidad y agilidad asociada a la edad.
- Polifarmacia: El exceso de consumo de medicamentos puede aumentar el riesgo de caídas o debilitar los huesos.
- Otras enfermedades crónicas: Afecciones comunes en la tercera edad, como trastornos endocrinos (por ejemplo, hipertiroidismo), hipoglucemia o hipotensión, pueden provocar que los huesos se vuelvan más frágiles o aumentar el riesgo de caídas.
- Sedentarismo y desnutrición: La falta de actividad física y una dieta inadecuada contribuyen a la pérdida de masa ósea y muscular, así como a la fragilidad general.
La Fragilidad como Factor Determinante
Los adultos mayores con fractura de cadera pueden considerarse un paradigma de la fragilidad, un síndrome con múltiples funciones fisiológicas reducidas que aumenta la vulnerabilidad de un individuo a desarrollar mayor dependencia, institucionalización y muerte. Existen dos modelos principales para medir la fragilidad:
- Modelo fenotípico: Propuesto por Fried y colaboradores, identifica la fragilidad a través de síntomas como la pérdida de peso no intencionada, debilidad (medida por fuerza de prensión), baja energía, lentitud y baja actividad física.
- Índice de fragilidad: Consiste en contar el número de déficits acumulados a lo largo del tiempo en una lista de problemas que incluyen enfermedades, discapacidades físicas y cognitivas, factores de riesgo psicosocial y síndromes geriátricos.
Aproximadamente entre un 30% y un 50% de los pacientes con fractura de cadera se clasifican como frágiles con alto riesgo de resultados negativos, mientras que un 25% son considerados no frágiles (robustos) y el resto se encuentra en una condición intermedia (pre-frágil). La densidad mineral ósea es significativamente menor en los pacientes frágiles, y tienen una masa corporal magra más baja, lo que propicia un mayor riesgo de fractura principalmente por el aumento del riesgo de caídas.
Síntomas y Diagnóstico
Los síntomas característicos de la fractura de cadera en personas mayores suelen ser muy dolorosos y generalmente provocan dolor en la ingle, aunque a veces el dolor puede parecer originarse en la rodilla (dolor referido) debido a que ambas articulaciones comparten las mismas vías nerviosas.
Síntomas Característicos:
- Dolor de moderada a alta intensidad en la región pélvica o muslo.
- Inflamación o cambio de coloración (hematoma violáceo) en la piel del segmento.
- Dificultad o incapacidad para soportar el peso del cuerpo, permanecer de pie o caminar.
- Alteración de la marcha o deformidad en la extremidad inferior a causa de la fractura; la pierna afectada puede parecer más corta y estar rotada hacia afuera.
- Si los fragmentos óseos han quedado impactados y la fractura es pequeña, el paciente puede caminar y a veces solo tener un dolor leve, y la pierna puede parecer normal.
- En caso de sangrado abundante, el paciente puede sentirse mareado o débil.
Diagnóstico:
Los médicos sospechan una fractura de cadera basándose en la descripción del accidente, los síntomas y los resultados de la exploración física. El diagnóstico se confirma mediante un estudio imagenológico:
- Radiografías: Son la herramienta principal para confirmar la fractura de cadera.
- Resonancia Magnética Nuclear (RMN) o Tomografía Computarizada (TC): Se utilizan en casos donde las radiografías parecen normales pero la sospecha de fractura persiste, especialmente para detectar fracturas pequeñas o fracturas por impacto. La RMN es generalmente más precisa para este fin.
Tratamiento de la Fractura de Cadera
El tratamiento para la fractura de cadera en el adulto mayor es predominantemente quirúrgico y debe realizarse de forma óptima durante las 48 horas posteriores a la fractura. La cirugía reduce el tiempo de permanencia en cama, disminuye el riesgo de problemas graves relacionados con el reposo prolongado y permite una movilización temprana. Solo en casos muy leves, el tratamiento puede consistir en inmovilizar la zona por un mes para la consolidación ósea, seguido de terapia física.
Opciones Quirúrgicas:
La elección del procedimiento quirúrgico depende del tipo de fractura, la afectación de la vascularización, el grado de osteoporosis del paciente, la edad y su estado de salud general.
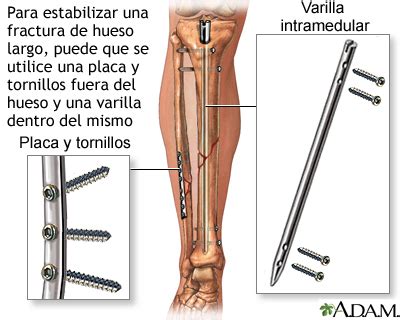
- Reparación de la Fractura (Reducción Abierta con Fijación Interna - ORIF):
Se utiliza cuando la fractura no es demasiado grave y busca la consolidación del hueso. La reparación de cadera permite al paciente conservar su propia articulación. Los dispositivos utilizados incluyen:
- Fracturas del cuello femoral (subcapitales): Se pueden colocar tornillos metálicos que proporcionen apoyo a la cabeza femoral.
- Fracturas pertrocantéreas: Se puede utilizar un tornillo de compresión deslizante y una placa lateral, o sistemas de tornillos intramedulares. Estos suelen ser lo suficientemente fuertes para permitir al paciente ponerse de pie y cargar peso poco después de la intervención.
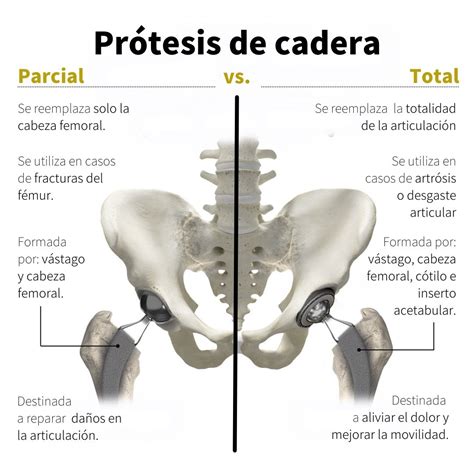
- Reemplazo de la Articulación (Artroplastia):
Parte o la totalidad de la articulación de la cadera puede ser reemplazada, especialmente cuando la fractura es grave, el hueso es muy débil o el suministro de sangre a la cabeza del fémur se ha interrumpido (como ocurre con frecuencia en las fracturas del cuello femoral). Se extirpan los fragmentos óseos antes del reemplazo.
- Sustitución parcial de cadera (hemiartroplastia): Se reemplaza solo la cabeza del fémur con una pieza de metal en forma de bola (prótesis) que encaja en la cavidad articular de la pelvis. Es común en personas mayores con baja actividad física.
- Sustitución total de cadera (artroplastia total de cadera): Se reemplazan tanto la cabeza femoral como la superficie de la cavidad donde encaja (acetábulo). Aunque conlleva mayores riesgos que la sustitución parcial, ofrece una mejor funcionalidad y se utiliza cada vez más en personas mayores activas.
Después de la mayoría de las operaciones de sustitución de cadera, el paciente suele comenzar a caminar con ayuda (muletas o andador) uno o dos días después de la cirugía. Las prótesis articulares no duran para siempre, y en personas activas o con peso elevado, podría ser necesaria otra intervención en 10 o 20 años.
Cuidados Perioperatorios
El manejo de la fractura de cadera en ancianos requiere una atención integral y coordinada, especialmente en el período perioperatorio (antes, durante y después de la cirugía).
Recomendaciones Preoperatorias:
- Evaluación especializada: El paciente será evaluado por especialistas en anestesia y geriatría, quienes podrían solicitar exámenes adicionales para completar el estudio.
- Revisión de medicamentos: Es crucial informar sobre todos los medicamentos y dosis de uso habitual.
- Ayuno: Se indica un ayuno previo de 8 horas.
- Consentimiento: Firma de consentimiento informado para la cirugía y la anestesia.
- Marcado quirúrgico: El cirujano marcará la piel del lado de la cadera a operar.
La evaluación preoperatoria del paciente, con el fin de detectar la fragilidad, es recomendada por el American College of Surgeons y la American Geriatrics Society, lo que permite construir planes de tratamiento preventivo. Un número importante de pacientes se presentan con alguna descompensación clínica o de laboratorio al ingreso, pero la mayoría se corrige fácilmente. La mortalidad aumenta al diferir la cirugía por más de 72 horas, no por la fractura en sí, sino por complicaciones respiratorias, cardiovasculares, sepsis, insuficiencia renal, etc.
Cuidados Postoperatorios Inmediatos:
Después de la cirugía, el paciente ingresa al Servicio de Recuperación para su monitorización y evaluación continua.
- Manejo del dolor: Se utiliza analgesia continua para favorecer la rehabilitación oportuna y precoz, complementada con analgesia de rescate si es necesario.
- Atención integral geriátrica: El equipo de geriatría vigila la recuperación de la salud en forma integral, incluyendo el ritmo de sueño, alimentación, fármacos habituales y salud ósea.
- Cuidados de enfermería: Realizan una evaluación constante del estado de salud, manteniendo una comunicación activa para detectar cualquier emergencia.
Rehabilitación y Movilización Precoz
La rehabilitación se inicia lo antes posible, según la condición de salud del paciente y previa indicación médica. Resulta imprescindible para devolver el mayor nivel de independencia posible al paciente y evitar complicaciones. Los ejercicios comienzan desde el primer día postoperatorio y se acompañan de indicaciones para realizarlos en casa.
- Movilización temprana: Si la evolución es favorable, se aconseja la sedestación (posición sentada) a las 24 horas, y la bipedestación (ponerse de pie) con ayuda, normalmente de un caminador o andador, a las 48 horas. La deambulación puede iniciarse entre 48-72 horas tras la cirugía, si el cirujano lo permite.
- Objetivos: Potenciar el tono muscular de la extremidad operada para evitar la atrofia muscular y la rigidez articular. La actividad física en el adulto mayor ayuda a mejorar la estabilidad articular que entrega la musculatura del segmento.
El proceso inicial de rehabilitación dependerá de la edad del paciente, su movilidad y el tipo de cirugía a la que ha sido sometido. A pesar de que estas lesiones pueden dejar alguna secuela, los tratamientos buscan que el paciente tenga una funcionalidad adecuada para retomar sus actividades cotidianas.
Fractura de cadera: causas, síntomas y tratamiento
Complicaciones Potenciales
La fractura de cadera y su tratamiento conllevan riesgos de diversas complicaciones, especialmente en pacientes mayores y frágiles.
Complicaciones Generales (asociadas al reposo en cama):
- Úlceras por presión.
- Coágulos de sangre (trombosis venosa profunda), que pueden ocasionar una embolia pulmonar. Se administran medicamentos anticoagulantes para prevenirlos.
- Confusión mental (delirium), frecuente en un tercio o más de los pacientes.
- Neumonía y reagudización de enfermedades pulmonares crónicas, más frecuentes en pacientes con demencia avanzada.
- Infecciones del tracto urinario, que ocurren en aproximadamente un cuarto de los pacientes.
- Pérdida de tejido muscular y disminución de la capacidad física general (pérdida de condición física).
Complicaciones Quirúrgicas Específicas:
- Infecciones: En el lugar de la incisión y en los tejidos más profundos cercanos a la nueva cadera.
- Fracturas durante la cirugía: Partes sanas de la articulación de la cadera podrían fracturarse.
- Dislocación de la prótesis: Ciertas posiciones pueden causar que la esfera de la nueva articulación se salga de la cavidad, especialmente en los primeros meses. Requiere reducción y, a veces, un aparato ortopédico.
- Diferencia en la longitud de las piernas: Una nueva cadera puede provocar que una pierna sea más larga o corta que la otra, lo que puede causar contracturas musculares.
- Aflojamiento del implante: Con el tiempo, la nueva articulación podría no fijarse de forma sólida al hueso o aflojarse, provocando dolor.
- Lesión nerviosa: En raras ocasiones, los nervios en el área donde se coloca el implante pueden lesionarse.
- Pseudoartrosis y osteonecrosis: Específicas de las fracturas del cuello femoral si se interrumpe el riego vascular, llevando a la no unión de la fractura o a la muerte del hueso.
Modelo de Atención Orto-Geriátrica
Para abordar la complejidad de la fractura de cadera en personas mayores, el modelo de atención de ortogeriatría se ha establecido como un enfoque multidimensional. Este modelo, desarrollado por geriatras y traumatólogos con la asistencia de un equipo multidisciplinario (incluyendo terapeutas ocupacionales, kinesiólogos, nutricionistas, farmacéuticos clínicos y enfermeras), incluye una evaluación integral perioperatoria.
El objetivo principal es mejorar el retorno a la función previa y la disminución de la mortalidad, con un costo reducido o un aumento de utilidad expresada en calidad de vida. La ortogeriatría se centra en la función premórbida del paciente, la cognición y las comorbilidades, permitiendo crear un plan individualizado para ser monitorizado y asegurar su cumplimiento, especialmente durante los primeros dos años después de la fractura. Este esquema de trabajo ha demostrado ser la atención más rentable para los pacientes.
Prevención y Cuidado Post-Alta
Las intervenciones para prevenir nuevos resultados negativos, incluyendo una segunda fractura, se transforman en el objetivo principal. Apostar por una vida saludable es la mejor opción para aumentar la masa ósea y reducir factores de riesgo.
Estrategias de Prevención:
- Dieta saludable: Consumir alimentos ricos en vitamina D y calcio.
- Ejercicio físico regular: Ayuda a mejorar la fuerza muscular, el equilibrio y la densidad ósea.
- Evitar hábitos nocivos: Reducir o eliminar el tabaco y el consumo excesivo de alcohol.
- Prevención de accidentes en casa:
- Quitar alfombras, muebles u objetos que dificulten el desplazamiento.
- Instalar barandas o soportes en el baño y usar alza retrete.
- Mantener mascotas fuera de las áreas de tránsito para evitar tropiezos.
- Revisiones oftalmológicas regulares: Mejorar la visibilidad reduce el riesgo de caídas.
- Uso de ayudas técnicas: Incorporarse lentamente y usar bastón o andador (burrito) para la movilización.
Recomendaciones para el Alta Hospitalaria y Seguimiento:
Habitualmente, el alta se programa desde el tercer día postoperado, con ciertas condiciones:
- Contar con un cuidador que asista al paciente día y noche durante las primeras 2 a 4 semanas.
- Mantener el tratamiento de prevención de trombosis venosa.
- Disponer de bastones o andador para la movilización.
Para continuar la rehabilitación de forma óptima, se deben realizar los cambios necesarios en el hogar. El seguimiento postoperatorio incluye controles con el traumatólogo y geriatra, kinesioterapia en domicilio, curación de la herida quirúrgica y seguimiento telefónico al sexto mes postoperado.