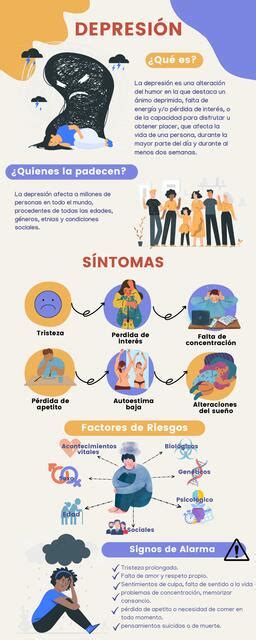
La depresión es una enfermedad mental que se manifiesta como un trastorno del estado de ánimo, caracterizado por sentimientos de tristeza, pérdida, ira o frustración presentes casi a diario durante al menos dos semanas, interfiriendo significativamente en la vida cotidiana.
La Depresión en Adultos Mayores: Un Problema Subestimado
La depresión en los adultos mayores es un problema extendido que no forma parte del envejecimiento normal. Frecuentemente, no se reconoce ni se trata adecuadamente. Diversos cambios vitales pueden incrementar el riesgo de depresión o agravar una condición preexistente en este grupo de edad. Entre estos cambios se incluyen la mudanza del hogar, el padecimiento de dolor o enfermedades crónicas, la partida de los hijos del hogar, la pérdida de cónyuge y amigos cercanos, y la disminución de la independencia, como la dificultad para el autocuidado, la movilidad o la capacidad de conducir.
Factores que Contribuyen a la Depresión en la Tercera Edad
La depresión en adultos mayores puede estar vinculada a condiciones médicas específicas, tales como:
- Trastornos tiroideos
- Enfermedad de Parkinson
- Enfermedades cardíacas
- Cáncer
- Accidentes cerebrovasculares
Además, el consumo excesivo de alcohol o ciertos medicamentos, como los somníferos, pueden exacerbar los síntomas depresivos. La prevalencia de la depresión en personas mayores es considerable, alcanzando hasta el 6% en general y hasta el 30% si se considera la depresión leve. Estos datos subrayan la magnitud del desafío social que representan estas enfermedades, especialmente en la población de mayor edad, donde su incidencia y prevalencia aumentan.
Dificultades en el Diagnóstico de la Depresión en Ancianos
Detectar la depresión en adultos mayores puede ser complicado, ya que muchos de sus síntomas comunes, como la fatiga, la falta de apetito y los problemas de sueño, pueden confundirse con el proceso natural de envejecimiento o con otras afecciones médicas. En casos severos, los síntomas pueden incluso simular demencia. La información proporcionada por los familiares sobre los cambios mentales y de comportamiento del paciente es vital para un diagnóstico preciso, especialmente al diferenciarla de la demencia y la depresión, cuyos síntomas pueden solaparse.
Proceso de Diagnóstico y Evaluación Médica
El proveedor de atención médica inicia el proceso con un examen físico y preguntas sobre el historial clínico y los síntomas del paciente. Se pueden solicitar análisis de sangre y orina para descartar enfermedades físicas. En muchos casos, se requiere la intervención de un especialista en salud mental para un diagnóstico y tratamiento adecuados.
Tratamiento y Manejo de la Depresión
Los primeros pasos en el tratamiento de la depresión en adultos mayores suelen implicar:
- Tratar cualquier condición médica subyacente que pueda estar causando los síntomas.
- Suspender medicamentos que puedan estar empeorando la depresión.
- Evitar el consumo de alcohol y somníferos.
Si estas medidas no son suficientes, los antidepresivos y la psicoterapia son tratamientos efectivos. Los proveedores de salud generalmente prescriben dosis más bajas de antidepresivos para las personas mayores y ajustan la dosis gradualmente. La depresión a menudo responde bien al tratamiento, y el pronóstico tiende a ser mejor para aquellos con acceso a apoyo social, familiar y de amigos que les ayuden a mantenerse activos.

Estrategias para el Manejo de la Depresión en el Hogar
Para manejar mejor la depresión en el hogar, se recomienda:
- Realizar ejercicio regularmente, siempre que el médico lo apruebe.
- Rodearse de personas positivas y participar en actividades placenteras.
- Establecer hábitos de sueño saludables.
- Aprender a identificar los signos tempranos de depresión y cómo reaccionar ante ellos.
- Reducir el consumo de alcohol y evitar drogas ilícitas.
- Comunicar los sentimientos a personas de confianza.
- Tomar la medicación según lo prescrito y discutir cualquier efecto secundario con el médico.
Labilidad Emocional y Pseudoafecto Bulbar (PBA)
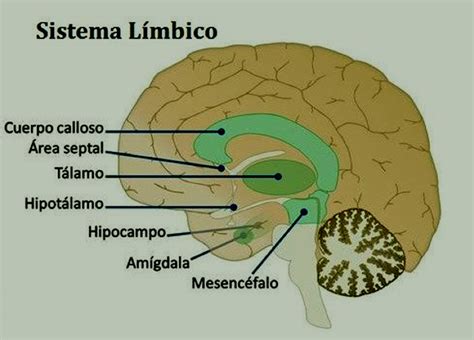
El pseudoafecto bulbar (PBA), también conocido como labilidad emocional, es una condición neurológica que provoca episodios incontrolables de llanto o risa que no se corresponden con el estado emocional real de la persona. Estos episodios pueden ser repentinos y descontrolados, ocurriendo de manera exagerada o inapropiada para la situación. El llanto es un signo más frecuente que la risa en la labilidad emocional, y los episodios pueden durar varios minutos. A menudo, el PBA se confunde con trastornos del estado de ánimo, como la depresión, aunque los episodios de PBA suelen ser breves, mientras que la depresión implica una tristeza persistente. Las personas con PBA a menudo carecen de otros síntomas de depresión, como trastornos del sueño o pérdida de apetito, aunque la depresión puede coexistir. Las causas del PBA pueden incluir daños cerebrales o ciertas condiciones neurológicas que afectan al sistema límbico, la parte del cerebro que regula las emociones. La toma de ciertos fármacos también puede intensificar estos episodios emocionales.
Tratamiento y Apoyo para la Labilidad Emocional
Existen tratamientos para el PBA, cuyo objetivo es reducir la frecuencia y gravedad de los episodios emocionales. El tratamiento psicológico puede proporcionar herramientas para afrontar situaciones problemáticas. Entre las opciones farmacológicas se incluyen antidepresivos como los tricíclicos y los inhibidores selectivos de la recaptación de serotonina (ISRS). Vivir con PBA puede ser vergonzoso y frustrante, por lo que encontrar apoyo en personas con la misma afección puede ser de gran ayuda para reducir la sensación de incomprensión.
El Delirio en Adultos Mayores
El delirio es una alteración aguda del estado mental que provoca alucinaciones, confusión, desorientación y cambios de comportamiento. Es un predictor de cambios cognitivos y de una menor esperanza de vida, según la Sociedad Americana de Geriatría. Una tercera parte de las personas mayores de 70 años hospitalizadas o que acuden a urgencias presentan delirio. Las causas del delirio son variadas e incluyen:
- Medicamentos (incluidos los de venta libre como la difenhidramina).
- Desbalances electrolíticos (sodio, calcio, potasio, magnesio).
- Dolor no controlado.
- Infecciones (piel, vías respiratorias, urinarias).
- Disminución de la movilidad y estímulos sensoriales (estar postrado, problemas de visión o audición).
- Retención de orina o impactación fecal.
- Problemas cardíacos y pulmonares (infartos, arritmias, EPOC, insuficiencia cardíaca).
- Falta de sueño.
- Cirugía.
La prevención y el manejo del delirio requieren un enfoque multifacético. Es fundamental describir los cambios y síntomas al equipo médico, conocer la medicación del paciente y administrarla según indicación profesional. El control del dolor, la promoción del sueño, la actividad física y la prevención de la deshidratación son cruciales. La presencia de familiares y personas conocidas puede ser la forma más efectiva de mantener el control del paciente agitado.
¿Qué es el delirio y por qué afecta a los adultos mayores?
Llanto y Gritos en Personas con Demencia
Las personas con demencia senil, especialmente en estadios avanzados, pueden experimentar episodios repentinos de llanto y gritos sin razón aparente. Estos comportamientos pueden ser desencadenados por angustia, sentimientos de pérdida, ansiedad o depresión. Son comunes en demencias vasculares, frontotemporales y con cuerpos de Lewy, y pueden intensificarse al anochecer debido al síndrome de la puesta del sol.
Estrategias para Afrontar Llanto y Gritos en Pacientes con Demencia
Ante estos episodios, es fundamental mantener la calma. Si bien la causa no siempre es evidente, se debe intentar identificarla, buscando posibles desencadenantes como dolor, miedo o ansiedad. Revisar la lista de medicamentos con el médico es importante, y no hay que rendirse si la situación es difícil de manejar. Intentar distraer al paciente puede ser útil. Es importante recordar que los comportamientos de las personas con demencia a menudo son impredecibles, y no caer en la frustración o el estrés es clave. Tomarse descansos cuando sea necesario es esencial.
Causas y Tratamientos de los Trastornos de Conducta en Mayores
Los trastornos de conducta en personas mayores pueden ser de diversos tipos:
- Neuropsiquiátricos: asociados a demencias, con pérdida cognitiva y de memoria.
- De estado de ánimo: manifestados por tristeza, depresión, apatía.
- Ansiedad: afectando negativamente la salud mental, física y emocional.
- De personalidad: con inestabilidad emocional.
- De sueño: patrones de perturbación del sueño e insomnio.
- De la conducta alimentaria: patrones anormales de alimentación.
Algunos trastornos, como el trastorno de conducta oposicionista desafiante (TCOD) y el trastorno disocial, aunque más comunes en la infancia, pueden persistir en la edad adulta si no se tratan.
Síntomas y Causas de los Trastornos de Conducta
Los síntomas comunes incluyen agitación, agresividad, desorientación, retraimiento, irritabilidad, tristeza, ansiedad, euforia, estrés, problemas de memoria, delirios, percepciones incorrectas, comportamientos repetitivos o dificultad en tareas cotidianas. Las causas son variadas:
- Causas neuropsiquiátricas: enfermedades como Alzheimer u otras demencias.
- Problemas de salud física: dolor crónico no controlado o no diagnosticado.
- Efectos adversos de medicamentos.
- Carencias sensoriales: problemas de audición, visión u otros sentidos.
- Cambios en la rutina: mudanzas, jubilación, fallecimientos.
- Malnutrición o carencias nutricionales.
- Problemas de integración: aislamiento social, dificultades de interacción.

Técnicas de Modificación de Conducta en Ancianos
Existen técnicas para tratar estos comportamientos:
- Refuerzo positivo: recompensar o alabar la conducta deseada.
- Modelado: imitación de comportamientos positivos.
- Habilidades sociales: enseñar técnicas como el saludo, gestión de conflictos y expresión de gratitud.
- Reforzamiento diferencial: reforzar comportamientos deseables e ignorar o no reforzar los indeseados.
- Desensibilización sistemática: exposición gradual a estímulos que provocan conductas problemáticas.
- Sobrecorrección: reparar las consecuencias de una conducta inadecuada y ejecutar una conducta correcta.
La elección de la técnica más adecuada debe ser realizada por especialistas, considerando las necesidades y condiciones individuales del paciente.