La incapacidad para tragar alimentos, también conocida como disfagia, es una condición médica que se refiere a la dificultad o alteración en el proceso de deglución, afectando su eficacia y seguridad. Esta dificultad puede manifestarse al tragar alimentos, líquidos e incluso saliva, y puede ocurrir en cualquier etapa del proceso de alimentación, desde la boca hasta el estómago. Detectar la disfagia precozmente es fundamental para prevenir posibles complicaciones derivadas de la alteración del proceso deglutorio.
¿Qué es la Disfagia?
La disfagia se caracteriza por la sensación de que los alimentos o líquidos se quedan atascados en la garganta o en el esófago, el tubo musculoso que transporta la comida desde la boca hasta el estómago. Este proceso, que normalmente ocurre de forma inconsciente y coordinada, involucra numerosos músculos y nervios de la boca, la garganta y el esófago. Cuando estos músculos y nervios no funcionan correctamente, pueden surgir problemas para que la comida y los líquidos lleguen al estómago.
Es importante diferenciar la disfagia de la sensación de "nudo en la garganta" (sensación de globo), la cual no implica una dificultad real para tragar.
Tipos de Disfagia
La disfagia se clasifica principalmente en dos tipos:
Disfagia Orofaringea
Este tipo de disfagia afecta la fase inicial del proceso de tragar, específicamente en la región de la boca y la faringe. Se caracteriza por la dificultad para mover el bolo alimenticio desde la boca hacia el esófago, debido a problemas en los músculos y nervios encargados de coordinar esta acción. Las causas pueden ser variadas, incluyendo:
- Trastornos neurológicos: Como el Parkinson, la esclerosis múltiple o un accidente cerebrovascular, que pueden afectar los músculos responsables de la deglución.
- Envejecimiento: La función motora oral sufre una disminución mensurable con la edad, incluso en personas sanas. Los músculos implicados en la masticación pueden perder fuerza y coordinación, y el tiempo necesario para desplazar la comida desde la boca hasta la garganta aumenta, incrementando la probabilidad de aspiración.
Disfagia Esofágica
Se refiere a la sensación de que los alimentos se pegan o se quedan atascados en la base de la garganta o en el pecho después de haber comenzado a tragar. Las causas de la disfagia esofágica incluyen:
- Acalasia: Una afección donde los nervios o músculos dañados dificultan la compresión de alimentos y líquidos hacia el estómago.
- Espasmo esofágico: Provoca contracciones descoordinadas y de alta presión en el esófago, generalmente después de tragar.
- Estrechamiento del esófago (estenosis): Puede atascar trozos grandes de alimento.
- Tumores esofágicos: La dificultad para tragar tiende a empeorar progresivamente.
- Cuerpos extraños: Alimentos u otros objetos pueden obstruir parcial o totalmente la garganta o el esófago.
- Anillo esofágico (Anillo de Schatzki): Un anillo anormal de tejido que se forma donde el esófago y el estómago se encuentran.
- Enfermedad por reflujo gastroesofágico (ERGE): Los ácidos estomacales que retroceden al esófago pueden dañar los tejidos y causar cicatrización, provocando estrechamientos.
- Esofagitis eosinofílica: Una enfermedad del sistema inmunitario que causa inflamación del esófago.
- Esclerodermia: Un trastorno que causa la aparición de tejido cicatricial, volviendo los tejidos más rígidos y duros, lo que puede debilitar el esfínter esofágico inferior.
- Radioterapia: Puede causar cicatrices y rigidez en el esófago.
- Divertículos: Bolsas que se forman en la pared del esófago.
- Tumores en el pecho: Que ejercen presión sobre el esófago.
- Síndrome de Plummer-Vinson: Crecimiento de redes de membrana mucosa a través de la abertura del esófago.
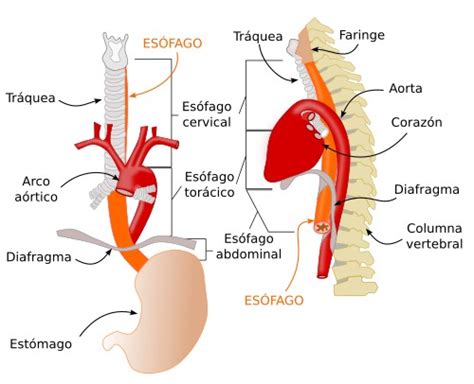
Causas de la Dificultad para Tragar
La deglución es un proceso complejo que involucra la coordinación de numerosos músculos y nervios. Cualquier alteración en este delicado equilibrio puede llevar a la disfagia. Las causas subyacentes pueden agruparse en:
Trastornos Cerebrales o Neurológicos
Daños en el cerebro o en el sistema nervioso pueden afectar la capacidad de controlar los músculos de la deglución. Entre estos trastornos se incluyen:
- Accidente cerebrovascular (ACV)
- Enfermedad de Parkinson
- Esclerosis múltiple (EM)
- Esclerosis lateral amiotrófica (ELA o enfermedad de Lou Gehrig)
- Miastenia grave
- Neuropatías craneales (por ejemplo, causadas por diabetes)
- Lesiones de la médula espinal
Las personas con estos trastornos a menudo presentan otros síntomas neurológicos y pueden haber sido diagnosticadas previamente.
Trastornos de los Músculos
Enfermedades que afectan directamente los músculos pueden comprometer la deglución:
- Dermatomiositis
- Distrofia muscular
Trastornos del Esófago
Problemas físicos o de motilidad en el esófago pueden causar obstrucción o dificultad en el paso de los alimentos:
- Obstrucción física: Cáncer de esófago, anillos o membranas de tejido, cicatrización causada por reflujo ácido crónico, ingestión de líquidos cáusticos, o objetos atascados.
- Trastornos de la motilidad: Acalasia, espasmo esofágico, y la afectación del esófago por esclerosis sistémica (esclerodermia).
- Compresión externa: Tumores u órganos cercanos que presionan el esófago.
Otros Factores
- Sequedad de boca (xerostomía): La falta de saliva dificulta el movimiento de los alimentos.
- Estrés o ansiedad: Pueden generar una sensación de opresión en la garganta, aunque no esté relacionada directamente con la ingesta.
- Envejecimiento: La pérdida progresiva de función muscular y la mayor prevalencia de enfermedades asociadas al envejecimiento aumentan el riesgo.
- Prótesis dentales mal ajustadas: Pueden interferir con la masticación adecuada.
Síntomas de la Disfagia
Los síntomas de la disfagia pueden variar dependiendo de la causa y la gravedad, pero comúnmente incluyen:
- Sensación de que la comida o los líquidos se quedan atascados en la garganta o el pecho.
- Dolor al tragar (odinofagia).
- Tos o atragantamiento al comer o beber.
- Regurgitación de alimentos no digeridos.
- Acidez estomacal.
- Náuseas.
- Sabor amargo en la boca.
- Pérdida de peso involuntaria.
- Desnutrición y deshidratación.
- Neumonía por aspiración (infección pulmonar causada por la inhalación de secreciones o alimentos).
- Dificultad para iniciar la deglución.
- Salida de comida por la nariz o la boca.
- Babeo.
- Cambio en la voz (ronquera).
- Sensación de tener un nudo en la garganta.
La dificultad para tragar solo alimentos sólidos puede indicar un bloqueo físico como estenosis o un tumor. Por otro lado, la dificultad para tragar líquidos pero no sólidos podría sugerir daño nervioso o espasmo esofágico.
Diagnóstico de la Disfagia
El diagnóstico de la disfagia implica una evaluación completa por parte de un profesional de la salud, como un otorrinolaringólogo, un gastroenterólogo o un logopeda. El proceso diagnóstico suele incluir:
Historial Médico y Examen Físico
El médico realizará preguntas detalladas sobre los síntomas, cuándo comenzaron, si afectan a sólidos, líquidos o ambos, y dónde se localiza la sensación de bloqueo. También se examinarán los reflejos, la fuerza muscular, el habla y se buscarán signos de enfermedades subyacentes.
Pruebas Diagnósticas
Para determinar la causa exacta de la disfagia, se pueden emplear diversas pruebas:
- Endoscopia digestiva alta (EGD) o esofagogastroduodenoscopia: Se introduce un tubo delgado y flexible con una cámara (endoscopio) por la boca para visualizar el esófago, el estómago y el duodeno. Permite tomar biopsias para detectar inflamación o infecciones.
- Esofagografía o ingesta de bario (trago de bario): Se bebe un líquido con bario que recubre el esófago y se visualiza mediante rayos X. Permite detectar obstrucciones, estrechamientos o anomalías en la motilidad. Se pueden realizar radiografías mientras se traga el bario solo o mezclado con alimentos.
- Videofluoroscopia: Un estudio radiológico dinámico que permite visualizar el movimiento de los alimentos a través de la boca, la faringe y el esófago en tiempo real.
- Manometría esofágica: Se introduce un tubo delgado con sensores de presión por el esófago para medir la fuerza y coordinación de las contracciones esofágicas y la relajación del esfínter inferior.
- Impedancia esofágica: Utiliza una sonda para medir la presión y el movimiento del contenido en el esófago.
- Evaluación de la deglución por logopeda: Un logopeda realiza una evaluación detallada de las fases oral y faríngea de la deglución.
- Examen fibroendoscópico funcional de la deglución (VFFS): Realizado por un otorrinolaringólogo, permite visualizar la faringe y la laringe durante la deglución.
- pHmetría esofágica: Mide la cantidad de ácido en el esófago para evaluar el reflujo gastroesofágico.
- Radiografía de tórax y cuello: Para descartar otras posibles causas.
- Análisis de sangre: Para identificar trastornos sistémicos que puedan contribuir a la disfagia.
¿Qué es una endoscopía?
Tratamiento de la Disfagia
El tratamiento de la disfagia depende en gran medida de la causa subyacente. El objetivo principal es mejorar la seguridad y eficacia de la deglución, prevenir complicaciones como la neumonía por aspiración y la desnutrición, y mejorar la calidad de vida del paciente.
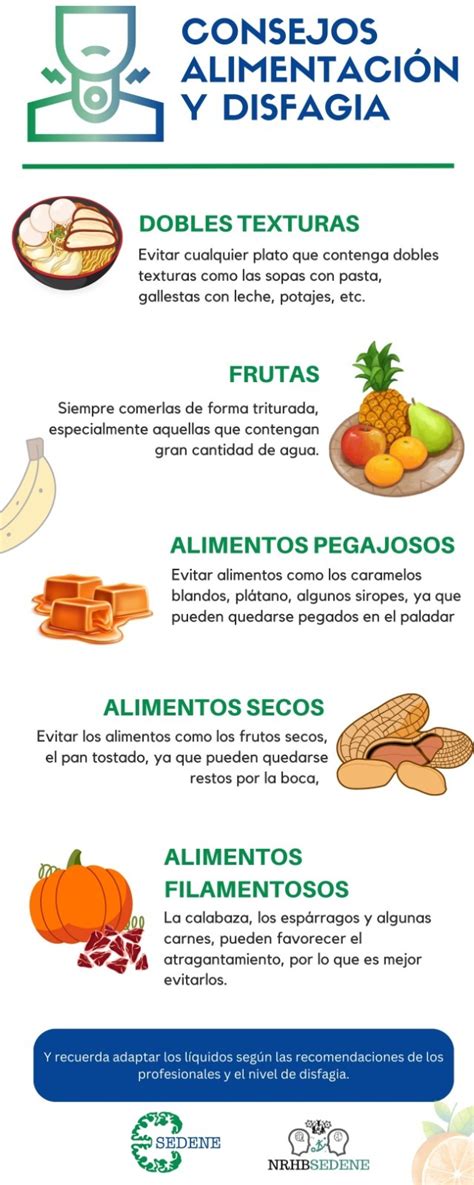
Modificaciones en la Dieta y Técnicas de Alimentación
A menudo, se recomiendan cambios en la dieta y en la forma de comer:
- Masticar bien los alimentos y comer bocados pequeños.
- Comer despacio y asegurarse de tener la boca vacía antes de introducir más alimento.
- Evitar el uso de pajitas o jeringas para alimentarse.
- Modificar la consistencia de los alimentos: Alimentos más blandos, triturados o purés pueden ser más fáciles de tragar.
- Espesar líquidos: Utilizar espesantes comerciales para agua y otros líquidos puede reducir el riesgo de aspiración.
- Cambiar la postura durante la alimentación: Mantener la cabeza erguida o realizar ciertas inclinaciones puede facilitar el paso de los alimentos.
Rehabilitación y Terapia
- Ejercicios para los músculos de la deglución (terapias de deglución y logopedia): Un logopeda puede diseñar un plan de rehabilitación específico con ejercicios y maniobras para fortalecer y coordinar los músculos involucrados en la deglución, o bien, enseñar estrategias compensatorias como cambios posturales y modificaciones en la consistencia de los alimentos.
- Rehabilitación post-ACV: Si la disfagia es resultado de un accidente cerebrovascular, la terapia de rehabilitación puede ser crucial.
Tratamiento Farmacológico
Los medicamentos se utilizan para tratar las condiciones subyacentes:
- Inhibidores de la bomba de protones (IBP): Como omeprazol, para tratar el reflujo gastroesofágico y la esofagitis.
- Medicamentos para relajar los músculos esofágicos: En casos de espasmos o acalasia.
- Medicamentos para la sequedad de boca: Para aumentar la lubricación.
Procedimientos y Cirugía
En algunos casos, pueden ser necesarios procedimientos o intervenciones quirúrgicas:
- Dilatación esofágica: Se utiliza un dispositivo para expandir áreas estrechas del esófago. Puede requerir procedimientos repetidos.
- Endoscopia: Para eliminar obstrucciones, como tumores o cuerpos extraños, o para realizar dilataciones.
- Cirugía: Para extirpar tumores, divertículos, o corregir anomalías estructurales. En casos de acalasia o espasmos severos, se puede considerar la cirugía o la inyección de toxina botulínica para relajar el esfínter.
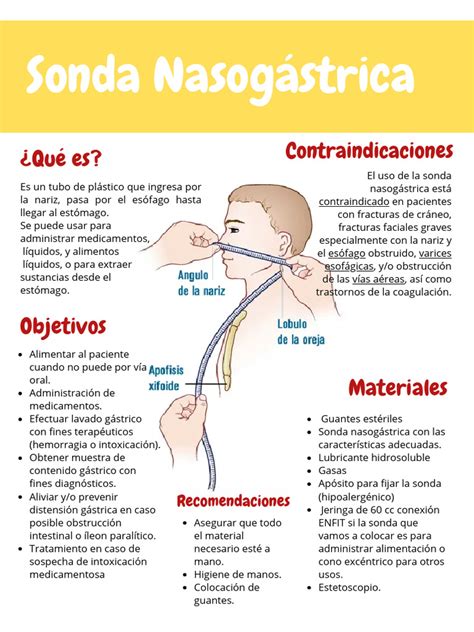
Alimentación por Sonda
Si la disfagia es grave y el paciente no puede alimentarse de forma segura o ingerir suficientes nutrientes, se puede recurrir a la alimentación por sonda. Esto puede incluir:
- Sonda nasogástrica: Un tubo que se introduce por la nariz hasta el estómago.
- Sonda de gastrostomía (PEG): Un tubo que se inserta directamente en el estómago a través de la pared abdominal.
Complicaciones de la Disfagia
Si no se trata adecuadamente, la disfagia puede tener consecuencias graves:
- Desnutrición y deshidratación: Debido a la dificultad para ingerir suficientes alimentos y líquidos.
- Neumonía por aspiración: Una infección pulmonar potencialmente mortal que ocurre cuando alimentos o líquidos entran en las vías respiratorias.
- Pérdida de peso y debilidad muscular.
- Aislamiento social: Las personas pueden evitar situaciones sociales que involucren comer.
- Deterioro de la calidad de vida.
- Riesgo vital en casos severos.
Impacto Emocional de la Disfagia
La disfagia puede afectar significativamente el bienestar emocional, especialmente en adultos mayores:
- Ansiedad y miedo al atragantamiento: Genera estrés y hace que las comidas sean experiencias angustiantes.
- Frustración y pérdida de control: La incapacidad para disfrutar de las comidas puede afectar la autoestima y generar impotencia.
- Aislamiento social: Las personas pueden evitar eventos sociales por temor a las dificultades al comer, lo que puede llevar a la soledad.
- Depresión: La combinación de ansiedad, frustración y aislamiento puede desembocar en depresión.
- Pérdida de apetito: El estrés puede disminuir el interés por la comida, agravando la desnutrición.
Es crucial abordar el impacto psicológico de la disfagia, ofreciendo apoyo emocional, terapias especializadas y fomentando la participación social.
Prevención de la Disfagia
Si bien la disfagia no siempre se puede prevenir, especialmente cuando es causada por condiciones neurológicas o enfermedades graves, se pueden tomar medidas para reducir el riesgo de dificultades ocasionales o para manejar la condición:
- Comer lentamente y masticar bien los alimentos.
- Mantener una dieta equilibrada con alimentos fáciles de masticar y tragar.
- Realizar ejercicios para fortalecer la musculatura de la deglución, bajo supervisión profesional.
- Controlar enfermedades subyacentes como el reflujo gastroesofágico, diabetes o enfermedades neurológicas.
- Realizar revisiones médicas periódicas, especialmente en adultos mayores, para detectar problemas a tiempo.
- Cuidar la salud bucodental y asegurarse de que las prótesis dentales estén bien ajustadas.
tags: #incapacidad #percibida #para #ingerir #alimentos