La valoración de un adulto mayor es un proceso diagnóstico multidimensional, fundamental para identificar, describir y cuantificar los problemas físicos, funcionales, psíquicos y sociales que pueda presentar el residente en un hogar de ancianos. Esta evaluación permite diseñar un plan de cuidado global, optimizar los recursos disponibles y efectuar un seguimiento de la evolución de cada residente.
Importancia de la Valoración en el Anciano Institucionalizado
La valoración responde a la identificación que hace la enfermera de la situación de salud en la que se encuentra el anciano que está bajo su cuidado. Se basa en dos premisas: la filosofía de cuidados internalizada y la forma de expresarla. El modelo que se utilice para valorar al anciano dependerá de la concepción del hombre y de las características del usuario. Uno de los modelos que se sugiere para la valoración del anciano institucionalizado es el Modelo de Virginia Henderson.
Funciones de la Enfermera en la Residencia
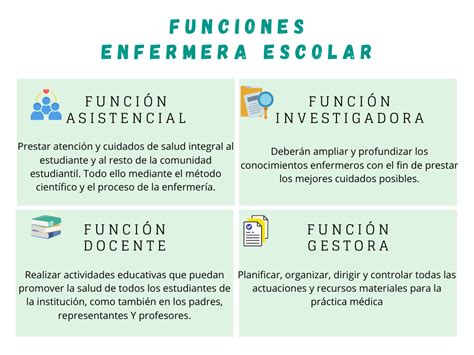
Aunque no hay uniformidad en las funciones que debería realizar la enfermera en una residencia, se toman como punto de referencia las normadas por la Sociedad Española de Enfermería Geriátrica, que incluyen:
- Atender y acompañar al anciano y sus familiares en los momentos finales de su vida.
- Función gestora, la cual incluye tanto la gestión del cuidado como la gestión de los recursos disponibles para la atención.
Gestión de Cuidados
La enfermera debe efectuar la coordinación del equipo de enfermería en la planificación y ejecución de cuidados. En muchas residencias, el recurso principal son los cuidadores de enfermos, quienes no siempre tienen la capacitación requerida para atender a ancianos institucionalizados. La enfermera debe velar por la capacitación continua de este personal, especialmente en el área de la estimación funcional, tanto física como mental. Es crucial registrar en los documentos pertinentes los problemas identificados que derivan de la valoración sistemática, confeccionando el Plan de Atención Individualizado.
De acuerdo con la norma, todos los ancianos residentes en hogares deben tener una ficha clínica donde conste su nivel de funcionalidad. Sin embargo, una investigación realizada en los Hogares de Ancianos de la V región detectó que prácticamente ninguna de estas instituciones tenía ficha clínica o antecedentes clínicos de los residentes, y la mayoría no contaba con registros de enfermería. La enfermera, además, debe planificar, controlar y supervisar los cuidados básicos, evaluar las intervenciones y controlar la calidad de la atención.
Gestión de Recursos
La gestión de recursos abarca tanto los materiales como los personales. Esto incluye el control de ropa, útiles y material fungible, así como la gestión del campo administrativo asistencial, tramitando documentos e informes.
La Historia Clínica Geriátrica: Un Registro Esencial
La historia clínica geriátrica es un registro esencial para la atención médica de los adultos mayores, facilitando la identificación de sus necesidades y condiciones de salud. Es más que un simple registro médico; es una herramienta vital para la atención personalizada del adulto mayor. Un registro detallado de la salud del adulto mayor es crucial para identificar necesidades específicas y problemas médicos que pueden no ser evidentes a simple vista. Esto es especialmente importante en geriatría, donde las comorbilidades y la polifarmacia son comunes.
Además, la historia clínica geriátrica proporciona un marco integral que une aspectos clínicos, psicológicos y sociales, facilitando un enfoque multidisciplinario en la atención del adulto mayor.
Componentes de la Historia Clínica Geriátrica
Los componentes de una historia clínica geriátrica son variados y detallados. Es fundamental incluir:
- Datos de identificación: Nombre, edad y contacto del paciente para asegurar una correcta identificación y seguimiento.
- Antecedentes médicos y familiares: Detalle de enfermedades hereditarias y cirugías previas.
Valoración Geriátrica Integral (VGI)
La valoración geriátrica integral es un proceso que permite establecer una atención que mejora la calidad de vida y la funcionalidad del paciente. Se debe realizar cuando el residente ingresa (proveniente del domicilio o del hospital) o cuando reingresa al hogar después de una hospitalización. El plan de atención interdisciplinario debe estar diseñado dentro de las primeras dos semanas desde el ingreso para comenzar precozmente con la rehabilitación de las discapacidades pesquisadas.
La valoración al ingreso es multidimensional y comprende cuatro áreas conocidas: clínica, cognitiva, funcional y social.
Valoración Clínica
La valoración clínica permite cualificar y cuantificar patologías sintomáticas, identificar patologías desconocidas, evaluar sus efectos sobre la funcionalidad y planificar y priorizar la intervención terapéutica. Tres puntos importantes son la anamnesis, la exploración física y los exámenes complementarios.
Dentro de la anamnesis, se debe preguntar por:
- Antecedentes personales y familiares.
- Historia nutricional y farmacológica.
- Hábitos con relación a tóxicos.
- Vacunaciones.
- Situación basal previa.
- Enfermedades actuales y su impacto sobre la funcionalidad.
- Identificar algunos problemas socio-ambientales.
Valoración Funcional
La valoración funcional tiene como objetivo describir y cuantificar la capacidad de movilización y la realización de las actividades de la vida diaria (AVD). Interesa saber cómo realiza las actividades básicas y las actividades instrumentales de la vida diaria. La información sobre la capacidad funcional del paciente es esencial para planificar intervenciones que mejoren su autonomía y calidad de vida.
Evaluación funcional en el paciente adulto y adulto mayor
Valoración Cognitiva
La evaluación cognitiva es una parte vital de la historia clínica geriátrica, contribuyendo a la detección temprana de deterioros cognitivos y funcionales. Esta evaluación se realiza a través de pruebas estandarizadas como el Mini-Mental State Examination (MMSE) o el Mini-examen Cognoscitivo (MEC), que analizan aspectos como la orientación, memoria y atención. Estas pruebas son esenciales para detectar y manejar condiciones como la demencia y otros trastornos cognitivos.
Esto se debe complementar con una observación no estructurada del comportamiento, apariencia, ánimo, lenguaje, etc.
Valoración Psicosocial y Demográfica
La valoración social tiene como objetivo identificar situaciones socio-económicas y ambientales capaces de condicionar la evolución clínica o funcional de los ancianos residentes. Es útil consultar por las características de las instalaciones que tenía en su hogar previo al ingreso, conocer la relación con la familia y los amigos, las expectativas con respecto al futuro y los pasatiempos que le agradan. Es crucial investigar la red de apoyo y los recursos disponibles para el paciente durante la revisión del entorno social y emocional, destacando la importancia de detectar y manejar la depresión.
La valoración demográfica permitirá conocer su nivel cultural, profesión, estado civil, edad, composición familiar, entre otros datos. También es útil consultar qué actividades de ocio realizaba y cuáles son sus hobbies, ya que una debilidad común en los hogares de ancianos es la falta de programas de animación sociocultural.
Creación de una Ficha Clínica Geriátrica Eficaz
La creación de una historia clínica geriátrica eficaz comienza por establecer un entorno cómodo para facilitar la comunicación con el paciente. Es recomendable iniciar la entrevista con preguntas abiertas para comprender mejor el motivo de consulta y generar confianza. Toda la información recopilada debe ser registrada de manera ordenada para cumplir con los protocolos clínicos establecidos. Esto incluye detalles sobre antecedentes médicos, medicación actual, y evaluaciones funcionales y cognitivas.
Además, es fundamental adaptar la comunicación y las preguntas al nivel de comprensión del paciente, asegurando que toda la información relevante sea capturada de manera precisa.
Sistemas y Herramientas para la Gestión de la Historia Clínica
Existen formatos estandarizados que ayudan a documentar la historia clínica geriátrica, facilitando la recopilación de información relevante. Un formato estándar incluye secciones como datos generales del paciente, antecedentes médicos y revisiones por sistemas. Con la creación de la Historia Clínica electrónica del Hogar de Ancianos se beneficia el paciente y el profesional por la seguridad y confianza que genera.
Sistemas como MERA INN® ofrecen una plataforma intuitiva y accesible que facilita al personal de salud la gestión eficiente de todas las necesidades de los residentes. Todos los datos clínicos de cada residente se almacenan en un solo lugar y son accesibles desde cualquier dispositivo con conexión a internet. Esto simplifica las fiscalizaciones, permitiendo obtener ingresos o evoluciones por profesional o de todo un año con solo un clic. Antes de gestionar los datos, solo se necesita completar una ficha de ingreso detallada, y el sistema se encarga del resto.
AgendaPro es otra herramienta diseñada para gestionar agendas y tareas relacionadas con la atención al paciente. En el caso de pacientes geriátricos, se puede aprovechar para llevar un control detallado de su historial clínico, citas, tratamientos y otros aspectos importantes. Permite registrar datos del paciente, historial de visitas y configurar recordatorios y seguimiento de citas.
