Los cuidados paliativos representan un enfoque integral destinado a mejorar la calidad de vida de los pacientes y sus familias que enfrentan los desafíos asociados a enfermedades potencialmente mortales. Este enfoque abarca la prevención y el alivio del sufrimiento a través de la identificación temprana, evaluación y tratamiento del dolor, así como de otros problemas físicos, psicosociales y espirituales.
Se estima que anualmente, 40 millones de personas en todo el mundo requieren cuidados paliativos. Esta cifra se ve incrementada por el envejecimiento de la población y el aumento de enfermedades crónicas y no transmisibles. A pesar de la creciente necesidad, solo un 14% de las personas que los necesitan a nivel mundial los reciben.

La Relevancia de los Cuidados Paliativos en la Atención Primaria
La demanda de cuidados paliativos especializados a menudo supera la oferta disponible. Como resultado, la atención a pacientes con enfermedades en fase terminal o al final de la vida recae frecuentemente en los profesionales de la atención primaria de salud. Los cuidados paliativos primarios engloban el diagnóstico, el tratamiento paliativo, la planificación anticipada, la gestión y coordinación de intervenciones multidisciplinarias, y la derivación a cuidados especializados cuando sea necesario y factible.
La Organización Mundial de la Salud (OMS) define los cuidados paliativos como un "planteamiento que mejora la calidad de vida de los pacientes (adultos y niños) y sus allegados cuando afrontan problemas inherentes a una enfermedad potencialmente mortal". Estos problemas no se limitan a los síntomas físicos, sino que también incluyen el dolor físico y psicológico, así como el impacto en los familiares y cuidadores.
La asistencia paliativa temprana es fundamental, ya que permite reducir las hospitalizaciones innecesarias y optimizar el uso de los servicios de salud. La integración de los cuidados paliativos en la atención primaria es crucial para garantizar una atención continua y de calidad, especialmente en áreas rurales o remotas donde el acceso a la medicina especializada es limitado.
Cáncer y enfermeras: Así son los cuidados paliativos en atención especializada y primaria
El Papel Fundamental de la Enfermería en Cuidados Paliativos
La enfermería desempeña un rol esencial en los cuidados paliativos, tanto en equipos de atención primaria como en unidades de soporte especializadas. El trabajo del enfermero es crucial para brindar apoyo emocional y una atención integral, asegurando que la transición al final de la vida sea lo más digna posible.
Funciones de la Enfermería en Cuidados Paliativos
- Evaluación: Valorar la situación de salud del paciente, controlando aspectos físicos, sociales, espirituales y emocionales. Desarrollar planes de cuidados individualizados.
- Apoyo y atención integral: Brindar ayuda a pacientes y familiares para gestionar el estrés, la ansiedad y el miedo asociados a la enfermedad terminal.
- Suministro: Administrar tratamientos físicos y farmacológicos prescritos para el manejo del dolor y otros síntomas.
- Control: Monitorizar el estado de salud del paciente para responder eficazmente a cualquier cambio.
- Asesoramiento: Informar al paciente y a sus allegados sobre la enfermedad, el tratamiento, los cuidados paliativos, la nutrición, el descanso y otras recomendaciones.
- Coordinación: Colaborar estrechamente con equipos multidisciplinares (médicos, terapeutas, psicólogos) para garantizar una atención integral y coordinada.
Las funciones de enfermería se desarrollan en diferentes fases de los cuidados paliativos, incluyendo la fase terminal, preagónica y agónica. La duración de estos cuidados se determina considerando la progresión de la enfermedad, las preferencias del paciente y la situación familiar.
Competencias y Habilidades Requeridas
Para ejercer eficazmente en enfermería de cuidados paliativos, se requieren competencias y habilidades específicas:
- Conocimientos en bioética y respeto por la autonomía del paciente: Preservar los deseos y valores del enfermo y abordar dilemas éticos.
- Empatía: Conectar con el paciente y su familia, proporcionando apoyo integral.
- Comunicación efectiva: Transmitir información de manera clara, sensible y comprensible sobre el estado de salud, el tratamiento y otros aspectos relacionados con la enfermedad.
- Conocimiento del área paliativa: Educar a pacientes y familiares sobre el proceso de la enfermedad, las opciones de tratamiento y los cuidados paliativos.
- Gestión del dolor y los síntomas: Adaptar el tratamiento a las necesidades del paciente para minimizar el sufrimiento y optimizar la calidad de vida.
- Capacidad de trabajo en equipo: Colaborar eficazmente con otros profesionales del equipo de cuidados paliativos.
- Resiliencia: Adaptarse a los cambios rápidos en el estado de salud del paciente y mantener la calma bajo presión.
Desafíos y Consideraciones
La enfermedad renal crónica, la demencia, la insuficiencia cardíaca y la enfermedad pulmonar obstructiva crónica son comorbilidades que aumentan significativamente la probabilidad de resultados adversos. La heterogeneidad en las probabilidades de hospitalización y admisión en centros de enfermería especializada (SNF) subraya la complejidad de la atención individualizada.
La detención eficaz de brotes en centros de enfermería especializada, como se observó en el contexto de la COVID-19, depende del reconocimiento temprano de los casos y del monitoreo constante de signos y síntomas. La detección de anticuerpos para el SARS-CoV-2 ha puesto de manifiesto la complejidad de identificar quién está infectado en tiempo real.
Los modelos parsimoniosos pueden identificar a beneficiarios de Medicare de edad avanzada en riesgo de resultados deficientes, ayudando a legisladores, médicos y familiares a mejorar la atención y apoyar el envejecimiento exitoso en la comunidad. La capacidad de predecir la mortalidad y la admisión a diferentes tipos de centros de atención es útil para medir el éxito de políticas de prevención y gestión de la discapacidad.
La COVID-19 y sus restricciones asociadas han impactado negativamente en personas con condiciones de salud mental preexistentes, aumentando el aislamiento social y reduciendo las oportunidades de conexión, además de complicar el acceso a servicios y tratamientos de salud.
A pesar de los avances, muchas enfermedades crónicas, graves o incurables requieren cuidados paliativos. Estos cuidados, aunque a menudo asociados a patologías terminales, no siempre se prescriben de manera oportuna. La identificación tardía de pacientes en fase final de la vida dificulta la implementación de programas de cuidados paliativos, lo que puede resultar en un mayor número de efectos secundarios, hospitalizaciones y una peor calidad de vida para pacientes y familias.
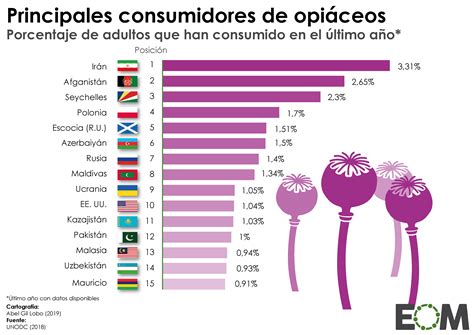
Los medicamentos para cuidados paliativos, incluidos los analgésicos, son esenciales y figuran en la lista de medicamentos esenciales de la OMS. Sin embargo, en muchos países, el consumo de analgésicos opiáceos es insuficiente para cubrir las necesidades médicas básicas.
Los sistemas de salud deben integrar los cuidados paliativos en el proceso continuo de atención de pacientes con afecciones crónicas, vinculándolos con programas de prevención, detección precoz y tratamiento. La resolución 67.19 de la Asamblea Mundial de la Salud insta a la OMS y a sus Estados miembros a mejorar el acceso a los cuidados paliativos como componente central de los sistemas de salud, enfatizando la atención primaria y la atención comunitaria y domiciliaria.
En España, aunque se han creado leyes de derechos y garantías para personas en proceso de morir en varias comunidades autónomas, la cobertura de cuidados paliativos especializados es inferior al 50% de los estándares internacionales, debido a barreras económicas y formativas. Existe una necesidad de mayor preparación para la atención paliativa, tanto para la población general como para las especialidades sanitarias, siendo la atención primaria un ámbito clave.
Existen malentendidos comunes, como la confusión entre la sedación paliativa (legal) y el suicidio médicamente asistido o la eutanasia (ilegales en España). Asimismo, la adecuación del esfuerzo terapéutico, un concepto legal fundamental en la toma de decisiones con pacientes terminales, aún no se maneja convenientemente.
La creciente necesidad de cuidados paliativos ante la terminalidad y la enfermedad crónica avanzada requiere un enfoque integral y continuo. La OMS subraya la importancia de los cuidados continuos para afrontar estos escenarios, especialmente ante las dificultades de un trabajo interdisciplinar adecuado y la desigualdad en la distribución e implantación de los cuidados paliativos en las diferentes comunidades autónomas y niveles asistenciales, lo que genera inequidades en salud.
tags: #enfermeria #ante #los #cuidados #paliativos #en