El Envejecimiento Global y la Carga de Enfermedades Crónicas
El incremento de la esperanza de vida en los países desarrollados está originando un crecimiento acelerado en el porcentaje de personas mayores de 65 años, lo que tiene como consecuencia un envejecimiento de la población. Este envejecimiento progresivo de la población lleva aparejado un aumento importante de las enfermedades crónicas que se asocian con pobres estados de salud y, como consecuencia de esto, un importante aumento de personas que pasan los últimos años de su vida en situaciones de dependencia y que necesitan una asistencia sanitaria continua y de calidad.

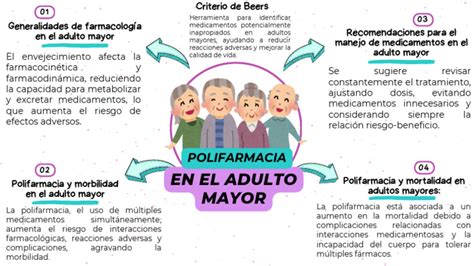
En el país, 1 de cada 2 personas mayores de 60 años reportan tener hipertensión, mientras que un 27% declara vivir con diabetes, un 21,5% con dolor crónico y un 14,6% con depresión. Según un informe, un 52,4% de las personas mayores de 60 años en Chile reporta sufrir hipertensión, un 27% diabetes y un 21,5% enfermedades asociadas al dolor crónico. Existen diferencias entre hombres y mujeres; mientras un 32,1% de los primeros no reporta enfermedades crónicas, esta cifra disminuye a un 20% para el género femenino.
El reporte también destaca la problemática de la polifarmacia, dando cuenta que un 16% de los adultos mayores consume seis o más medicamentos regularmente. Según la Encuesta de Calidad de Vida 2022, el 60% de los adultos mayores en Chile declaran estar muy preocupados por la posibilidad de llegar a depender de otras personas.
El informe también incorpora una dimensión cualitativa, que profundiza en las experiencias de vivir con enfermedades crónicas desde la perspectiva de las personas mayores. Los testimonios recabados evidencian que el diagnóstico no solo afecta la salud física, sino también el bienestar emocional, generando incertidumbre sobre la autonomía futura. La calidad de la relación con el equipo médico, el apoyo familiar y la adopción de rutinas de autocuidado emergen como factores centrales para sobrellevar una condición de salud crónica.
El Incumplimiento Terapéutico: Una Preocupación de Salud Pública
Actualmente, el incumplimiento terapéutico se considera como uno de los factores que más puede influir negativamente en la salud de los pacientes con enfermedades crónicas. Según un informe publicado por la Organización Mundial de la Salud (OMS), en los países desarrollados la adherencia terapéutica en pacientes que padecen enfermedades crónicas es solo del 50%.
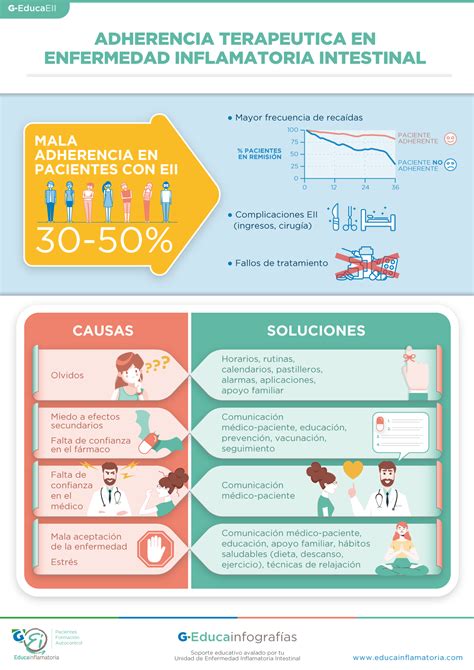
El incumplimiento terapéutico puede derivar en consecuencias clínicas graves, entre ellas, la aparición de efectos indeseados o de ineficacia medicamentosa, lo que puede conllevar un aumento tanto de la frecuencia como de la precocidad de los ingresos hospitalarios.
Análisis de la No Adherencia en Pacientes Mayores Hospitalizados
Metodología del Estudio Observacional
Se realizó un estudio observacional, transversal de tres meses de duración (marzo-mayo 2014), en el cual se incluyeron todos los pacientes mayores de 65 años que sufrieron un reingreso precoz en cualquier servicio clínico del hospital. Se excluyeron del estudio aquellos pacientes reingresados de forma programada para procedimientos diagnósticos y/o terapéuticos y aquellos pacientes con criterios de reingreso directo a la Unidad de Cuidados Intensivos.
El farmacéutico realizó una entrevista clínica de forma directa al paciente o, en su defecto, a la persona responsable de administrar la medicación al paciente. Para la evaluación de la adherencia se utilizaron el Test de Morisky-Green y el Test de Haynes-Sackett. Según el test de Morisky-Green, para ser considerado cumplidor, el paciente debe contestar afirmativamente a la pregunta número dos y negativamente a las otras tres.
Resultados Demográficos y Clínicos
Durante el periodo de estudio se produjeron 5.849 ingresos hospitalarios, de los cuales alrededor del 7% (427) fueron en pacientes mayores de 65 años. La tasa de reingresos precoces hospitalarios en pacientes mayores de 65 años fue del 29% (124). La edad media de los pacientes incluidos en el estudio fue de 77 ± 7 años (rango: 65-93 años), y el 56% (69) eran varones.
El 86% (107) de los pacientes presentaron hipertensión arterial (HTA) y/o diabetes mellitus (DM): únicamente HTA 36% (45), DM 8% (10) y ambas 42% (52). La media de fármacos presentes en el tratamiento crónico fue de 9 ± 4 (rango 1-19). El 86% (107) eran pacientes polimedicados (≥ 5 fármacos) y un 79% (98) de los pacientes dependían de otra persona para la administración de la medicación.
La media de los días transcurridos desde la última alta hasta el reingreso fue de 14 ± 8 días. Con respecto a las Categorías Diagnósticas Mayores (CDM), las tres categorías que agruparon el 53,9% de los pacientes fueron enfermedades del aparato circulatorio 21,8% (27), enfermedades del aparato respiratorio (18,5% (23)) y enfermedades del aparato digestivo (13,7% (17)). Según el test de Haynes-Sackett, un 23% (29) de los pacientes mostraron dificultad en la administración de la medicación.
Estadísticas de Falta de Adherencia Terapéutica
En este estudio, un 57% de los pacientes presentaron falta de adherencia terapéutica. Castellano Muñoz et al. realizaron un estudio similar en pacientes mayores de 65 años, concluyendo que el 85% de los medicamentos son administrados de forma incorrecta y solo alrededor de un 9% de los pacientes realizaba correctamente el tratamiento. La diferencia en los resultados de este estudio con los obtenidos por Castellano Muñoz puede deberse a que en su estudio se utilizaron métodos objetivos para medir la adherencia (como el contaje de blíster y visitas a domicilio).
Factores Predictivos de la No Adherencia
Al analizar los factores relacionados con la falta de adherencia, no se observaron diferencias estadísticamente significativas con respecto a la edad (p = 0,245), sexo (p = 0,363), hipertensión (p = 0,840) y presencia de cuidador (p = 0,19).
Sin embargo, se observaron diferencias estadísticamente significativas entre la falta de adherencia y la dificultad en la administración de los medicamentos (Test de Haynes-Sackett, p = 0,021), así como en el número de fármacos (p = 0,002), la presencia de polimedicación (p = 0,002), y la presencia de diabetes mellitus (p = 0,018).
- Polimedicación: Ser paciente polimedicado se muestra como factor de riesgo para la falta de adherencia (OR (IC 95%) = 4,7 (1,4-16,4), p = 0,015). Este resultado coincide con lo observado por otros autores, como Anderson et al., quienes comprobaron que el incumplimiento terapéutico en ancianos se relaciona con la ingesta de múltiples fármacos, observando que tomar más de tres medicamentos al día repercute en un peor cumplimiento terapéutico.
- Diabetes Mellitus: Los pacientes con mala adherencia al tratamiento presentaron en mayor medida hipertensión y/o DM, siendo en el caso de la diabetes una diferencia estadísticamente significativa y mostrándose la falta de adherencia como factor de riesgo en el paciente diabético (OR (IC 95%) = 2,4 (1,1-5,1), p = 0,029). Esto puede ser consecuencia de que estas patologías asintomáticas pero crónicas llevan asociadas la toma de medicamentos a largo plazo sin observar mejoras del estado de salud inmediatas, lo que puede conllevar a una mayor dificultad para cumplir el tratamiento prescrito.
- Dificultad de Administración: Se obtuvo que un 23% de los pacientes encuentra dificultades a la hora de la administración de la medicación, mostrándose esta dificultad como factor de riesgo de incumplimiento terapéutico (OR (IC 95%) = 2,9 (1,1-7,6), p = 0,034).
- Rol del Cuidador: La mayoría (79%) de los pacientes necesitaban la presencia de un cuidador para la administración de la medicación. Sin embargo, en el presente estudio se observó un mayor porcentaje de pacientes no adherentes en aquellos con cuidador, aunque esta diferencia no fue estadísticamente significativa. Otros estudios, como el de Castellano Muñoz et al., muestran mayor adherencia cuando el paciente recibe ayuda con la administración del tratamiento (OR = 6; IC del 95%:0,7-54,6), y Galindo et al. relacionaron la presencia de cuidador con un mejor cumplimiento terapéutico (83% vs. 60%).

Limitaciones del Estudio y Desafíos Futuros
Como limitaciones del estudio, se destaca la utilización de un método indirecto de medición del cumplimiento terapéutico, cuyos resultados no fueron contrastados con un método directo (por ejemplo, monitorización farmacológica) u otro método indirecto (por ejemplo, contaje de comprimidos). Además, no haber realizado el cálculo estadístico del tamaño muestral y el tiempo reducido del estudio, pudo haber impedido hallar diferencias estadísticamente significativas entre las variables.
El incumplimiento de los tratamientos farmacológicos es un grave problema de salud pública y un reto para los sistemas sanitarios. Es por ello que evidenciar los factores predictores de la falta de adherencia sería de gran interés para los profesionales sanitarios, especialmente para los farmacéuticos hospitalarios, y así incrementar la atención en los pacientes que requieran más ayuda para la calidad y seguridad de su proceso farmacoterapéutico.
El Rol de la Salud Mental y el Apoyo Social en la Adherencia
A edades más avanzadas, la salud mental viene determinada no solo por el entorno físico y social, sino también por los efectos acumulativos de experiencias vividas y los factores estresantes específicos relacionados con el envejecimiento. En torno al 14,1 % de los adultos de 70 años o más tienen un trastorno mental, siendo las afecciones más frecuentes la depresión y la ansiedad.

El aislamiento social y la soledad, que aquejan a cerca de una cuarta parte de las personas mayores, son factores de riesgo cruciales para las afecciones de salud mental en etapas posteriores de la vida. Muchos adultos mayores sufren discriminación por motivos de edad (edadismo), lo que puede afectar gravemente a su salud mental. Además, uno de cada seis adultos mayores sufre malos tratos, a menudo por parte de sus propios cuidadores, lo que tiene graves consecuencias y puede provocar depresión y ansiedad, afectando indirectamente la adherencia a los tratamientos.
Es esencial reconocer y tratar con prontitud las afecciones de salud mental (y las consiguientes afecciones neurológicas y por uso indebido de sustancias) en los adultos mayores.
Estrategias para Fomentar la Adherencia y el Bienestar
Las estrategias de promoción y prevención en materia de salud mental dirigidas a los adultos mayores se centran en apoyar el envejecimiento saludable. Entre las principales figuran:
- Medidas para reducir la inseguridad financiera y la desigualdad en los ingresos.
- Programas para garantizar viviendas, edificios públicos y transportes seguros y accesibles.
- Apoyo social a los adultos mayores y a las personas que los cuidan.
- Apoyo a los comportamientos saludables, especialmente a seguir un régimen alimentario equilibrado, mantenerse físicamente activo, abstenerse del tabaco y disminuir el consumo de alcohol.
- Programas de salud y sociales dirigidos a grupos vulnerables, como las personas que viven solas o en zonas remotas y las que tienen una afección crónica.
Para los adultos mayores, la conexión social es particularmente importante para reducir factores de riesgo como el aislamiento social y la soledad, pudiendo mejorar considerablemente la salud mental positiva, la satisfacción con la vida y la calidad de vida. La protección contra el edadismo y el maltrato también es fundamental, incluyendo políticas y leyes contra la discriminación, intervenciones educativas y actividades intergeneracionales. Existen diversas intervenciones dirigidas a los cuidadores -entre ellas, cuidado de relevo, asesoramiento, educación, ayuda económica, psicoterapia- que pueden ayudarles a mantener una relación de cuidado buena y saludable que evite el maltrato de las personas mayores.
El incumplimiento de los tratamientos farmacológicos es un grave problema de salud pública y un reto para los sistemas sanitarios. Es por ello que evidenciar los factores predictores de la falta de adherencia es de gran interés para los profesionales sanitarios, especialmente para los farmacéuticos hospitalarios, con el fin de incrementar la atención en los pacientes que requieran más ayuda para la calidad y seguridad de su proceso farmacoterapéutico.