Introducción a la Esquizofrenia
La esquizofrenia es un trastorno mental grave que se caracteriza esencialmente por la presencia de psicosis, definida como la pérdida de contacto con la realidad y un grave deterioro en la evaluación de la misma. Este trastorno se manifiesta por distorsiones fundamentales y típicas de la percepción, el pensamiento y las emociones, que pueden presentarse en forma de embotamiento o falta de adecuación. A menudo, el trastorno compromete las funciones esenciales que otorgan a la persona la vivencia de su individualidad, singularidad y dominio de sí misma.
Aunque la claridad de la conciencia y la capacidad intelectual generalmente se conservan, con el tiempo pueden aparecer déficits cognoscitivos. La esquizofrenia es un problema mundial de salud mental que afecta a menos del 1% de la población mundial y es igualmente frecuente entre hombres y mujeres. Se estima que la prevalencia a lo largo de la vida está entre el 0,7 y el 1,5%. Su impacto en el gasto sanitario y social es muy elevado.
Los síntomas psicóticos de la esquizofrenia suelen aparecer entre el final de la adolescencia y la primera mitad de la cuarta década de vida, con una edad media de inicio de 24 años para los hombres y 27 para las mujeres. La detección y el tratamiento tempranos son cruciales para mejorar el funcionamiento a largo plazo. En algunos casos, la historia clínica puede revelar problemas de desarrollo temprano, como dificultades en la adquisición del lenguaje en la infancia, lo que resalta la complejidad de los antecedentes en individuos que posteriormente desarrollan esquizofrenia.
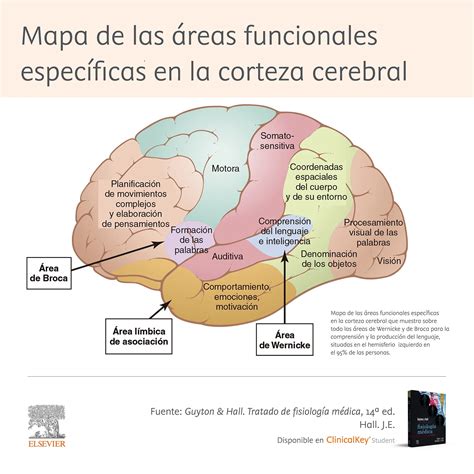
Etiología y Factores de Riesgo
La causa exacta de la esquizofrenia es desconocida, pero se considera multifactorial, implicando una combinación de factores genéticos y ambientales. Se piensa que es principalmente un problema biológico que conlleva alteraciones moleculares y funcionales en el cerebro.
Factores de Predisposición
- Predisposición genética: La esquizofrenia se presenta en familias y las personas con un progenitor o hermano afectado tienen un riesgo entre 5 y 11 veces mayor de sufrirla. En gemelos idénticos, el riesgo de que uno desarrolle esquizofrenia si el otro la padece es del 40 al 80%.
- Problemas pre, peri o postnatales: Se han estudiado factores como el estrés materno durante el embarazo, complicaciones del embarazo y parto, bajo peso al nacer y defectos de nacimiento.
- Infecciones virales: Ciertas infecciones, como el virus del herpes simple tipo 2, han sido consideradas.
- Factores ambientales: La exposición a hambruna o deficiencias nutricionales también se ha relacionado.
- Trauma y negligencia infantil: Experiencias adversas en la infancia pueden aumentar la predisposición.
Aunque no se piensa que sea causada principalmente por eventos vitales, ciertos factores externos, como estreses importantes de la vida y el uso de sustancias (especialmente cannabis), pueden actuar como desencadenantes en personas ya predispuestas.
Manifestaciones Clínicas de la Esquizofrenia
La esquizofrenia puede manifestarse de forma repentina (en días o semanas) o gradual (a lo largo de años). La gravedad y características de los síntomas varían, pero suelen ser lo suficientemente intensos como para interferir con la capacidad laboral, las interacciones sociales y el autocuidado. Al inicio, los síntomas pueden ser leves, manifestándose como retraimiento, desorganización o recelo, a menudo reconocidos retrospectivamente.
Categorías de Síntomas
Los síntomas de la esquizofrenia se agrupan generalmente en cinco categorías principales:
- Alucinaciones
- Delirios
- Discurso y pensamiento desorganizados
- Movimientos desorganizados
- Síntomas negativos
Las personas pueden presentar síntomas de cualquiera o de todas estas categorías, además de un deterioro cognitivo. Los síntomas pueden desencadenarse o empeorar por acontecimientos vitales estresantes o el consumo de drogas ilícitas.
Síntomas Positivos
Los síntomas positivos implican una distorsión de las funciones normales e incluyen:
- Delirios: Son falsas creencias que, a pesar de la evidencia que las contradice, la persona mantiene firmemente. Pueden ser de persecución (ser objeto de vigilancia), de referencia (mensajes dirigidos a ellos), de robo o inserción de pensamiento (otros leen o imponen pensamientos). Los delirios pueden ser:
- Extraños: Claramente inverosímiles, como la extracción de órganos sin cicatriz.
- No extraños: Situaciones que podrían darse en la vida real, como ser perseguido.
- Alucinaciones: Implican percibir (oír, ver, saborear, notar físicamente) cosas que nadie más percibe. Las alucinaciones auditivas, como oír voces que comentan o conversan entre sí, son las más habituales.
Desorganización
Esta categoría incluye trastornos del pensamiento y comportamientos extravagantes:
- Trastorno del pensamiento: Se manifiesta por la incoherencia del lenguaje o cambios constantes de un tema a otro. El lenguaje puede variar desde una leve desorganización hasta ser totalmente incomprensible.
- Comportamiento desorganizado (extravagante): Puede presentarse como tonterías infantiloides, agitación o un aspecto, higiene o conductas inapropiados. La catatonia es una forma extrema, donde la persona mantiene una postura rígida o, por el contrario, se mueve repentinamente y de manera aleatoria.
Síntomas Negativos
Los síntomas negativos conllevan una disminución o pérdida de las funciones emocionales y sociales normales. Son un elemento central de la enfermedad y se consideran el indicador más fiable de discapacidad a largo plazo. Los más frecuentes incluyen:
- Expresión emocional reducida: Poca o nula muestra de emoción, rostro inexpresivo, escaso contacto visual, falta de gestos emocionales.
- Pobreza del habla: Disminución en la productividad del lenguaje, con respuestas lacónicas que reflejan un vacío interior.
- Anhedonia: Disminución de la capacidad de experimentar placer, con poco interés en actividades previas.
- Falta de sociabilidad: Ausencia de interés por relacionarse con los demás.
- Falta de motivación (abulia): Deseo reducido de participar en actividades orientadas a objetivos.
Estos síntomas negativos a menudo se asocian a una pérdida general de la motivación, los objetivos y el sentido de propósito.

Deterioro Cognitivo
Se refiere a la dificultad para concentrarse, recordar, organizar, planificar y resolver problemas. Algunas personas no logran concentrarse para leer, seguir una película o instrucciones, o ignorar distracciones. Esto dificulta tareas que implican atención al detalle, desarrollo de procedimientos complejos, toma de decisiones y comprensión de interacciones sociales. La gravedad del deterioro cognitivo determina en gran medida la discapacidad global de las personas esquizofrénicas.
Comorbilidades y Riesgos Asociados
- Suicidio: Aproximadamente entre el 4 y el 10% de las personas con esquizofrenia mueren por suicidio, y alrededor del 35% lo intentan. El suicidio es la principal causa de muerte prematura, reduciendo la esperanza de vida en un promedio de 15 años. El riesgo es mayor en hombres jóvenes, con trastorno por uso de sustancias, síntomas depresivos, desesperanza, desempleo, o tras un episodio psicótico o alta hospitalaria.
- Violencia: Contrariamente a la opinión popular, las personas con esquizofrenia presentan solo un ligero aumento del riesgo de comportamiento violento. Las amenazas y arrebatos agresivos menores son más frecuentes. El riesgo de violencia aumenta con el consumo de alcohol o drogas ilícitas, delirios de persecución, alucinaciones que instan a actos violentos, o falta de adherencia al tratamiento.
- Alteraciones metabólicas y otros hábitos de vida: Las personas con esquizofrenia tienen tasas más altas de problemas somáticos y una menor esperanza de vida. La obesidad, el sobrepeso, el tabaquismo, el sedentarismo y los malos hábitos dietéticos son comorbilidades comunes que se relacionan directamente con patologías médicas potencialmente mortales. La prevalencia del consumo de tabaco en la esquizofrenia es de dos a tres veces mayor que en la población general.
Diagnóstico de la Esquizofrenia
No existen pruebas de laboratorio definitivas para diagnosticar la esquizofrenia. El diagnóstico se basa en una evaluación integral de los antecedentes y síntomas de la persona, siguiendo criterios estándar de diagnóstico psiquiátrico.
Criterios Diagnósticos
La esquizofrenia se diagnostica cuando se cumplen las siguientes condiciones:
- Presencia de dos o más síntomas característicos (delirios, alucinaciones, lenguaje desorganizado, comportamiento desorganizado, síntomas negativos), siendo al menos uno de ellos delirios, alucinaciones o lenguaje desorganizado.
- Estos síntomas causan un deterioro significativo en el funcionamiento laboral, escolar o social desde el inicio de la enfermedad.
- Los síntomas de la enfermedad son continuos durante al menos 6 meses.
La información de familiares, amigos o profesores es crucial para establecer la fecha de inicio. Se realizan pruebas de laboratorio para descartar trastornos por uso de sustancias o condiciones médicas subyacentes (neurológicas, hormonales, como tumores cerebrales o epilepsia) que puedan simular psicosis.
Clasificación de la Esquizofrenia
En la actualidad, la esquizofrenia se clasifica en diferentes subtipos según los síntomas y el curso de la evolución. Los esquemas de clasificación más ampliamente utilizados son el DSM-IV-TR y la CIE-10:
| CIE-10 | DSM-IV-TR |
|---|---|
| Paranoide | Paranoide |
| Hebefrénica | Desorganizada |
| Catatónica | Catatónica |
| Indiferenciada | Indiferenciada |
| Simple | |
| Residual | Residual |
¿Qué es Esquizofrenia?
Caso Clínico: Abordaje Integral de un Paciente con Esquizofrenia Paranoide
Se presenta el caso de un paciente con esquizofrenia, destacando el proceso de enfermería y los desafíos en su manejo.
Datos Generales y Antecedentes
Paciente varón de 34 años de edad, soltero y sin hijos, que convive con su madre en el domicilio familiar. Se encuentra en proceso de valoración para obtener grado de minusvalía y solicitar una pensión.
- Antecedentes Personales Orgánicos: Sin antecedentes orgánicos de interés.
- Antecedentes Personales Psiquiátricos: Primer contacto con Salud Mental en 2001, con un primer ingreso en la Unidad de Hospitalización. El curso de la enfermedad se ha caracterizado por diversos ingresos debido a la escasa adherencia al tratamiento farmacológico. Tras su último ingreso en abril de 2008, fue derivado al Hospital de Día de Salud Mental, del que recibió el alta en mayo de 2010. Su asistencia y participación en las actividades terapéuticas ha sido muy irregular.
- Antecedentes Familiares: Convive con su madre, diagnosticada de Trastorno Bipolar, también seguida en la Unidad de Salud Mental Comunitaria. Su padre, que ya no vive en el domicilio familiar, actúa como referente y a veces supervisa la asistencia a las consultas, aunque en los últimos meses el paciente acude solo con más frecuencia.
Enfermedad Actual
Actualmente diagnosticado de Esquizofrenia Paranoide (F20.0), se encuentra psicopatológicamente estable. Presenta un marcado predominio de sintomatología negativa en su cuadro. Los síntomas positivos han estado ausentes desde el alta del Hospital de Día de Salud Mental en 2010. Tiene buena adherencia al tratamiento inyectable (depot), aunque la adherencia al tratamiento oral es dudosa.
Valoración de Enfermería por Patrones Funcionales de Salud
La valoración detallada del paciente por patrones funcionales de salud reveló:
- Patrón Percepción - Manejo de Salud: Buen estado general, aunque a veces descuida su aspecto e higiene. Tiene conciencia de enfermedad, pero conocimientos escasos sobre su patología y tratamiento. Cumple el tratamiento Depot, a veces acompañado por su padre. Es fumador de unos 20 cigarrillos diarios. No presenta alergias conocidas.
- Patrón Nutricional - Metabólico: Peso de 103 kg, talla de 1,85 m, IMC de 30 (obesidad). Ingesta de agua de 3 o 4 vasos diarios. Dieta inadecuada, basada principalmente en leche entera (4-5 litros diarios), con escaso consumo de otros alimentos. Presenta una ingesta desorganizada y compulsiva de leche, sin comer con el resto de la familia. Falta de higiene dental y algunos molares. Mucosa oral hidratada e íntegra. Sialorrea nocturna. Piel hidratada, íntegra, algo pálida por escasa exposición solar. Conocimientos limitados sobre alimentación equilibrada.
- Patrón Eliminación: 4-5 micciones diarias, continente. Orina de características normales. Estreñimiento, no usa laxantes. Sudoración frecuente en consulta.
- Patrón Actividad - Ejercicio: Frecuencia cardíaca de 80 ppm, respiración eupneica, TA de 109/79 mmHg. Expresión facial relajada, comportamiento motor controlable. Movilidad sin limitaciones. Es independiente para las Actividades Básicas de la Vida Diaria (ABVD). No realiza ejercicio físico regular ni desea participar en actividades de consumo de energía.
- Patrón Sueño - Descanso: Duerme 8 horas, pero con ciclo de sueño alterado (se acuesta tarde y se levanta a mediodía). Precisa medicación hipnótica para conciliar el sueño.
- Patrón Cognitivo - Perceptivo: Expresión facial relajada, mantiene la mirada. Conducta motora adecuada. Estado de conciencia alerta. Orientado en persona y espacio, a veces desorientado en tiempo. Atención mantenida. Memoria no alterada. No se aprecian alteraciones en la percepción. Contenido del pensamiento normal. Curso del pensamiento bradipsíquico. Expresión del lenguaje escasa y repetitiva, con respuestas estereotipadas, aunque a veces capaz de comunicarse de forma más fluida.
- Autopercepción - Autoconcepto: Contacto normal. Reactividad emocional adecuada al contexto, aunque tonalidad afectiva aplanada. Autoestima y autoconcepto no valorables. Sin ideación autolítica ni conductas auto o heteroagresivas.
- Patrón Rol - Relaciones: Tiene dos hermanos. No tiene pareja ni hijos. No existen conflictos en las relaciones familiares, que considera satisfactorias. Vive con su madre dependiente. No establece relaciones sociales con otras personas ni participa en actividades grupales ocupacionales o de ocio. No trabaja ni estudia.
- Patrón Sexualidad - Reproducción: No mantiene relaciones sexuales ni presenta disfunción sexual.
- Patrón Adaptación - Tolerancia al Estrés: Ansiedad y estrés controlados. Dificultad para adaptarse a cambios.
- Patrón Valores - Creencias: No profesa ninguna religión ni especifica valores importantes en su vida.

Plan de Cuidados y Evolución
Durante el seguimiento del paciente en la Unidad de Salud Mental Comunitaria, se realizaron diversas intervenciones:
- Educación para la salud: Enfocada en hábitos de vida saludables (alimentación, ejercicio físico) mediante entrevistas individuales y familiares, y técnicas de entrevista motivacional.
- Programas grupales: Inclusión en programas de promoción de estilos saludables de vida y abandono del hábito tabáquico.
- Fomento de la socialización: Animación a participar en actividades grupales y asociativas.
A pesar de estas actuaciones, los cambios hacia hábitos de vida más saludables y las mejoras en su funcionamiento social han sido limitados. El principal aspecto positivo es la adherencia al tratamiento farmacológico depot (antipsicótico intramuscular), que ha mantenido controlada la sintomatología positiva, evitando descompensaciones e ingresos hospitalarios. La importante presencia de sintomatología negativa (apatía, abulia, insociabilidad, aislamiento) dificulta la motivación para adoptar cambios saludables.
La intervención se ha priorizado en alimentación y ejercicio físico, posponiendo el abordaje del tabaquismo para una etapa posterior si se logran mejoras en los objetivos iniciales. Aunque los conocimientos del paciente sobre su enfermedad son escasos y la generación de cambios es difícil, es consciente de su problema de salud mental y ha sido constante en el cumplimiento del tratamiento farmacológico y la asistencia a las consultas de seguimiento de enfermería.
Enfoque Terapéutico y Desafíos
El tratamiento de la esquizofrenia es integral y combina diferentes estrategias.
Tratamiento Farmacológico
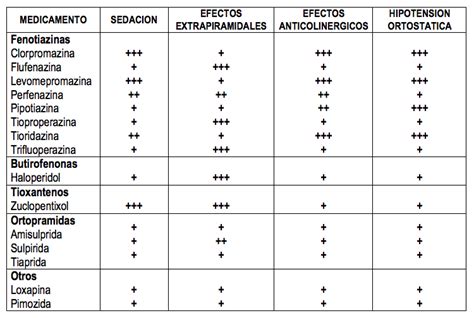
Los medicamentos antipsicóticos son la base del tratamiento. Estos se dividen en:
- Antipsicóticos típicos (primera generación): Actúan principalmente sobre los síntomas positivos.
- Antipsicóticos atípicos (segunda generación): Tienen un perfil más amplio, actuando sobre síntomas positivos, negativos y cognitivos, con menos efectos extrapiramidales. Sin embargo, pueden asociarse a alteraciones metabólicas como diabetes mellitus, obesidad y dislipidemia.
La elección entre monoterapia y combinación de antipsicóticos, así como la adherencia farmacológica, son aspectos cruciales. El tratamiento inyectable depot ha demostrado ser útil en casos de adherencia parcial, como el descrito. Es fundamental monitorizar los efectos secundarios, incluyendo síndromes neurolépticos malignos, y manejar las comorbilidades metabólicas.
Intervenciones No Farmacológicas
Estas intervenciones complementan el tratamiento farmacológico y son esenciales para la rehabilitación y mejora de la calidad de vida:
- Rehabilitación cognitiva: Dirigida a mejorar las funciones mentales como la atención, memoria y resolución de problemas.
- Programas de entrenamiento en habilidades sociales: Para mejorar las interacciones interpersonales y la integración comunitaria.
- Apoyo comunitario: Actividades de soporte que facilitan la inclusión social y laboral.
- Psicoterapia: Terapias individuales y grupales para abordar aspectos emocionales y de afrontamiento.
- Educación familiar: Ofrece herramientas a las familias para comprender y apoyar al paciente, mejorando la comunicación y el entorno.
- Rehabilitación de base comunitaria: Herramientas de participación que fomentan la autonomía y la inserción social.
Desafíos en el Manejo
Las personas con enfermedades mentales graves, como la esquizofrenia, tienen tasas más altas de problemas somáticos y una menor esperanza de vida. Esto se debe a:
- Mayor prevalencia de estilos de vida no saludables (tabaquismo, sedentarismo, mala alimentación).
- Factores propios de la enfermedad (por ejemplo, la abulia dificulta la adopción de hábitos saludables).
- Efectos secundarios de los tratamientos farmacológicos (alteraciones metabólicas).
- Menor accesibilidad a una atención sanitaria continuada y adecuada, debido principalmente al estigma.
La marcada presencia de sintomatología negativa (apatía, abulia, insociabilidad) dificulta la motivación para adoptar cambios hacia hábitos de vida saludables y para la integración en grupos de promoción de la salud o actividades ocupacionales y de ocio.