La atención a las personas mayores, especialmente aquellas que se encuentran en estado crítico o experimentan cambios significativos en su comportamiento, representa un desafío complejo y multifacético para familias y profesionales de la salud. El envejecimiento de la población es una realidad creciente que demanda una atención destacada, generando importantes necesidades en el ámbito sanitario, incluidas las Unidades de Cuidados Intensivos (UCI).
Es crucial prestar atención a los cambios de conducta que se producen durante la vejez y a las razones que los motivan, así como comprender las particularidades de la atención médica intensiva y la fragilidad que pueden afectar a este grupo poblacional. Este enfoque integral busca asegurar que las personas mayores reciban cuidados dignos y adecuados, promoviendo su calidad de vida en todas las etapas.
La Realidad del Envejecimiento y sus Demandas Sanitarias
El creciente número de ancianos en nuestra sociedad conlleva un incremento en las demandas sanitarias y, dentro de ellas, las de los cuidados intensivos. España, siendo uno de los países con una de las esperanzas de vida al nacer más altas del mundo, es un claro ejemplo de esta tendencia. La tasa de vejez (personas mayores de 65 años) es del 17,03%, con un índice de senectud (porcentaje de mayores de 85 años respecto a los mayores de 65 años) del 11,99%. Se prevé que el grupo de mayores de 80 años experimentará el mayor crecimiento en los próximos años.
Criterios de Definición: Anciano y Paciente Geriátrico
Es fundamental delimitar qué se considera por persona anciana y qué por paciente geriátrico, ya que no existe unanimidad en los criterios de edad, utilizando distintos límites como 65, 70 o 75 años. El más extendido es la edad social, ligada a la jubilación a los 65 años, aunque este criterio es insuficiente e incluso equivocado. Desde un punto de vista sociodemográfico y siguiendo la terminología anglosajona, se clasifican como "young old" a las personas entre 65 y 75 años, "old old" de 75 a 85 años, y "oldest old" a quienes superan los 85 años.
Sin embargo, la edad cronológica no es el único factor determinante; también lo son las condiciones de la persona. Se define como paciente geriátrico a la persona mayor de 75 años que, además, presenta dos o más de las siguientes circunstancias: tendencia a la invalidez física, problemática mental acompañante, presencia de patología asociada o problemática social. Bajo esta definición, se incluyen el 45% de los mayores de 85 años hospitalizados y el 30% de los menores de 85 años hospitalizados. Asimismo, el 30% de los pacientes mayores de 75 años serán pacientes geriátricos.
Derechos y Avances para las Personas Mayores
El elevado envejecimiento de la población es un logro social, resultado del desarrollo de los cuidados médicos y las condiciones de vida, que debe considerarse como un éxito histórico. La vejez puede ser una etapa de la vida tan positiva como cualquier otra, llena de satisfacciones y calidad de vida, sin que deba haber discriminación por razón de edad. Por ejemplo, estudios indican que en Francia el 56% de las personas mayores de 80 años gozan de buena salud, y en España, solo el 20% percibe su estado de salud como malo o muy malo.
Nunca debe relacionarse la vejez con el final de la vida. Los importantes avances tecnológicos y terapéuticos en las UCI, junto con otras mejoras sociales, han disminuido la mortalidad de muchas enfermedades y aumentado la esperanza de vida. Los ancianos de hoy, quienes han contribuido a estos avances, tienen derecho a beneficiarse de ellos, recibiendo cuidados dignos hasta el final de su vida.
Envejecimiento y la Asistencia Sanitaria Intensiva
El incremento de personas mayores conlleva un aumento de las demandas sanitarias, incluyendo los cuidados intensivos. Estudios recientes demuestran que el porcentaje de pacientes mayores de 70 años ingresados en UCI ha crecido en las últimas décadas, requiriendo mayor actividad de tratamientos y procedimientos.
Se prevé que el bienestar económico de las personas mayores seguirá mejorando, lo que, junto a una mejor imagen social de los ancianos y generaciones más preparadas, acarreará una mayor exigencia de cuidados médicos, ingresos hospitalarios y una demanda creciente de cuidados intensivos. Ante esta realidad, los agentes sanitarios deben asegurar la accesibilidad, calidad y sostenibilidad financiera de la asistencia, considerando las preferencias de los pacientes, su calidad de vida y la relación coste/beneficio de los procedimientos aplicados, evitando tratamientos inadecuados o futiles.
Cambios de Comportamiento y Agresividad en el Adulto Mayor
La agresividad en las personas mayores puede convertirse en un problema significativo para el entorno familiar y los cuidadores. Lidiar con estos cambios de personalidad y los trastornos de conducta en personas mayores, que se manifiestan como agresividad, irritabilidad o resistencia, es un reto. Comprender y manejar adecuadamente estas situaciones es crucial para mantener un ambiente saludable y comprensivo.
Las alteraciones en el comportamiento de las personas mayores pueden ser un rasgo característico del proceso de envejecimiento, donde se producen cambios importantes a nivel psíquico y emocional. Los problemas más graves surgen cuando estas modificaciones conductuales se manifiestan de forma agresiva. Estos síntomas son señales de alerta importantes y pueden requerir atención médica y apoyo emocional.
Diagnosticar un trastorno de comportamiento no siempre es un desafío clínico, dado que los síntomas son relativamente fáciles de identificar. Si en años anteriores los ancianos nunca mostraron un comportamiento agresivo, su aparición puede deberse a una patología subyacente. Los cambios de conducta no siempre tienen por qué tender hacia la agresividad, pero cuando lo hacen, pueden comprometer la integridad física y psicológica de cuidadores y personas mayores.
Causas Subyacentes de la Agresividad
La agresividad en los ancianos suele ser un síntoma de una condición subyacente más que un cambio intencional en su comportamiento.
Enfermedades Neurodegenerativas
- Alzheimer y demencia: Enfermedades como el Alzheimer o la demencia pueden provocar pérdida de memoria y agresividad. La relación entre demencia y agresividad en ancianos es compleja, ya que la persona mayor experimenta cambios cerebrales que alteran su capacidad de controlar emociones y comportamientos. La agresividad verbal en ancianos a menudo surge de la frustración o confusión, como la incapacidad para encontrar las palabras adecuadas.
- Agresividad repentina: Un anciano que generalmente es tranquilo podría tener un estallido de ira debido a un dolor repentino, confusión momentánea o sentirse invadido en su espacio personal. Por ejemplo, una madre con Alzheimer puede mostrar agresividad física debido a la desorientación y el miedo que la enfermedad provoca. Es crucial recordar que estas reacciones son síntomas de su enfermedad y no reflejan su verdadera naturaleza.
- Otros síntomas: Además de la agresividad, se pueden observar olvido, desorientación, falta de concentración o fatiga. Estos síntomas son los que complementan el diagnóstico de enfermedades como el Alzheimer.
Factores Emocionales y Ambientales
- Aislamiento y tristeza: El aislamiento social y la tristeza pueden ser causas subyacentes de problemas de agresividad. Pasar tiempo con los ancianos y mantenerlos ocupados con actividades programadas puede ayudar a disminuir estas respuestas.
- Estrés y depresión: Ciertos comportamientos pueden ser origen de situaciones de estrés o alguna situación que ponga en riesgo su tranquilidad. Una persona mayor que, tras dejar de trabajar, se vuelve más activa, nerviosa, verbalmente agresiva, critica a todos y olvida cosas, podría estar experimentando síntomas de depresión o el inicio de una enfermedad grave. Un historial de depresión también puede influir en reacciones violentas ante cambios de tono de voz o contrariedades.
Qué tratamiento usar ante un comportamiento agresivo de un paciente con demencia
Estrategias de Manejo y Comunicación
Para un correcto manejo de estas situaciones complicadas, es importante tener en cuenta que la agresividad no solo se manifiesta como violencia física o verbal. Las conductas agresivas en las personas mayores implican un mayor desgaste y agotamiento para los cuidadores y familiares.
Consejos Prácticos para Cuidadores
- Educación y Comprensión: Infórmate sobre los trastornos de conducta en personas mayores. Comprender que estos cambios pueden ser parte de condiciones como la demencia o estar relacionados con la pérdida de memoria y agresividad ayuda a empatizar.
- Comunicación Efectiva: Habla de manera clara y tranquila. Evita discutir o confrontar directamente, ya que esto puede aumentar la agresividad. El lenguaje corporal debe ser relajado, seguro y no amenazante. Evita acercarte demasiado a la persona mientras no se calme.
- Entorno Seguro: Modifica el entorno para reducir los factores de estrés. Un ambiente tranquilo y familiar puede disminuir la probabilidad de episodios agresivos, evitando ruidos y estímulos innecesarios.
- Actividades Adaptadas: Promueve actividades de interés para el anciano, esto puede canalizar sus energías y reducir la frustración. Mantenerlos ocupados con actividades de estimulación cognitiva (lectura, recopilación de fotos) o sociales puede ser muy beneficioso.
- Soporte Profesional: No dudes en buscar ayuda de profesionales en geriatría, psicología o servicios sociales. Ellos pueden ofrecer estrategias específicas y apoyo para manejar los cambios de conducta en la tercera edad y asesorar sobre los apoyos y soluciones de cuidado.
- Cuidado Personal del Cuidador: Es vital que los cuidadores también cuiden de su salud mental y física. Si un cuidador se toma la ofensa como algo personal, la relación puede deteriorarse. Mantener la distancia emocional y comprender que el anciano está expresando un problema mayor es fundamental.
- Consultar al médico: Ante episodios recurrentes e injustificados de agresividad, es importante comunicar la situación al médico del anciano. Estos comportamientos pueden generarse producto de su enfermedad o edad, y un seguimiento o posible tratamiento médico puede ayudar a disminuirlos.
La comunicación, el ejercicio físico, las terapias grupales y con animales, la musicoterapia, o técnicas de relajación son muchas maneras de evitar que las conductas agresivas en los adultos mayores se conviertan en algo habitual. Contar con personal especializado puede ser lo más recomendable, especialmente cuando se trata de ancianos con síntomas de demencia senil agresiva o estados avanzados de Alzheimer. En estos casos, la paciencia con las personas mayores es clave.
El Paciente Anciano en la Unidad de Cuidados Intensivos (UCI)
Las Unidades de Pacientes Críticos (UPC) y las unidades de emergencia son un eslabón muy importante en el esquema de atención en salud. La asistencia a los pacientes ancianos en las UCI de nuestro país no es una preocupación nueva, sino que se ha considerado desde hace varias décadas. Los estudios demuestran el crecimiento del porcentaje de pacientes mayores de 70 años en UCI, sometidos a una mayor actividad de tratamientos y procedimientos.
Un paciente anciano en la UCI presenta particularidades, como una mayor frecuencia de muerte. Además, hay cambios en la composición bioquímica de los tejidos, diversidad de cambios fisiológicos (como el deterioro progresivo de la función renal) y una mayor vulnerabilidad a enfermedades sépticas y cardiovasculares. También se observa una falta de capacidad para adaptarse a cambios ambientales, como se evidenció en la ola de calor de Europa en 2003, que afectó desproporcionadamente a mayores de 75 años.
Decisiones Clínicas y Consideraciones Bioéticas
El problema de la atención al anciano en la UCI es difícil de enfocar únicamente desde la perspectiva de la evidencia científica, requiriendo considerar aspectos desde el prisma de la bioética. Los profesionales sanitarios deben asegurar accesibilidad, calidad y sostenibilidad financiera, teniendo en cuenta:
- Preferencias de los pacientes: Deben ser la base de la toma de decisiones. Las voluntades anticipadas son una herramienta de gran utilidad en pacientes ancianos en UCI, aunque su desconocimiento es común.
- Calidad de vida: Es un determinante fundamental de la evolución del paciente. El concepto de salud se ha modificado, basándose no solo en la ausencia de enfermedades, sino en la percepción de bienestar físico, mental y social. Diferentes estudios afirman que la calidad de vida previa es el determinante fundamental de la evolución de los pacientes.
- Relaciones coste/beneficio y coste/eficiencia: Son escasos los estudios económicos que analizan la efectividad y eficiencia de los procedimientos en UCI. Aunque algunos estudios sugieren que a mayor edad la relación coste/efectividad de la ventilación mecánica es desfavorable, otros no encuentran una influencia determinante. Es responsabilidad de los profesionales implicarse en la racionalización de las intervenciones.
- Tratamientos inadecuados: Las personas mayores tienen derecho a morir con dignidad, recibiendo asistencia médica adecuada, sin sufrimiento, sin prolongaciones irracionales de su vida y sin manipulaciones médicas innecesarias. La muerte en la UCI puede no ser el peor resultado, sino una muerte larga y dolorosa sometiendo al paciente a cuidados potencialmente ineficientes. Las medidas de limitación del esfuerzo terapéutico son una realidad en las UCI, siendo los pacientes ancianos un grupo susceptible.
Límites de la Longevidad Humana y Avances Médicos
Los avances médicos continuos hacen impredecible una edad límite en el futuro. La media de edad de los pacientes en las UCI ha aumentado, y cada día más enfermos se someten a técnicas antes contraindicadas en edades avanzadas (trombólisis, hemodinámica o radiología invasivas, cirugía coronaria, etc.). Algunos expertos en bioética han propuesto limitar la alta tecnología en ancianos a partir de cierta edad, argumentando que el aumento de la demanda y las tecnologías podría llevar a la quiebra de los sistemas sanitarios y a situaciones de injusticia.
Evidencia Científica en la Atención Crítica del Anciano
En el avance tecnológico actual, es crucial proporcionar cuidados auténticos y una correcta atención a las necesidades de los pacientes y sus allegados. Deben determinarse las preferencias de los pacientes (directamente o a través de familiares), sin olvidar aspectos importantes de la recuperación de los ancianos tras un proceso crítico, como el deterioro cognitivo a largo plazo y las dificultades físicas por deterioro neuromuscular.
Algunos estudios revelan resultados importantes para la toma de decisiones clínicas:
- La aplicación de ventilación mecánica en pacientes mayores de 70 años asocia una mortalidad muy superior al resto de grupos de edad.
- La ventilación mecánica prolongada en pacientes mayores de 80 años muestra una pobre relación coste-efectividad, especialmente si la suma de edad más los días de ventilación mecánica es superior a 100.
- Una edad mayor o igual a 65 años es un factor independiente asociado a la mortalidad en la UCI.
- Se ha observado una mortalidad del 68,1% en pacientes mayores de 85 años, que puede llegar al 86% si se asocia a fallo de dos órganos y al 100% si se asocia al fallo de tres o más órganos.
- La edad, aunque no siempre es un factor independiente de la mortalidad en la UCI, se relaciona con un incremento de la mortalidad a los tres meses, especialmente en grupos de 80 a 84 años y, más aún, en los de 85 o más.
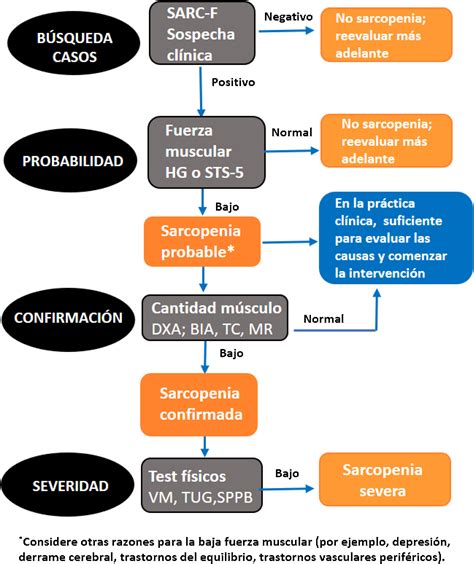
La Fragilidad en el Anciano: Un Síndrome Geriátrico Crucial
La fragilidad en el anciano es un tema de gran importancia en el cuidado de la salud de las personas mayores. Se refiere a un estado de vulnerabilidad física y funcional que hace a los adultos mayores más susceptibles a enfermedades, lesiones y pérdida de autonomía. No es simplemente una consecuencia natural del envejecimiento, sino un síndrome clínico complejo que implica una disminución en la reserva fisiológica y la capacidad de adaptación del cuerpo.
¿En qué Consiste la Fragilidad?
Algunos adultos mayores pueden sufrir una serie de cambios físicos y funcionales que los hacen más susceptibles a lesiones, enfermedades y una disminución de su bienestar.
Signos y Síntomas Comunes
- Pérdida de peso no intencional: Particularmente la reducción de masa muscular, puede ser un indicador de fragilidad.
- Debilidad muscular: La debilidad generalizada, especialmente en las extremidades, puede afectar la movilidad y la capacidad funcional.
- Fatiga y agotamiento rápido: Experimentar fatiga extrema y agotamiento inmediato incluso con actividades cotidianas simples.
- Riesgo de caídas y fracturas: La fragilidad aumenta significativamente este riesgo, lo que puede derivar en complicaciones físicas y una disminución de la calidad de vida.
Tipos de Fragilidad
Este síndrome puede manifestarse de diversas formas y ser el resultado de diferentes factores:
- Fragilidad física: Se refiere a la disminución de la fuerza muscular, resistencia y función física general, resultando en movilidad reducida, aumento del riesgo de caídas y mayor dependencia.
- Fragilidad mental: Implica una disminución de la función cognitiva, con problemas de memoria, dificultades de atención y deterioro del procesamiento mental, afectando la capacidad para ejecutar tareas básicas y mantener la autonomía.
- Fragilidad nutricional: Se produce por una ingesta inadecuada de nutrientes esenciales, lo que puede desembocar en pérdida de peso no intencional, debilidad muscular y una mayor vulnerabilidad frente a caídas y enfermedades.
Fragilidad y Sarcopenia: Una Conexión Bidireccional
La sarcopenia es la pérdida gradual de masa muscular y fuerza que ocurre con la edad, siendo un componente clave de la fragilidad y contribuyendo a la disminución de la función física y la calidad de vida. La relación entre fragilidad y sarcopenia es bidireccional y estrechamente vinculada:
- Sarcopenia como causa de fragilidad: La pérdida de masa muscular es un factor de riesgo importante para la fragilidad, ya que debilita los músculos necesarios para realizar actividades cotidianas, aumenta el riesgo de caídas y limita la movilidad.
- Fragilidad como causa de sarcopenia: La fragilidad en sí misma puede acelerar la pérdida de masa muscular, ya que la inactividad física y la mala nutrición, comunes en personas frágiles, contribuyen a la sarcopenia.
Consecuencias de la Sarcopenia en Personas Mayores
- Mayor riesgo de caídas y fracturas: La debilidad muscular aumenta la probabilidad de caídas, con consecuencias graves como fracturas de cadera.
- Disminución de la independencia: La pérdida de fuerza y resistencia dificulta la realización de actividades de la vida diaria, llevando a la dependencia.
- Aumento de la mortalidad: La sarcopenia se ha asociado con un mayor riesgo de mortalidad en personas mayores.
Prevención y Cuidados para el Adulto Mayor Frágil
La fragilidad en las personas mayores puede ser un desafío, pero existen medidas preventivas que pueden ayudar a mantener la salud y la calidad de vida en la tercera edad. El envejecimiento activo puede contribuir sensiblemente a que mantengan su autonomía, retrasando el alto riesgo de progresión de pasar de la fragilidad a la dependencia.
Estrategias de Prevención
- Promover una dieta equilibrada: Una alimentación saludable y equilibrada, rica en nutrientes esenciales como proteínas, vitaminas y minerales, ayuda a prevenir la fragilidad nutricional y promueve la salud ósea y muscular.
- Fomentar la actividad física regular: El ejercicio regular, adaptado a las necesidades y capacidades individuales (caminar, nadar, yoga o pilates), ayuda a fortalecer los músculos, mejorar la resistencia y mantener la movilidad.
- Realizar revisiones médicas periódicas: Ayudan a detectar problemas de salud que puedan estar provocando la fragilidad. Es importante mantenerse al día con exámenes de salud preventivos y seguir las recomendaciones médicas.
- Fomentar la participación social: Mantenerse activo socialmente puede ayudar a prevenir la fragilidad mental. Participar en actividades comunitarias, reuniones sociales y eventos culturales promueve la salud mental y el bienestar emocional.
- Mejorar la seguridad en el hogar: Crear un entorno seguro en el hogar (instalando pasamanos, suprimiendo obstáculos y mejorando la iluminación) reduce el riesgo de caídas y lesiones.
- Mantener una rutina de sueño saludable: El sueño adecuado y reparador es crucial para mantener la salud y prevenir la fragilidad, mejorando la calidad del sueño y la salud general.
Factores de Riesgo Modificables y No Modificables
Los factores que influyen en la fragilidad pueden ser:
- No modificables: Edad (disminución natural de masa muscular y ósea), sexo (mayor riesgo en mujeres post-menopáusicas), historia familiar y genética.
- Modificables: Sedentarismo (falta de actividad física), mala nutrición (dieta pobre en nutrientes), enfermedades crónicas (diabetes, hipertensión, enfermedades cardíacas), polifarmacia (uso de múltiples medicamentos con efectos secundarios), depresión y aislamiento social (afectan la motivación).
El Papel de la Gimnasia
La gimnasia para personas mayores es una intervención eficaz para combatir la fragilidad al:
- Fortalecer los músculos para prevenir la sarcopenia.
- Mejorar el equilibrio para reducir el riesgo de caídas.
- Aumentar la flexibilidad para mejorar la movilidad.
- Mejorar la salud cardiovascular.
- Promover la salud mental, mejorando el estado de ánimo y reduciendo el estrés.
Qué tratamiento usar ante un comportamiento agresivo de un paciente con demencia
Cuidados Especializados para el Adulto Mayor Frágil
Debemos proporcionar un entorno seguro y acogedor que promueva la salud y el bienestar de nuestros mayores. Los cuidados deben ser adaptados a la condición de cada persona, y algunos de ellos incluyen:
- Programas personalizados de nutrición: Planes de comidas desarrollados con nutricionistas para satisfacer necesidades específicas.
- Atención médica especializada: Equipo médico y de enfermería disponible para monitoreo continuo.
- Terapias de ejercicio específicas: Programas adaptados para mejorar la fuerza muscular, movilidad y resistencia.
- Atención centrada en la persona: Foco en la autodeterminación, valorando capacidades y particularidades para empoderar.
- Coordinación de equipos profesionales: Cooperación constante entre profesionales para elaborar diagnósticos y planes de cuidados personalizados, facilitando la autonomía.
En definitiva, todos los servicios asistenciales tienen por objetivo proporcionar un cuidado individual, siempre en función de las particularidades, informe clínico y grado de dependencia de cada adulto mayor.