Introducción al Proceso de Fin de Vida
El fin de vida se define como el período anterior al momento de la muerte de una persona, caracterizado por una disminución progresiva de las funciones vitales. Durante esta etapa, los pacientes permanecen con vida y conservan la capacidad de experimentar síntomas y emociones, de manera similar a cualquier persona sin una enfermedad activa.
A nivel social, tanto en las comunidades como en las familias, el proceso de muerte es un tema poco abordado. Esta falta de diálogo a menudo resulta en una carencia de conocimientos o herramientas adecuadas cuando llega el momento de enfrentar esta situación, dificultando brindar a la persona un tránsito hacia una muerte tranquila y digna.
La Dignidad en el Fin de Vida
Es fundamental comprender que el proceso de fin de vida es una experiencia inherentemente individual. El derecho a la vida incluye el derecho a vivir una muerte digna y, más aún, un proceso de fin de vida digno, entendiéndose este como una parte integral de la existencia. Desde la perspectiva de la bioética, existe un derecho inherente a todo ser humano a morir con dignidad. Al ser un acto personal y único para cada individuo y familia, un "buen morir" siempre estará ligado a los valores culturales y/o religiosos de cada persona.
La Importancia de los Cuidados Paliativos
La literatura médica y científica es extensa en demostrar los significativos beneficios que la incorporación de los Cuidados Paliativos (CC.PP) ofrece para el alivio del sufrimiento en pacientes con enfermedades graves o incurables. En este sentido, los equipos de cuidados paliativos deben desarrollar habilidades y capacidades que permitan implementar intervenciones y tratamientos para un manejo adecuado del proceso de fin de vida de los pacientes. En general, estos equipos deben contar con profesionales capacitados para acompañar tanto a los pacientes como a sus familiares en esta fase.
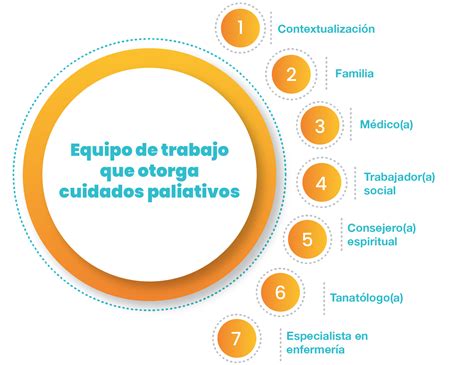
Reconocimiento de la Fase Final de Vida
Detección y Desafíos
Si bien no existen pruebas diagnósticas que determinen con absoluta certeza la entrada a la fase final de la vida, se observan cambios frecuentes en el funcionamiento del cuerpo que pueden orientar al equipo de salud y a la familia para reconocer este período. Se conoce como "situación de últimos días" o "síndrome de muerte inminente" a aquella que precede a la muerte de forma gradual, caracterizada por un deterioro físico, emocional y de la conciencia, con un pronóstico de vida de horas o menos de una semana. Este es el período en el que claramente se reconoce que el paciente está en el proceso de fallecimiento.
No obstante, no hay pruebas o exámenes que permitan determinar con certeza la entrada de una persona en esta situación, por lo que su reconocimiento se describe como una combinación de ciencia y arte. Sin embargo, existen signos y síntomas que se presentan con frecuencia al final de la vida y que orientan al equipo de salud.
Signos y Síntomas Comunes en los Últimos Días
Los signos y síntomas pueden distribuirse en tempranos o precoces, y tardíos, según el tiempo aproximado previo a la muerte en que surgen. Múltiples síntomas afectan a personas con enfermedades avanzadas, y algunos pueden empeorar al acercarse el momento de la muerte, siendo comunes en la fase final.
Síntomas Físicos
- Dolor: Es uno de los síntomas más temidos. Aproximadamente el 40% de las personas que fallecen hospitalizadas presentan dolor moderado a severo en los últimos 3 días de vida.
- Disnea (Falta de Aire): Es una sensación subjetiva de falta de aire, frecuentemente acompañada de angustia, miedo, pánico o una sensación opresiva en el tórax.
- Estertores en vía aérea (Respiración Ruidosa): Se refiere al ruido producido por el paso del aire a través de las mucosidades que se acumulan en la vía respiratoria alta, debido a la incapacidad de expulsarlas o movilizarlas. Aparece en un 43% a 92% de las personas en situación de últimos días.
Síntomas Neuropsiquiátricos
- Delirium: Es un síndrome agudo y fluctuante caracterizado por alteraciones en la atención, el nivel de conciencia y las funciones cognitivas básicas. Puede presentarse con agitación, alucinaciones, paranoia o alteraciones del ciclo sueño-vigilia, entre otros. Existen reportes de hasta un 83% de prevalencia de delirium en personas al final de la vida.
Síntomas Refractarios
Algunos de estos síntomas pueden ser refractarios, lo que significa que no logran ser controlados a pesar de la implementación de intervenciones, medicamentos y todos los esfuerzos habituales para su manejo. En caso de que los síntomas no se puedan controlar, la sedación paliativa se presenta como una alternativa.
Manejo Integral de Síntomas
Estar familiarizado con medidas básicas de confort es una herramienta fundamental para todo el equipo de salud que cuida a una persona cuya muerte es inminente. Una vez que el equipo ha establecido que el paciente se encuentra en fase final de vida, es crucial proporcionar información a la familia -y al paciente si lo desea- sobre la situación, clarificando el pronóstico y definiendo los objetivos del cuidado. Esto establece un marco conceptual común para implementar intervenciones alineadas con los deseos y preferencias del paciente.
Se debe garantizar el bienestar de la persona y de sus allegados, evitando cualquier intervención o situación que pueda producir incomodidad o sufrimiento. Los cuidados básicos de confort son esenciales para que la persona se sienta cómoda, limpia y digna, acompañados de un ambiente apropiado, evitando ruidos molestos. La IAHPC (Asociación Internacional de Hospicios y Cuidados Paliativos) enfatiza la importancia de una valoración y manejo meticulosos del dolor y otros síntomas físicos, así como de los aspectos sociales, espirituales, psicológicos y culturales a medida que la persona se acerca a la muerte.
Manejo del Dolor
No se recomienda prescribir analgésicos de forma rutinaria, ya que, aunque el dolor es un síntoma muy frecuente, no todas las personas en situación de últimos días lo experimentan. El manejo debe ser individualizado y anticipatorio. Si se identifica dolor, este debe ser manejado de forma rápida y efectiva, tratando cualquier causa reversible. Se recomienda considerar un manejo no farmacológico del dolor, asociado a las medidas farmacológicas. Explicaciones que faciliten la comprensión de la naturaleza del dolor y las expectativas del tratamiento pueden contribuir a un mejor manejo. Cubrir heridas o zonas irritadas, así como fijar fracturas, también puede ayudar.
Es importante seguir los principios de manejo del dolor utilizados en otras etapas de la enfermedad y, cuando sea posible, guiarse por las preferencias del paciente para la administración de medicamentos. Siempre se deben considerar las alteraciones de la función renal para el ajuste de fármacos o la rotación de opioides. La mejor práctica clínica es usar un solo opioide; no se debe iniciar analgesia transdérmica en la fase final de vida, y si ya está en uso, no debe aumentarse, prefiriendo rescates. El opioide de elección en situación de últimos días es la morfina de acción rápida (oral o parenteral). En pacientes con dolor neuropático, se recomienda mantener la medicación basal.
Dada la frecuente pérdida de la vía oral en los últimos días, se debe tener en cuenta esta consideración para la dosificación de opioides. Se recomienda no retirar o disminuir abruptamente la medicación opioide, ya que tanto esta acción como el dolor mal controlado son factores de desorientación y delirium.

Manejo de la Disnea (Falta de Aire)
Se debe considerar el manejo no farmacológico de la disnea, identificando y tratando causas reversibles. Es importante mantener o iniciar el tratamiento específico si se conoce la causa de la disnea y el balance beneficio-riesgo individualizado es favorable. En casos de EPOC, se debe asegurar broncodilatación y terapia médica óptima; en insuficiencia cardíaca, optimizar el tratamiento médico, incluyendo diuréticos. La sensación de "movimiento de aire" puede generar gran alivio, lográndose al abrir una ventana o colocar un ventilador en la habitación, manteniendo espacios ventilados con circulación de aire y una atmósfera tranquila.
No se debe iniciar oxígeno de rutina para el manejo de la disnea; solo se debe ofrecer oxigenoterapia a personas con sospecha clínica o hipoxemia sintomática demostrada. Si las medidas no farmacológicas no producen alivio, se recomienda ofrecer una prueba terapéutica de oxigenoterapia, independientemente de la hipoxemia, y mantenerla si el paciente o la familia perciben un beneficio. Si el paciente presenta disnea persistente, se debe evaluar si hay uso previo de opioides. En caso de no usar, se puede iniciar morfina por horario; si es usuario de opioide, debe rotarse a vía subcutánea. Las benzodiacepinas pueden usarse con precaución para el alivio de la disnea asociada a ansiedad si los opioides no son efectivos.
Manejo de Estertores en Vía Aérea (Respiración Ruidosa)
Se recomienda iniciar medidas no farmacológicas para aliviar los estertores, reduciendo cualquier malestar en la persona y en su entorno. Es crucial educar a los cuidadores sobre la naturaleza de los estertores: la presencia de este sonido indica que el paciente está cómodo con una acumulación de saliva/moco que en otras circunstancias provocaría tos. La clarificación anticipada de su significado y la normalización del sonido, junto con la educación sobre el efecto de los fármacos, son clave. Reposicionar al paciente facilita el aclaramiento de secreciones, así como el aseo bucal y la aspiración suave de la orofaringe. No se debe realizar aspiración nasotraqueal.
Cuando las medidas no farmacológicas y la comunicación con el paciente y la familia son insuficientes, se puede considerar el tratamiento farmacológico de los estertores. Se sugiere el uso de Escopolamina como primera opción.
Manejo de Náuseas y Vómitos
Se recomienda considerar medidas no farmacológicas de prevención y manejo, como modificaciones ambientales, ajustes en los alimentos y mantener una buena higiene oral. El fármaco de elección para el tratamiento de náuseas y vómitos en cáncer avanzado es la Metoclopramida. Como prescripción anticipatoria, se puede indicar Haloperidol, y en caso de persistir, Levomepromazina.
Manejo del Delirium y la Ansiedad
Para el manejo de la ansiedad y el delirium, se recomienda aplicar medidas no farmacológicas y realizar soporte y educación a la familia. Es esencial identificar las causas potenciales y tratarlas según los objetivos del cuidado, educando a la familia sobre el origen y manejo de los síntomas (por ejemplo, no discutir, tratar gentilmente) y sobre el manejo ambiental, manteniendo un entorno tranquilo, silencioso y con baja estimulación. Reproducir música que agrade o calme al paciente puede ser beneficioso.
Se recomienda considerar el uso de un medicamento antipsicótico clásico (Haloperidol) para controlar el delirium y, en caso de ausencia de respuesta, su combinación con benzodiacepinas. La administración de Olanzapina o Quetiapina también puede ofrecer beneficio. Las benzodiacepinas son efectivas para proporcionar sedación y potencial ansiolisis en el manejo agudo del distrés severo asociado al delirium.
Sedación Paliativa
Definición y Protocolo
La sedación paliativa se define como la administración de fármacos, en las dosis y combinaciones requeridas, para reducir la conciencia de la persona en situación terminal o de agonía, con el fin de aliviar adecuadamente uno o más síntomas refractarios, siempre con previo consentimiento informado. Para iniciarla, se debe contar con el consentimiento del paciente, ya sea verbal o por escrito; si el paciente no es competente, se deben revisar las voluntades anticipadas y consultar con el "representante". Todo debe quedar registrado en la ficha clínica.
Se sugiere aplicar sedación paliativa en pacientes en situación de últimos días con sufrimiento causado por uno o más síntomas refractarios. La indicación debe ser deliberada por el equipo terapéutico, en forma multidisciplinaria, para confirmar que el paciente tiene síntomas refractarios. Todos los servicios deben contar con un protocolo de sedación paliativa que incluya las indicaciones, los síntomas a aliviar, los fármacos, dosis de inducción y mantenimiento, rescates y la monitorización del nivel de sedación. El fármaco de elección para la sedación paliativa, tanto en el ámbito domiciliario como hospitalario, es el Midazolam.
Aspectos Emocionales y Psicológicos en el Fin de Vida
Enfrentarse al proceso de muerte y fallecimiento de un ser querido o paciente siempre es difícil y desafiante. El momento en que una persona o un ser querido es diagnosticado con una enfermedad grave es tremendamente difícil, y es habitual que surjan distintas emociones, dando lugar a un proceso de aceptación largo y muy complejo.
Duelo Anticipado y Reacciones Emocionales
La sensación de pérdida y de que "todo está cambiando" se conoce como "duelo anticipado", generando un impacto emocional muy estresante para la persona y su familia. Tanto el paciente como su familia o cuidador principal pueden observar cómo cambian sus prioridades y su sentido de vida, y cómo comienzan a ver la muerte de otra manera. Muchas personas se dan cuenta de que aquello que antes daban por sentado ahora se vuelve incierto, desvaneciéndose muchas veces las esperanzas del futuro o incluso perdiéndose el sentido de la vida por algún tiempo.
Otras reacciones esperables y normales al percibir la muerte como una realidad cercana incluyen shock, aturdimiento, incredulidad, pánico, desesperanza e indefensión. Además, se pueden experimentar cambios en los roles familiares, la imagen corporal, la sexualidad y la situación financiera, así como la sensación de pérdida de control sobre la propia vida y el entorno. Puede aparecer un sufrimiento incontrolable y miedo a la muerte. Las emociones pueden cambiar constantemente, pasando por rabia, tristeza o culpa, con momentos de negación o mayor aceptación, y otros en los que la realidad se vuelve insoportable. También es natural que surjan preguntas como: "¿Por qué me está pasando esto a mí?", "¿Cómo será mi vida de ahora en adelante?", "¿Cómo se lo diré a mis seres queridos?", "¿Podré trabajar y mantenerme activo?". Todas estas reacciones son distintas en cada persona, varían día a día, minuto a minuto, siendo normales y esperables. Cada persona tiene una forma única e individual de vivir el duelo que se produce antes y después de la muerte.
Soy paciente cáncer fase terminal conversando con Tanatóloga, sobre el duelo anticipado que llevo.
El Rol del Cuidador
A medida que la enfermedad avanza, son esperables algunos cambios tanto en la persona cuidada como en el cuidador. El cuidador puede sentirse perdido respecto a lo que debe hacer o experimentar olvidos debido a la sobrecarga del cuidado.
Marco Legal y Cuidados Paliativos en Chile (Ley 21.375)
La Ley N° 21.375, que consagra los cuidados paliativos y los derechos de las personas que padecen enfermedades terminales o graves, fue publicada el 21 de octubre de 2021 y entró en vigencia el 21 de marzo de 2022.
Objetivo y Alcance de la Ley
Los cuidados paliativos tienen como objetivo mejorar la calidad de vida de las personas que enfrentan padecimientos relacionados con una enfermedad terminal o grave. La ley define como enfermedad terminal aquella que se encuentra en una etapa avanzada e irreversible, sin posibilidades de respuesta a los tratamientos curativos y con un pronóstico de vida limitado. Por otro lado, se entenderá por enfermedad grave aquellas condiciones de salud que generan sufrimientos físicos persistentes, intolerables e incurables en la persona. La atención integral que promueve la ley comprende un conjunto definido de servicios que incluyen medicamentos, atención profesional, insumos de enfermería y exámenes, entre otros.
Derechos de las Personas con Enfermedades Terminales o Graves
La persona informada de su estado de salud terminal tiene derecho a otorgar o denegar su voluntad para someterse a cualquier tratamiento que tenga como efecto prolongar artificialmente su vida, sin perjuicio de mantener las medidas de soporte ordinario. La ley también establece el derecho a que se garantice su dignidad y autonomía durante todo el proceso.
Modelo de Atención Domiciliaria
La ley establece un modelo de atención domiciliaria que podrá considerar la educación y el apoyo psicológico a los familiares hasta el primer grado de consanguinidad (padres, hijos y hermanos) y a los cuidadores no remunerados que determine el reglamento dictado por el Ministerio de Salud, independientemente de si son o no familiares. Además, se deberá contar con un registro clínico de atención domiciliaria, en el que se dejará constancia de las características de los síntomas detectados y de su evolución.
Cobertura y Estadísticas
Desde el año 2016, el beneficio de cuidados paliativos se extendió a pacientes con cáncer no progresivo, incluyendo cobertura de medicamentos para el dolor. Todos los pacientes con cáncer avanzado deben ser derivados para su atención en una unidad de cuidados paliativos. El Ministerio de Salud, a través del Reporte del Programa de Cuidados Paliativos del Departamento de Cáncer, entrega información anual de las personas atendidas en el sistema público. Se estima que para el año 2019, 104.923 personas requirieron de cuidados paliativos, de las cuales el 96% se atendió en el sistema público y el 4% en el sistema privado de salud.

Beneficios Previsionales: Pensión Anticipada para Enfermo Terminal
La Ley N° 21.309 establece que aquellas personas afiliadas, beneficiarias de pensión de sobrevivencia o pensionadas que sean certificadas como enfermos terminales, pueden utilizar sus fondos previsionales para percibir una Renta Temporal durante 12 meses. Este trámite no tiene ningún costo para el afiliado.
Requisitos y Proceso de Solicitud
- La persona afiliada tendrá derecho a percibir una pensión anticipada (llamada renta temporal), la cual será calculada con el saldo que tiene en su cuenta individual de cotizaciones obligatorias como una pensión por un período de 12 meses.
- Este beneficio está disponible para afiliados y afiliadas, pensionados y pensionadas por vejez, vejez anticipada, invalidez o sobrevivencia que se encuentren pensionados en las modalidades de retiro programado, retiro programado con renta vitalicia inmediata y renta temporal con renta vitalicia diferida.
- Lo primero que la persona debe obtener es un certificado médico que acredite su condición de salud. Este certificado debe ser emitido por su médico tratante y firmado por el director médico, o la persona que ejerza un cargo o responsabilidad equivalente, del establecimiento de salud público o privado en que se atiende el paciente.
- Entre el 1 de julio de 2021 y el 30 de junio de 2022, el médico tratante debía imprimir el certificado desde la plataforma, firmarlo, timbrarlo y entregarlo al o la solicitante. Este paso es clave para que en el recinto de salud se completen los datos que correspondan y que el director médico o su equivalente firmen y/o timbren el certificado para finalmente entregarlo al afiliado o a quien haya designado.
- Si la solicitud es presentada por el afiliado o afiliada, se necesita su cédula de identidad vigente. Además, deberá adjuntar la autorización para que el Consejo Médico pueda acceder a la revisión de la ficha clínica.
- En caso de no recibir el certificado médico, la AFP deberá indicar a la persona solicitante que debe requerir su emisión mediante la plataforma por parte de su médico tratante, para luego hacerlo llegar al director médico de la institución de salud donde ha sido atendida en los últimos dos años, completar su emisión y entregarlo en la AFP. Si, considerando las gestiones, no se recibe el documento dentro del plazo de 10 días hábiles, la solicitud será rechazada.
- Si el certificado médico no está validado, la AFP deberá verificar la coincidencia de los nombres y RUT del certificado con los del afiliado, que el informe esté debidamente respondido en todos sus campos y que el RUT del médico emisor se encuentre inscrito en el Registro Nacional de Prestadores Individuales de Salud.
- Se deben proporcionar los datos bancarios (banco, tipo y número de cuenta) si se desea que los montos sean depositados bajo esta modalidad.
- Es importante destacar que los mandatos existentes para el cobro de pensión (de vejez, invalidez o sobrevivencia) servirán para suscribir la solicitud de Renta Temporal para Enfermo Terminal.
Certificación de la Condición Terminal
Una vez aceptada la solicitud de Pensión Anticipada para Enfermo Terminal por parte de la administradora, esta envía la solicitud al Consejo Médico. El Consejo analizará los antecedentes y, de acuerdo con la Norma Técnica definida para estos casos, en un plazo de cinco días hábiles contados desde la recepción de la solicitud, deberá pronunciarse respecto de si la persona cumple o no los requisitos para certificar su condición de enfermo terminal. Sí, es posible apelar a una certificación realizada por el Consejo Médico, el cual deberá pronunciarse dentro de los cinco días hábiles siguientes a la presentación de la apelación.
Consideraciones Importantes
Es posible optar al retiro de un excedente de libre disposición (ELD) siempre que el monto de la renta temporal sea superior a la Pensión Básica Solidaria (PBS) de vejez para los mayores de 80 años. Se trata de un monto que excede el cálculo de la pensión y se entrega de libre disposición al afiliado o afiliada.
Soy paciente cáncer fase terminal conversando con Tanatóloga, sobre el duelo anticipado que llevo.
Comunicación y Planificación Anticipada
La Necesidad de Conversaciones Tempranas
Se ha observado en estudios que, a medida que se acerca el momento del fallecimiento, la capacidad de comunicarse disminuye constantemente. Esto resalta la necesidad de facilitar conversaciones sobre las preferencias del paciente con anticipación. A pesar de la demostrada importancia de iniciar estas conversaciones de forma temprana, no suelen ocurrir con la frecuencia deseada: se producen en menos del 40% de los pacientes con cáncer, en el 15% de los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) y solo un 10% de los pacientes con enfermedad renal crónica (ERC) han tenido esta conversación con sus médicos o equipos.
Información a la Familia y Equipo de Salud
Una vez que el equipo de salud ha establecido que el paciente se encuentra en fase final de vida, es fundamental entregar información a la familia -y al paciente, si lo requiere- sobre la situación en la que se encuentra, clarificando el pronóstico y definiendo los objetivos del cuidado. Esta intervención permitirá establecer un marco conceptual común entre el equipo de salud y la familia, para implementar intervenciones que estén alineadas con los deseos y preferencias del paciente.