La respuesta inflamatoria, frecuentemente asociada al parto prematuro extremo, tiene un rol relevante en el pronóstico, ya que la inmadurez propia del sistema inmune en estas condiciones impide la apropiada modulación de estos procesos, promoviendo una inflamación persistente en el tiempo con los consiguientes daños en el corto, mediano y largo plazo.
Se revisarán los mecanismos inmunológicos en el prematuro extremo, los efectos en los sistemas de mayor relevancia y nuevas perspectivas terapéuticas.
Introducción a la Inmadurez Inmunológica y la Inflamación Perinatal
La inmadurez inmunológica en el prematuro extremo tiene diferentes efectos sobre los diversos sistemas. La ineficiencia defensiva frente a agresores infecciosos se ve sobrepasada por reacciones inflamatorias descontroladas ante la incapacidad de modular y/o limitar dichas respuestas. Esto puede generar un efecto sostenido en el tiempo, capaz de continuar generando daños de severidad variable en órganos y tejidos, y las consiguientes secuelas posteriores.
En esta revisión, se profundizará en los efectos multisistémicos del síndrome inflamatorio perinatal, de cuyos casos muchos se originan a partir de la respuesta inflamatoria fetal (síndrome de respuesta inflamatoria fetal, SRIF) y otros en el post natal temprano.
Síndrome de Respuesta Inflamatoria Fetal (SRIF)
El SRIF, inicialmente descrito en fetos que iniciaban trabajo de parto prematuro asociado a ruptura prematura de membranas (RPM), se caracteriza por una activación inmune sistémica.
Se pensaba que la presentación de antígenos en el feto desarrollaba tolerancia inmune y que sus linfocitos eran hiporreactivos. Sin embargo, nueva evidencia demuestra capacidad de montar una respuesta inmune innata y, hasta cierto grado, adaptativa. En el trabajo de parto prematuro (TPP) hay activación de monocitos, neutrófilos e incremento de mediadores inflamatorios, como IL-6, proteína C reactiva (PCR) e IFN-γ. La proporción de Th1 es mayor en neonatos infectados expuestos por mayor tiempo a RPM previo al trabajo de parto.
Hoy se plantea el “modelo de daño” como mecanismo fetal inicial de respuesta inflamatoria. En este modelo, habría un reconocimiento de patrones moleculares de daño (DAMPs, por sus siglas en inglés), restos de microorganismos y tejidos del huésped, por los receptores de reconocimiento de patrones (PRR, por sus siglas en inglés). Este modelo contradice el clásico paradigma de “lo ajeno versus propio”. La reacción inmune se desencadenaría en respuesta a señales de tejidos dañados, más que a antígenos externos. Los receptores “Toll-like” (TLR), de la familia de los PRR, pueden reconocer patrones moleculares asociados a patógenos (PAMP) y DAMP.
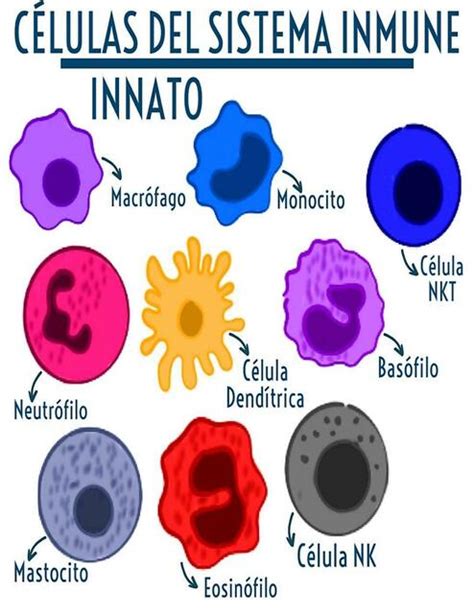
En condiciones de madurez, la primera respuesta frente a la injuria es el sistema inmune innato, que cuenta con varios mecanismos de protección frente a los microorganismos. Las superficies epiteliales y endoteliales generan una barrera física, inmunomodulan y producen péptidos antimicrobianos, como las proteínas SP-A y SP-D del surfactante pulmonar, capaces de opsonizar, remover células necrótico-apoptóticas y participar en la resolución de la inflamación.
En segunda instancia, los PRR permiten reconocer el PAMP, desencadenando la respuesta inflamatoria que se inicia con la activación del NF-kB como consecuencia de la unión del TLR con el antígeno. Este factor promueve la expresión de genes proinflamatorios, incrementando la producción de citoquinas, quimioquinas y estructuras proteicas con acción antimicrobiana. Es posible reconocer citoquinas con efectos antiinflamatorios (IL-10, IL-11, IL-13, TGF-β) y proinflamatorias (IFN-γ, IL-1, IL-12, TNF-α, IL-4, IL-5).
La interacción entre estos componentes inmunitarios lleva finalmente a la inducción del TPP.
En el SRIF, un evento fisiopatológico primordial es la funiculitis y vasculitis coriónica (corioamnionitis), condicionantes de la activación endotelial productora de daño orgánico fetal y responsable del incremento de reactantes de fase aguda y neutrófilos en líquido amniótico. Esta inflamación intraamniótica, aún sin presencia de microorganismos, lleva a RPM y TPP. Estos eventos iniciales desencadenan una reacción inflamatoria amplificada que condicionará un alto riesgo de morbimortalidad neonatal con patologías como la sepsis neonatal precoz/tardía y consecuencias de largo plazo como displasia broncopulmonar y parálisis cerebral.
Síndrome Inflamatorio Perinatal (SIP)
El SIRF y la corioamnionitis son causas muy importantes de inflamación sistémica postnatal, pero no las únicas. Acciones médicas también contribuyen a este proceso, incluso en recién nacidos prematuros de causa estrictamente materna. Ejemplos de estas actividades son la reanimación neonatal con fracción inspirada de oxígeno (FiO2) alta, que incrementa las especies reactivas de O2 (ROS) y se relaciona con mayor mortalidad, y otras lesiones pulmonares inducidas por ventilación mecánica, que constituyen un riesgo importante para el desarrollo de displasia broncopulmonar (DBP).
El SIP puede tener su origen en condiciones prenatales o postnatales.
Diagnóstico del Síndrome Inflamatorio Perinatal
Los criterios para el diagnóstico del SRIF, basados en demostrar la presencia de citoquinas de inmunidad innata en cordón umbilical, principalmente IL-6 con un valor de corte de 11pg/ml, podrían ser aplicados en el diagnóstico postnatal del SIP.
La proteína C reactiva (PCR) es un marcador de fase aguda y se utiliza para determinar la presencia de inflamación sistémica. Su síntesis es hepática en respuesta a IL-6. Dado que esta última no está ampliamente disponible, medir concentraciones de PCR es una buena opción diagnóstica, más aún hoy, que se cuenta con una modalidad de alta sensibilidad estandarizada. Existe una fuerte correlación entre los valores de PCR e IL-6 en la identificación de sepsis neonatal con una sensibilidad aproximada de 70% y especificidad de 75%. Múltiples estudios confirman la correlación entre marcadores inflamatorios: PCR, IL-6 y procalcitonina, por lo que el desafío es estandarizar valores para un diagnóstico precoz y mejor pronóstico.
Respecto al uso del hemograma en el diagnóstico del SIP, los marcadores que entregan más información son recuentos bajos de leucocitos y neutrófilos (glóbulos blancos menor a 7000 y recuento absoluto de neutrófilos (RAN) menor a 1000 a las 4 horas de nacimiento), pero ninguno es muy sensible. Se debe considerar, además, la edad gestacional y otros índices hematológicos en su interpretación, lo que podría aumentar la sensibilidad diagnóstica de estos marcadores. Dada esta limitación, existen nuevos métodos diagnósticos en proceso, incluso expresión de genes específicos asociados a infección.
Compromiso Multisistémico Fetal por el SIP
El SIP originado en el ambiente intrauterino (SRIF) conlleva graves consecuencias a corto, mediano y largo plazo. Incrementa el riesgo de morbimortalidad neonatal, síndrome de distrés respiratorio (SDR), sepsis, neumonía, hemorragia intraventricular, leucomalacia periventricular, enterocolitis necrotizante, retinopatía óptica del prematuro (ROP) y displasia broncopulmonar.
Existe un compromiso multisistémico tanto in útero, como en el periodo post natal. Sin embargo, la información mayoritaria proviene de estudios en modelos animales por las limitaciones asociadas a los estudios en humanos.

Sistema Respiratorio
En el ambiente intrauterino, el feto aspira líquido amniótico a través de los movimientos respiratorios. En casos con infecciones intraamnióticas, se ha encontrado presencia de glóbulos blancos y microorganismos en fluido traqueobronquial, lo que sugiere que líquido amniótico inflamado/infectado llega al tracto respiratorio distal. De esta manera, la inflamación intrauterina se asocia al desarrollo de enfermedad pulmonar crónica -displasia broncopulmonar (DBP)-. Se ha demostrado que fetos con corioamnionitis tienen elevada concentración de IL-1β en aspirado broncopulmonar, orientando a que la exposición a mediadores inflamatorios y microorganismos son predisponentes al desarrollo de DBP.
Dentro de los factores postnatales que desencadenan o incrementan la respuesta inflamatoria están los asociados a intervenciones ventilatorias:
- Volutrauma: Volúmenes corrientes (VT) excesivamente altos dan como resultado una sobredistensión alveolar y lesión de la periferia pulmonar. Se caracteriza por una respuesta inflamatoria, con activación de la vía de señalización de NF-κB, IL-1β, IL-6, IL-8, TNF-α, proteína inflamatoria macrofágica (MIP-2) y moléculas de adhesión celular intercelular.
- Barotrauma: Producido por altas presiones durante la ventilación y aumenta las concentraciones de MIP-2 e IL-1β.
- Atelectrauma: Se define como una lesión pulmonar causada por altas fuerzas de cizallamiento en la apertura cíclica y el colapso de unidades pulmonares. Provoca ruptura de las adherencias membrana-citoesqueleto, empeorando la lesión pulmonar.
- Toxicidad por hiperoxia (estrés oxidativo): Niveles elevados de O2 inspirado provocan daño por especies reactivas (ROS).
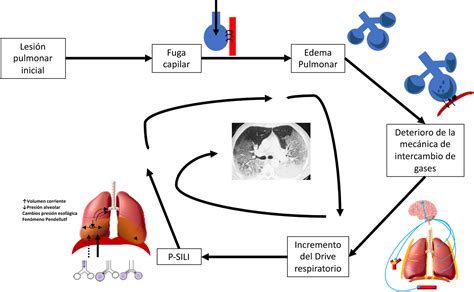
Finalmente, se ha resumido todos estos factores bajo el concepto de biotrauma, que describe la liberación de mediadores inflamatorios por daño asociado a las estrategias ventilatorias (ventilator-induced lung injury, VILI por sus siglas en inglés) y pueden producir daño en el pulmón y tejidos distales.
La suma de todos estos factores, prenatales y postnatales, pueden llevar a una respuesta inflamatoria inadecuadamente modulada, por la escasez antioxidante de los sistemas enzimáticos y por la inmadurez de los mecanismos de autorregulación inmunitaria.
El ductus arterioso persistente (DAP) podría también contribuir a la producción de mediadores inflamatorios, observando un incremento en reactantes de fase aguda (PCR), en prematuros sin infección, además de incremento en la actividad de la ciclooxigenasa-1 y aumento en la producción de prostaglandina E-2 y radicales libres. Todo esto contribuye a su persistencia, así como al efecto en el tejido pulmonar descrito previamente.
El biotrauma inducido por la ventilación mecánica, especies reactivas de oxígeno y la infección, pre y/o post natal, pueden en conjunto llevar a altas concentraciones de citoquinas proinflamatorias (IL-1β, IL-6, IL-8, TNF-α), no sólo capaces de producir daño local, sino también una inflamación persistente en el tiempo que continúa deteriorando órganos y sistemas.
La alteración en la arquitectura broncopulmonar puede ocurrir como consecuencia de eventos prenatales o post natales. En los primeros, existe amplia evidencia en modelos animales expuestos a mediadores proinflamatorios intraamnióticos, en los que se ha observado disminución en la expresión del factor de crecimiento endotelial vascular (VEGF) en tejido pulmonar, importante en la alveologénesis, incremento en la síntesis de colágeno y significativo incremento en las citoquinas proinflamatorias mencionadas. Un aumento en la expresión de IL-17 podría ser la causa de esa respuesta inflamatoria descontrolada.
La inflamación postnatal también juega un papel importante en la patogenia de la DBP. Varios factores tienen un efecto significativo sobre la cascada proinflamatoria. El más importante es el biotrauma. Así, modelos de ventilación no invasiva se asociaron con menor inflamación, lo que se debe intentar desde el primer día, ya que una tormenta temprana de citoquinas promueve el desarrollo de la enfermedad pulmonar crónica.
Todos estos eventos mencionados pueden llevar a un aumento en la apoptosis y disminución en la proliferación celular, lo que genera menor número de alvéolos, de mayor tamaño y adelgazamiento de los septos alveolares. A esto se suma una regulación decremental (down-regulation) en la expresión de elastina y otros genes involucrados en el desarrollo vascular (factor de crecimiento endotelial vascular A, factor de crecimiento endotelial receptor 2, y óxido nítrico sintetasa endotelial). El resultado final es la inhibición del desarrollo de la microvasculatura, aumento en el grosor del endotelio vascular predisponiendo a hipertensión pulmonar. La principal citoquina proinflamatoria en la injuria pulmonar es IL-1β.
En el FSIP, el pulmón produce cuantiosos mediadores proinflamatorios, los cuales son llevados a diferentes sistemas y órganos pudiendo generar daño en lugares alejados de la lesión primaria.
Sistema Renal
No existe mucha evidencia sobre los eventos inflamatorios en el riñón del prematuro. La oliguria sería la manifestación clínica de la respuesta inflamatoria en tejido renal en los niños de pretérmino. En modelos animales con ovejas prematuras expuestas a inflamación intrauterina inducida por LPS, se demostró reducción del número de nefrones, pero no un menor tamaño renal. Esto explicaría los efectos producidos por la indometacina y podría predisponer a hipertensión arterial en la edad adulta.
En pacientes con infección intraamniótica se suele ver oligohidramnios y, a menor cantidad de líquido amniótico, mayor concentración de IL-6, IL-1, TNF-α y otras citoquinas proinflamatorias en plasma fetal, lo que demostraría una respuesta inflamatoria.
Timo
Se ha observado una involución del timo asociada a la inflamación/infección intraamniótica, al comparar con fetos sanos en evaluaciones ultrasonográficas. Esto se explicaría por depleción de timocitos asociado a apoptosis del tejido linfoide inducido por glucocorticoides, en la primera fase de la respuesta inflamatoria o, como efecto de las citoquinas.
Glándulas Suprarrenales
El SRIF genera un estrés en el feto. Se ha demostrado una correlación significativa entre la concentración plasmática de cortisol en el feto y el nivel de IL-6, así como un aumento en la relación cortisol/dehidroepiandrosterona (DHEA). El incremento en el cortisol fetal se ha asociado a inicio de trabajo de parto prematuro, espontáneo y por RPO. El aumento de la relación cortisol/DHEA es un marcador de estrés importante con implicancias de largo plazo, por el rol de los glucocorticoides en la programación metabólica temprana.
Piel
La piel es otro sistema comprometido en el SIP. En modelos animales con...
Síndrome de Muerte Súbita del Lactante (SMSL): Prevalencia y Cambios
La muerte súbita del lactante (MS) es la principal causa de muerte en la población entre 1 mes y 1 año de vida en países desarrollados. Se define MS como el fallecimiento de un niño menor de un año, con historia, examen físico y autopsia normales, en las cuales no se ha podido establecer una causa definitiva de muerte conocida. Debido a que el diagnóstico de MS implica descartar otras posibles causas de muerte, debe existir un protocolo preciso y se debe extremar la búsqueda de las probables patologías involucradas en este tipo de eventos. Todo lo anterior justifica la implementación de necropsias muy exigentes y la necesidad de hacer un diagnóstico diferencial correcto.
La etiopatogenia de la MS aún no está clara. Una de las teorías más aceptadas se basa en la "triple teoría" postulada por Wegdwood, la cual explica este fenómeno basado en tres factores: 1) riesgo innato del individuo; 2) edad de riesgo y 3) condición predisponente. Recientemente, se ha postulado como mecanismo principal involucrado en la MS una alteración en el umbral del despertar.
Durante años, la MS ha sido objetivo de múltiples estudios que han permitido mejorar el conocimiento y sus factores relacionados. Se han establecido campañas de prevención que han demostrado disminuir de manera importante la mortalidad relacionada a este síndrome. Es así como la campaña "back to sleep" (volver a dormir de espalda), realizada en países europeos y norteamericanos, estimuló a gran parte de los padres a posicionar sus hijos en decúbito supino al dormir, consiguiendo de esta forma una significativa disminución de los casos de MS en este grupo.
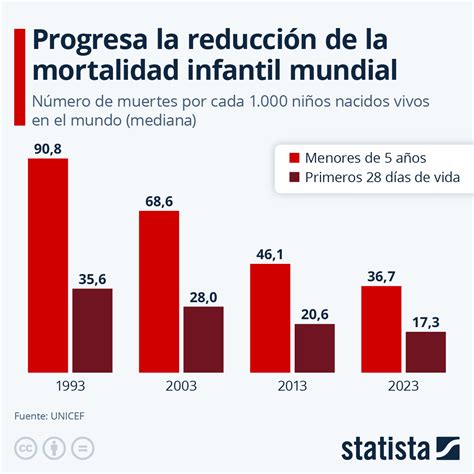
La incidencia de MS es variable y depende de cada país. Series realizadas en los Estados Unidos de Norteamérica describen una frecuencia aproximada de 0,5/1.000 nacidos vivos; siendo esta frecuencia mayor en los niños de raza negra y menor en los de origen hispánico. En Argentina, una revisión publicada recientemente demostró una incidencia de 0,49 cada 1.000 nacidos vivos. En un grupo poblacional más acotado en el sur de Brasil se obtuvo una tasa de 0,55 cada 1.000 nacidos vivos.
En Chile, pese a constituir una causa de muerte que debe ser de notificación obligatoria y encontrarse por ley eventualmente obligada a ser estudiada por autopsias, se desconocen cifras exactas de su incidencia. Teniendo en cuenta la experiencia reportada en otros países, los cambios socioeconómicos de los últimos años y la significativa reducción de otras causas de morbimortalidad infantil en Chile, es planteable que la MS constituya uno de los principales problemas de salud pública a investigar en lactantes.
Estudio de Incidencia en Chile
Se revisaron las bases de datos de defunción del Ministerio de Salud de Chile entre los años 1997 y 2009. Se identificaron todos aquellos casos catalogados con la sigla "R95X" de la clasificación internacional de enfermedades, décima versión (CIÉ 10), correspondiente a la categoría de MS. Se excluyeron todos aquellos casos erróneamente catalogados como MS mayores de 1 año de vida al momento de fallecer.
Resultados del estudio en Chile:
- Se identificaron 1442 casos de MS.
- La razón varones a niñas fue de 1,42:1.
- La mediana (mínimo-máximo) de edad de fallecimiento de los lactantes fue de 2,0 meses (0 a 11,0 meses).
- El 24% presentaba el antecedente de prematurez.
- El 81% de los casos fueron menores de 2 meses de edad.
- El 96% falleció antes de los primeros 6 meses de vida.
- El fallecimiento ocurrió en el domicilio en el 36% de los casos, en el hospital en el 41,3%, y en lugar no especificado en el 17,8%.
- El antecedente de ser hijo(a) de madre soltera se obtuvo en el 62,3% de los casos.
- Las madres del 5,8% de los casos tenían cursado educación superior.
- El análisis por región geográfica demostró una mayor tasa en las regiones del sur del país.
- Se demostró una distribución no homogénea de los casos de MS, predominando durante los meses de invierno (más del doble de casos que en verano).
- La tasa de mortalidad promedio para los varones fue 0,27 y 0,19 en niñas.
- Se observó un descenso en las tasas de mortalidad a lo largo de los años analizados: 24% en varones y 17% en niñas.
- La tasa nacional de mortalidad por MS global fue de 0,45 por cada 1.000 nacidos vivos, presentando un descenso significativo (p < 0,001) durante el período estudiado.
Discusión de los Hallazgos
El estudio demostró una tasa poblacional global de MS de 0,45 por cada 1.000 nacidos vivos en Chile y una disminución en el número de casos desde 1997 al 2009. La reducción demostrada en nuestro país fue menor en comparación con otros países que implementaron campañas educativas masivas, como la de "back to sleep".
La tasa global demostrada en Chile es similar al promedio de los países desarrollados antes de las campañas de prevención de MS en los 1990, y comparable a las publicadas por países vecinos como Argentina y Brasil, aunque distante a las tasas de Países Bajos o Japón.
Se reconocieron factores de riesgo para MS:
- Edad: La mayoría de los casos (> 80%) ocurrió antes de los 2 meses de vida.
- Prematurez: Casi un cuarto de los casos presentó el factor de riesgo de haber nacido pretérmino, lo que coincide con la hipótesis de que la mayor inmadurez de los niños prematuros sería un factor de riesgo para la MS.
- Género: Se observó una mayor tasa en varones que en niñas, aunque la razón es desconocida.
- Nivel Socioeconómico: Una alta presencia de parámetros sugerentes de un nivel socioeconómico bajo, como el nivel educacional materno, se asoció a la MS, corroborando estudios internacionales.
Un hallazgo interesante fue el incremento significativo a más del doble de la tasa de MS durante el invierno, en comparación con los meses de verano. Se plantea la hipótesis de que agentes infecciosos, como el virus sincicial, podrían estar asociados a esta mayor incidencia invernal.
Se observó una distribución geográfica de los casos de MS, mayor específicamente en las regiones del sur del país. Las razones de esta diferencia geográfica podrían ser múltiples, como una distinta prevalencia de enfermedades respiratorias, distintos hábitos de sueño, o una mayor rigurosidad en la notificación de la enfermedad.
Las limitaciones del estudio incluyen la posible pérdida de casos por haber sido otro el diagnóstico inscrito en el certificado de defunción, fenómeno propio de la mayoría de las revisiones, ya que la MS reviste problemas diagnósticos, siendo la limitación de las autopsias un factor clave.
tags: #vulnerabilidad #innata #edad #y #noxaexogena