Ciertos grupos de población, como las personas muy jóvenes y las muy mayores, los pacientes muy enfermos y las mujeres embarazadas o en periodo de lactancia, son más vulnerables a los efectos perjudiciales de los fármacos, incluyendo medicamentos de venta libre. Cuando se administran fármacos a estas personas es necesario tomar precauciones especiales, que pueden incluir una supervisión médica.
Consideraciones Generales sobre el Uso de Medicamentos
Para evitar peligrosas interacciones entre fármacos, las personas deben consultar al médico o al farmacéutico antes de tomar al mismo tiempo medicamentos con receta y medicamentos de venta sin receta. Las personas con trastornos crónicos también deben consultar al farmacéutico o al médico.
Los fármacos de venta sin receta no están diseñados para tratar trastornos graves y pueden empeorar algunos trastornos. Una reacción inesperada, como una erupción o insomnio, es una señal para dejar de tomar el fármaco de inmediato y solicitar el consejo de un médico.
Uso de Medicamentos en Niños
El organismo de los niños metaboliza los fármacos y reacciona ante ellos de diferente manera que el de los adultos. Un fármaco puede ser utilizado por mucha gente durante años antes de que se descubran sus riesgos para los niños. Por ejemplo, transcurrieron muchos años antes de que los investigadores confirmaran que el riesgo de síndrome de Reye estaba relacionado con el uso de aspirina (ácido acetilsalicílico) en niños con varicela o gripe.
Tanto los médicos como los padres se sorprenden a menudo al saber que la mayoría de los fármacos de venta sin receta, incluso los que incluyen dosis recomendadas para niños, no han sido probados a fondo en los niños.
Determinación de la Dosis en Niños
No siempre es fácil administrar a un niño la dosis correcta de un fármaco. Si bien las dosis infantiles suelen expresarse en términos de franjas de edad (por ejemplo, niños de 2 a 6 años de edad, o de 6 a 12 años de edad), la edad no es el mejor criterio. El tamaño de los niños puede variar en gran medida dentro de cualquier intervalo de edad, por lo cual los expertos aconsejan determinar la dosis del fármaco de venta sin receta según el peso del niño.
Si el prospecto no proporciona instrucciones sobre la cantidad de fármaco que debe administrarse a los niños, los padres no deben intentar adivinarla. En caso de duda, deben consultar con el farmacéutico o con el médico. Esta consulta puede evitar que el niño reciba una dosis peligrosamente alta de un medicamento potencialmente útil.
Administración de Medicamentos Líquidos a Niños
Muchos medicamentos para tratar a los niños vienen en forma líquida. Aunque el prospecto da normas claras sobre la dosis, los adultos encargados a veces se equivocan porque utilizan una cuchara de uso corriente. Las únicas cucharas de uso culinario con la exactitud suficiente para dosificar fármacos líquidos son las de medición. Sin embargo, una cuchara de medición cilíndrica es mucho mejor para medir la dosis de un niño, y una jeringa oral es preferible para medir y administrar una cantidad precisa de medicamento en la boca de un bebé. Debe retirarse siempre el tapón de la punta de una jeringa oral antes de su uso. Un niño puede ahogarse si el tapón termina accidentalmente en la tráquea.
Algunas veces los fármacos usados en pediatría se presentan acompañados de un dosificador. En estos casos, el fármaco debe medirse con ayuda del dosificador proporcionado por el fabricante para obtener la dosis apropiada.
Varios fármacos para niños están disponibles en más de una presentación. Los adultos deben leer cuidadosamente los prospectos cada vez que utilicen un nuevo medicamento infantil.

Uso de Medicamentos en Adultos Mayores
El envejecimiento modifica la velocidad y la forma en que el organismo procesa (metaboliza) los medicamentos, y las personas mayores tienden a tener más enfermedades y a tomar varios medicamentos a la vez. Por estas razones, las personas mayores suelen ser más propensas que las jóvenes a presentar efectos adversos o interacciones de fármacos. El riesgo aumenta cuando se toma con regularidad la dosis máxima del fármaco.
Por ejemplo, una persona mayor que padece artritis puede utilizar con frecuencia un analgésico o un antiinflamatorio que tenga consecuencias potencialmente graves, como una úlcera péptica sangrante. Esta úlcera supone un riesgo mortal para una persona mayor y puede aparecer sin previo aviso.
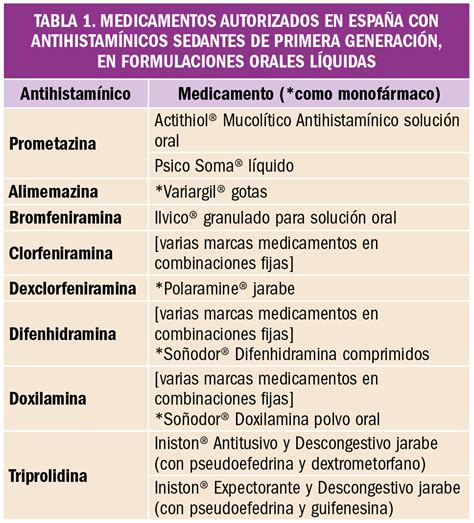
Antihistamínicos y Riesgos en Adultos Mayores
Muchos antihistamínicos, como la difenhidramina, se designan como antihistamínicos "sedantes" y pueden plantear riesgos especiales para las personas mayores. Muchas de las fórmulas para aliviar el dolor durante la noche, remedios contra el resfriado y la tos, antialérgicos y somníferos contienen antihistamínicos sedantes.
Estos antihistamínicos pueden causar somnolencia o fatiga, y pueden empeorar algunas enfermedades habituales entre las personas mayores, como el glaucoma de ángulo cerrado y la hipertrofia de próstata. También pueden provocar mareo o inestabilidad, y causar caídas y fracturas de huesos. Los antihistamínicos, en particular en dosis altas o en combinación con otros fármacos, pueden causar visión borrosa, mareos, boca seca, dificultad para orinar, estreñimiento y confusión en las personas mayores.
Fexofenadina, cetirizina y loratadina se encuentran entre los antihistamínicos considerados "no sedantes", y es menos probable que causen somnolencia u otros efectos adversos.
Otros Fármacos y Consideraciones para Adultos Mayores
Las personas mayores pueden ser más susceptibles a los posibles efectos secundarios de los antiácidos. Los que contienen aluminio tienden a producir estreñimiento, y los que contienen magnesio suelen causar diarrea y deshidratación.
Durante la consulta médica, las personas mayores deben mencionar todos los fármacos de venta sin receta que estén tomando, incluyendo las vitaminas, los minerales y las plantas medicinales. Esta información ayuda al médico a evaluar el régimen farmacológico completo y determinar si un fármaco de venta sin receta puede ser el causante de ciertos síntomas.
Uso de Medicamentos en Mujeres Embarazadas y en Periodo de Lactancia
Los fármacos pueden pasar de una mujer embarazada al feto, principalmente a través de la placenta, o transmitirse al bebé a través de la leche materna. Algunos medicamentos pueden afectar o dañar al feto o al lactante, por lo que las mujeres embarazadas o en periodo de lactancia deben consultar con su médico o farmacéutico antes de tomar cualquier medicamento de venta sin receta o planta medicinal.
Deben comprobarse los prospectos de los medicamentos de venta libre, porque advierten sobre los peligros de su utilización durante el embarazo y la lactancia.
Fármacos Problemáticos Durante el Embarazo y la Lactancia
Ciertos tipos de fármacos son particularmente problemáticos. Entre ellos los antihistamínicos (con frecuencia incluidos en los remedios para el resfriado y la tos, los antialérgicos, los fármacos para los mareos y los somníferos) y los antiinflamatorios no esteroideos (AINE).
Los AINE no deben utilizarse durante los últimos 3 meses de embarazo, a menos que lo indique específicamente un médico, ya que pueden causar algunos problemas al feto o complicaciones durante el parto.
Uso de Medicamentos en Personas con Enfermedades Crónicas
Si se toma un fármaco de venta sin receta de forma inadecuada, pueden agravarse algunas enfermedades crónicas. Debido a que los medicamentos de venta libre están destinados principalmente para el uso ocasional de personas esencialmente sanas, aquellas que padecen una enfermedad crónica o trastorno grave o que planean tomar diariamente un medicamento sin receta deben consultar a un profesional de la salud antes de adquirir estos productos.
En estas situaciones, el uso de fármacos excede los límites normales de la automedicación y, por lo tanto, es necesario contar con el asesoramiento de un experto.
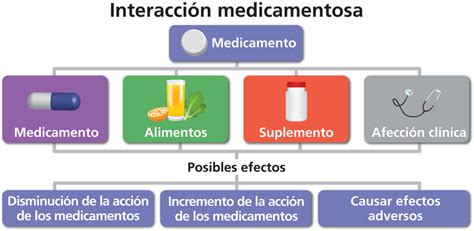
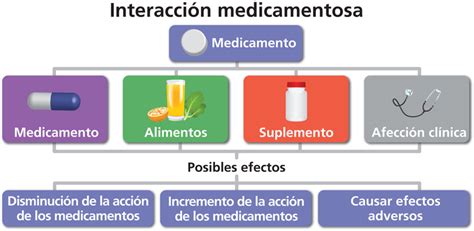
Interacciones entre Fármacos
Mucha gente se olvida de informar a su médico o farmacéutico sobre los medicamentos de venta sin receta que están tomando. Los fármacos que se consumen de manera intermitente, como los que se usan para tratar el resfriado, el estreñimiento o el dolor de cabeza ocasional, se mencionan aún con menos frecuencia. Los profesionales de la salud pueden no pensar en preguntar sobre el uso de medicamentos de venta libre, suplementos dietéticos o plantas medicinales cuando están prescribiendo o dispensando un medicamento con receta.
Sin embargo, muchos medicamentos de venta libre y hierbas medicinales pueden interactuar de forma adversa con una amplia gama de fármacos.
Ejemplos de Interacciones Farmacológicas
Algunas de estas interacciones pueden ser graves debido a que interfieren con la efectividad de un fármaco o porque causan efectos adversos. Por ejemplo, tomar aspirina (ácido acetilsalicílico) de forma simultánea con el anticoagulante warfarina aumenta el riesgo de hemorragia. Un antiácido que contenga aluminio o magnesio puede reducir la absorción de la digoxina, utilizada en determinadas cardiopatías.
Tomar un suplemento multivitamínico y mineral puede interferir con la acción de algunos medicamentos con receta. Por ejemplo, los antibióticos tetraciclina, ciprofloxacino o levofloxacino pueden ser ineficaces si se toman con un producto que contenga calcio, magnesio o hierro.
Dificultades en la Comprensión de Advertencias
Las interacciones farmacológicas de los medicamentos de venta libre no se han estudiado de forma sistemática. Muchos problemas graves se han descubierto accidentalmente después de comunicarse reacciones adversas o muertes. Pese a que las advertencias sobre las interacciones figuran impresas en el prospecto de los fármacos de venta sin receta, es probable que el lenguaje resulte ininteligible para muchas personas. Por ejemplo, los prospectos de algunos remedios para el resfriado que contienen pseudoefedrina advierten sobre su uso junto con un inhibidor de la monoaminooxidasa (IMAO, fármacos usados con poca frecuencia para la depresión y otros problemas médicos) o durante las 2 semanas siguientes a suspender un IMAO. Esta advertencia tan importante no es útil cuando las personas no saben que el antidepresivo que están tomando es un IMAO (como lo son, por ejemplo, la fenelzina y la tranilcipromina).
Prevención de Interacciones Farmacológicas
La mejor forma de reducir el riesgo de interacciones de fármacos es pedir al farmacéutico que lo compruebe. Además, debe informarse al médico sobre todos los fármacos que se estén tomando, tanto los que necesitan prescripción médica como los de venta libre.
Superposición de Medicamentos
Otro posible problema es la superposición de fármacos. Los productos de venta libre utilizados para el tratamiento de diferentes problemas pueden contener el mismo principio activo. Por esta razón, si las personas no leen los prospectos de todos los fármacos que toman, procurando detectar esta posible redundancia de un principio activo, existe el riesgo de una sobredosis accidental.
Por ejemplo, una persona que toma un somnífero y un remedio para el resfriado, y ambos contienen difenhidramina, puede estar ingiriendo el doble de la dosis que se considera segura. Otro ejemplo es el paracetamol (acetaminofeno), contenido en varios productos. Si se toman de forma simultánea dos productos diferentes que contienen paracetamol (acetaminofeno), uno de ellos para el dolor de cabeza y el otro para un trastorno alérgico o una sinusitis, puede excederse la dosis recomendada, lo cual puede ser peligroso.
Farmacovigilancia y Errores de Medicación
La farmacovigilancia es la ciencia y las actividades relacionadas con la detección, evaluación, comprensión y prevención de efectos secundarios o cualquier otro problema de salud relacionado con los medicamentos. Al monitorear los efectos de los medicamentos después de su aprobación, ayuda a identificar posibles riesgos que podrían pasar desapercibidos en ensayos clínicos más limitados.
Errores en la medicación son una realidad preocupante, con consecuencias que pueden variar desde leves hasta potencialmente mortales. Los errores más comunes incluyen la prescripción incorrecta de medicamentos, que puede ocurrir por diversas razones como la falta de conocimiento sobre interacciones medicamentosas o la confusión causada por nombres de medicamentos similares. Estos errores pueden llevar a reacciones adversas graves, afectando la recuperación del paciente y, en algunos casos, provocando complicaciones adicionales.
Además, los errores en el diagnóstico pueden tener consecuencias devastadoras, llevando a tratamientos inadecuados y retrasando la recuperación. Las infecciones asociadas a la atención de salud, que pueden adquirirse en hospitales o durante procedimientos médicos, son otro problema significativo.
¿Qué es Farmacovigilancia? Descubre por qué es tan importante
Acceso a Medicamentos en Países de Ingresos Medios y Bajos
En países de ingresos medios y bajos, incluso después de superar las barreras para acceder a servicios de salud, las personas se encuentran con numerosos problemas para obtener los medicamentos que necesitan. Se estima que más de la mitad de los medicamentos que le son prescritos no están disponibles en los centros de salud públicos. Como resultado, los pacientes deben ir con su receta a comprarlos fuera de su propio bolsillo a un coste prohibitivo, en entornos donde en torno al 15% de los medicamentos que se encuentran en el mercado son de calidad deficiente o falsificados.
Este problema se agudiza aún más cuando hay una alta proporción de prescripciones inadecuadas. La OMS estima que el 9,5% de todo el gasto de las familias más pobres en países de rentas medias y bajas se destina a medicamentos.
Todo se complica cuando faltan recursos: desde la obtención y producción de materias primas hasta la logística de almacenamiento, transporte y distribución en todos los niveles asistenciales del sistema. Además, estas dificultades a menudo ocurren en un sistema de salud débil en sus infraestructuras, procedimientos, sistemas de información, regulación, y personal con la capacidad y los medios suficientes para sostener todo el ciclo de logística.
Acceso a Medicamentos en Contextos Humanitarios
En contextos humanitarios, las habituales dificultades de países de rentas medias y bajas para garantizar el acceso a medicamentos, suministros y tecnologías sanitarias se multiplican. Es el resultado de la violencia, la interrupción de algunas funciones esenciales del sistema de salud y el aumento agudo de las necesidades de la población. En estas emergencias, muchos actores humanitarios en salud tratan de intervenir, ya sea con el objetivo de apoyar el aprovisionamiento y la cadena de suministro del sistema público de salud o haciéndose con los productos necesarios para poder prestar atención sanitaria de forma directa allí donde no existen.
Una vez que los medicamentos y otros productos médicos ya se encuentran disponibles, las organizaciones humanitarias deben asegurar que existe una adecuada estrategia de inventario y gestión de almacenamiento, transporte y distribución.
Acceso a Medicamentos en Chile
En Chile, si bien las necesidades de medicamentos son las mismas que en otros países, existen grandes diferencias en materia de acceso, sistema de gratuidad y distribución de los medicamentos, donde el actor principal es la empresa privada. La gran diferencia es que ninguno de nosotros entra por capricho o decisión propia a comprar en una farmacia; y muchas veces no poder adquirir un medicamento puede significar problemas más graves que usar por un tiempo más unos zapatos o un viejo teléfono celular.
Desde este delicado punto de diferencia, tarde o temprano, el comercio de medicamentos a través de las farmacias deberá reorientarse: la búsqueda de un medicamento deberá considerar el menor costo para el paciente a través de medicamentos bioequivalentes, no la obtención de un mayor margen para las farmacias, enmascarado con descuentos semanales y promociones televisivas.
Además, el profesional farmacéutico de la botica antigua, siempre tras el mesón para atender a sus clientes y pacientes, se ha perdido en la vorágine comercial y actualmente se ve relegado a labores parcialmente administrativas. No es exagerado poner la alarma en esta realidad farmacéutica, incluso ver mansamente sin hacer nada puede ser peligroso. El hacer un buen uso del medicamento y garantizar efectivamente su acceso a todos los habitantes del país es exclusiva responsabilidad del estado y del gobierno.
Propuestas para Mejorar el Acceso a Medicamentos en Chile
Se proponen las siguientes medidas para mejorar el acceso a medicamentos:
- Limitar la publicidad de medicamentos.
- Desincentivar la automedicación y propiciar la consulta médica.
- Prohibir los incentivos o regalías a dependientes o auxiliares de farmacia.
- Excluir al profesional Químico Farmacéutico de labores administrativas y exigir su importante presencia y supervisión tras el mesón de atención.
- Favorecer los planes de atención farmacéutica.
- Incentivar a través de impuestos menores y diferenciados a las farmacias que se instalen en lugares apartados.
- Realizar información masiva y de orientación sobre el uso de medicamentos a través de los medios radiales, televisivos e impresos.
Exigir esto a nuestros gobernantes y legisladores será un largo camino.
Desigualdades Regionales en el Acceso a Medicamentos en Chile
La accesibilidad a medicamentos es un aspecto fundamental de la atención médica que impacta directamente en la calidad de vida de las personas. En Chile, la disponibilidad y el acceso a medicamentos varían significativamente entre diferentes regiones del país. La Región Metropolitana, donde se concentra la gran mayoría de las personas, tiende a tener una mayor densidad de establecimientos de salud y farmacias en comparación con otras regiones. Esto se traduce en un mejor acceso a medicamentos y una mayor diversidad de opciones para los residentes de la capital.
Sin embargo, en regiones más alejadas, la situación puede ser muy diferente. Las zonas rurales y remotas a menudo enfrentan desafíos para acceder a farmacias y obtener los medicamentos necesarios, lo que puede resultar en demoras en los tratamientos y complicaciones en la salud de los pacientes. En 2019, el gobierno presentó una política de medicamentos abarcando una gran cantidad de verticales, donde una es el acceso de medicamentos en todas las comunas del país. En ese entonces, 59 comunas no contaban con una farmacia en su territorio.
Farmacias de Cadena vs. Farmacias Independientes y Rol de CENABAST
La presencia de farmacias de cadena y farmacias independientes también juega un papel crucial en la accesibilidad a medicamentos. Las farmacias de cadena, debido a su mayor número y expansión, tienden a estar más presentes en áreas urbanas y metropolitanas, donde compiten entre sí para ofrecer una amplia variedad de productos y servicios. Por otro lado, las farmacias independientes a menudo se encuentran en comunidades más pequeñas y pueden tener un enfoque más personalizado en la atención al cliente.
Las farmacias CENABAST (Central de Abastecimiento del Sistema Nacional de Servicios de Salud) desempeñan un papel crucial en la distribución de medicamentos esenciales en Chile. Como entidad pública, CENABAST se encarga de adquirir y distribuir medicamentos a establecimientos de salud públicos en todo el país. Esta iniciativa busca garantizar que los medicamentos esenciales estén disponibles para todos los chilenos, independientemente de su ubicación geográfica o condición económica. Sin embargo, es importante analizar cómo se puede fortalecer esta red y mejorar la eficiencia de la distribución para garantizar que los medicamentos lleguen a quienes más los necesitan.
Actualmente, la concentración de farmacias adheridas a Cenabast es mucho más alta en la Región Metropolitana que en cualquier otra región del país. Además, la poca concentración en regiones hace que menos personas estén a una distancia razonable para que valga la pena ir a esas farmacias, analizando costos y beneficios de la compra.
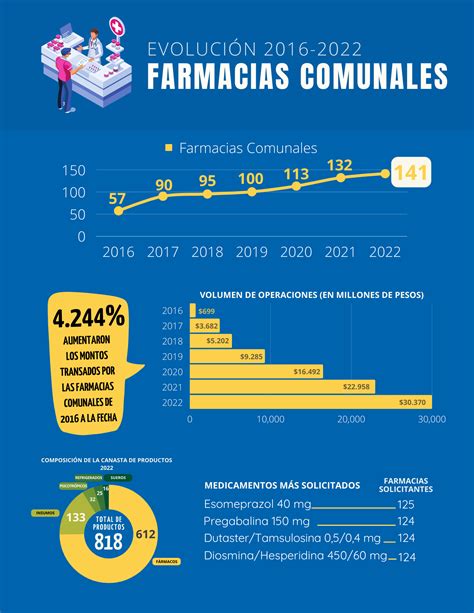
Venta Online de Medicamentos y Reducción de Brechas
La aprobación de la venta online de medicamentos en Chile presenta una oportunidad significativa para reducir la brecha de accesibilidad de medicamentos entre la Región Metropolitana y el resto de las regiones del país. Esta medida facilita el acceso a medicamentos en áreas remotas y rurales donde la presencia física de farmacias puede ser limitada. Al habilitar la compra de medicamentos a través de plataformas digitales, se proporciona a las personas en regiones apartadas una opción adicional para obtener los tratamientos que necesitan sin tener que viajar grandes distancias.
Esta iniciativa no solo disminuye las barreras geográficas, sino que también podría contribuir a una mayor competitividad de precios al permitir a los consumidores comparar y seleccionar opciones más asequibles, beneficiando a aquellos que enfrentan restricciones financieras.
A modo de resumen, la accesibilidad a medicamentos en Chile no es uniforme y varía según la región y el tipo de farmacia. Las desigualdades regionales y la concentración de farmacias en ciertas áreas plantean desafíos significativos en términos de atención médica equitativa. Si bien la tecnología ha permitido disminuir esta brecha de forma considerable, queda un camino enorme por recorrer para poder ofrecer un acceso uniforme a toda nuestra población.
tags: #uso #de #medicamentos #en #sectores #vulnerables