Las metástasis óseas son una complicación frecuente y grave en pacientes con cáncer, con una incidencia estimada que varía del 14% al 70% en todos los pacientes oncológicos. Según los informes, estas metástasis están presentes en el material de autopsia del 70% al 85% de los pacientes que fallecen por cáncer, lo que subraya la magnitud del problema.
Aunque pueden derivarse de cualquier tumor primario maligno, algunos tipos de cáncer muestran una mayor propensión a extenderse al hueso. Entre ellos se incluyen el cáncer de mama, próstata, pulmón, tiroides, riñón, piel (melanoma), ovario y mieloma. La columna vertebral es la localización más común para las metástasis óseas, seguida de costillas, pelvis y las porciones proximales del fémur y húmero.
La alta incidencia de metástasis óseas secundarias a carcinomas y la grave repercusión funcional que provocan son motivos de constante estudio y avance en los métodos de evaluación, diagnóstico y tratamiento. El Organismo Internacional de Energía Atómica (OIEA) ha hecho especial hincapié en este problema dentro del marco de las investigaciones sobre el cáncer, buscando servir de guía e instrumento útil tanto para investigadores como para clínicos en campos como la radioterapia oncológica y la medicina nuclear.
Fisiopatología de las Metástasis Óseas
Las metástasis óseas se desarrollan a partir de émbolos de células malignas que, procedentes del tumor primario y favorecidas por el crecimiento y la necrosis tumoral, acceden al tejido óseo a través de los vasos linfáticos y sanguíneos. Otras vías menos frecuentes incluyen la extensión directa desde el tumor primario o desde una localización secundaria. El número de émbolos tumorales en circulación se correlaciona con el tiempo de evolución y el tamaño del tumor original, aunque no es un pronóstico seguro de metástasis a distancia.
Debido a peculiaridades en su anatomía vascular y hemodinámica, las células tumorales en circulación son filtradas principalmente por los pulmones, el hígado y la médula ósea. Factores quimiotácticos segregados por el propio tejido huésped también favorecen una "apetencia selectiva" de las células tumorales por determinados órganos, como ocurre con el carcinoma de próstata o mama que tienen una especial "atracción" por el tejido óseo. Este conjunto de factores anatómicos y bioquímicos proporciona un "microambiente" adecuado para la colonización y desarrollo de las células tumorales.
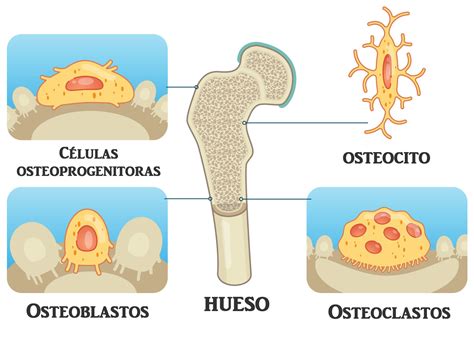
Una vez en el hueso, su destrucción se produce por un doble mecanismo: el crecimiento del tumor y la activación de los osteoclastos. Las células tumorales contribuyen poco directamente a la reabsorción ósea, pero producen factores que estimulan el reclutamiento y la activación de los osteoclastos. Algunos de los factores involucrados en la reabsorción ósea mediada por tumores son: interleucinas 1 y 6, colágeno tipo I, TGF-b (Transforming Growth Factor-b), TNF-a (Tumor Necrosis Factor-a) y osteocalcina.
Recientemente, se ha descrito otra vía importante en la osteoclastogénesis: la vía RANKL/RANK/osteoprotegerina. RANKL (Receptor Activator of Nuclear factor Kappa b-Ligand) es producido por los osteoblastos, y los osteoclastos expresan RANK (Receptor Activator of Nuclear factor Kappa b). RANKL estimula la diferenciación y activación de los osteoclastos, mientras que la osteoprotegerina compite con RANK por su receptor RANKL, modulando su efecto, disminuyendo la osteólisis y favoreciendo la formación ósea. La ausencia de osteoprotegerina aumenta la reabsorción ósea. Esta vía tiene una importante repercusión clínica, todavía en desarrollo, en el tratamiento de las metástasis óseas.
Otra sustancia importante en la fisiopatología de las metástasis óseas es el PTHrP (Parathyroid Hormone-Related Peptide). El PTHrP actúa sobre los receptores de la hormona paratiroidea (PTH) y estimula la reabsorción ósea, además de favorecer la reabsorción renal del calcio. Esta sustancia interviene en la hipercalcemia tumoral y en la formación y mantenimiento de las metástasis óseas.
A diferencia de lo que sucede en el remodelado óseo normal, la reabsorción ósea en la enfermedad metastásica se acompaña de una formación de hueso compensatoria insuficiente, lo que deriva en una osteólisis progresiva con deterioro de las capacidades mecánicas del hueso y, en último término, fractura patológica.
Incidencia y Epidemiología
Es difícil valorar la incidencia exacta global de las metástasis óseas. Es bien conocido que, con distintas frecuencias, cualquier tumor maligno puede metastatizar en hueso. El tumor maligno óseo más frecuente es la metástasis, habitualmente en relación con carcinomas y menos con sarcomas.
La incidencia varía dependiendo de los medios utilizados para el diagnóstico. Cuando se emplean datos clínicos y radiológicos, el 15% de los pacientes con algún tipo de carcinoma presenta metástasis en hueso, cifra que aumenta al 30% si los datos provienen de autopsias. Probablemente, la incidencia real es mucho mayor, rondando globalmente el 50%, ya que muchos casos pasan desapercibidos. Se trata de cifras en aumento debido al incremento en la esperanza de vida de los pacientes.
Para determinados tipos de tumores primarios con especial afinidad por el tejido óseo (mama, próstata, pulmón, tiroides y riñón), la posibilidad de presentar metástasis esqueléticas oscila entre el 30% y el 85%. En Estados Unidos, se estima que entre 600.000 y 780.000 nuevos casos de cáncer al año presentarán metástasis en el esqueleto. En España, de los 162.000 nuevos casos de cáncer por año, unos 52.000 corresponden a localizaciones primarias con gran predisposición a metastatizar en hueso, de los cuales alrededor del 75% presentarán alguna metástasis ósea durante su evolución. La magnitud global del problema y su grave repercusión en los pacientes obligan a un proceso constante de revisión en los métodos de detección y tratamiento.
La enfermedad metastásica ósea puede aparecer en pacientes jóvenes, pero es más habitual en mayores de 40 años. En cuanto al sexo, los tumores de mama son los que más metastatizan en mujeres y los de próstata en hombres.
Manifestaciones Clínicas
Las metástasis óseas pueden ocasionar dolor y propensión a las fracturas, entre otros graves problemas. El dolor en los huesos es a menudo el primer síntoma de que el cáncer se ha propagado a los huesos, y no siempre está presente, ya que entre el 30% y el 40% de los pacientes con metástasis óseas no lo refieren, siendo el motivo del diagnóstico una fractura patológica.
- Características del dolor: Al principio, el dolor puede ser constante o intermitente, y tiende a empeorar en la noche y aliviarse con el movimiento. Más adelante, se vuelve constante y puede empeorar con la actividad. Es un síntoma insidioso, progresivo, constante, no cede con el reposo, se exacerba con el descanso nocturno y presenta mala o nula respuesta a los analgésicos ordinarios.
- Fracturas: El hueso pudiera estar tan débil que puede fracturarse, incluso durante las actividades cotidianas o con traumatismos de baja energía. Estas fracturas son frecuentemente repentinas y ocasionan mucho dolor, siendo más comunes en los huesos largos de los brazos y las piernas, así como en la columna vertebral. Si la metástasis afecta a los pequeños huesos de manos y pies, además del dolor, aparecen signos de inflamación local que pueden provocar demoras y errores en el diagnóstico.
- Compresión de la médula espinal: La propagación del cáncer a los huesos de la columna vertebral puede ejercer presión sobre la médula espinal. Si una compresión de la médula espinal no se trata inmediatamente, la persona puede quedar paralítica.
- Hipercalcemia: Cuando el cáncer se propaga a los huesos, demasiado calcio proveniente de los huesos puede terminar liberado en el torrente sanguíneo, causando hipercalcemia. Conforme haya demasiada desintegración ósea, el calcio es liberado hacia el torrente sanguíneo.
Es muy importante que el paciente consulte con el equipo de profesionales a cargo de su atención médica sobre cualquier síntoma nuevo que presente.
Diagnóstico de las Metástasis Óseas
Las metástasis óseas pueden detectarse cuando una persona presenta dolor o si el médico está tratando de determinar si el cáncer se ha propagado a cualquier otra parte del cuerpo.
Pruebas de Laboratorio
La bioquímica no ayuda mucho en la detección y evaluación de metástasis óseas, ya que casi todos los parámetros alterados son inespecíficos. En metástasis osteolíticas múltiples diseminadas con gran destrucción ósea aumentan la calcemia y la calciuria. La elevación de la fosfatasa alcalina, más relacionada con metástasis blásticas, es totalmente inespecífica. Los niveles de fosfatasa ácida sí tienen cierta significación en el carcinoma de próstata. Los niveles de hidroxiprolina en orina, indicador de reabsorción ósea, también están anormalmente elevados en otras patologías.
Radiología
La radiología simple es el primer estudio y el más usado en la detección y evaluación de las metástasis óseas, junto con la gammagrafía. Por su aspecto, la metástasis puede ser lítica, blástica o mixta:
- En el cáncer de mama, la lesión es casi siempre lítica, aunque en el 10-20% de los casos puede aparecer como una imagen mixta de osteólisis y osteoesclerosis. Algo similar ocurre con el cáncer de pulmón.
- El carcinoma prostático produce lesiones típicamente blásticas.
- Las de riñón y tiroides son líticas.
Existen tres tipos de lesiones radiológicas según la forma y características de la destrucción ósea: una imagen geográfica, una imagen moteada y una imagen permeativa. La radiología simple es un método de detección bastante tardío, ya que se precisa una destrucción de al menos el 40-50% del tejido óseo para que la lesión sea visible, especialmente en el hueso esponjoso. En el cortical, una destrucción menor puede ser apreciada antes. Además, la radiología simple proporciona pocos datos de la extensión de la lesión en el hueso y hacia las partes blandas.
Gammagrafía Ósea
Es un método muy usado y de gran sensibilidad en la detección de metástasis esqueléticas, útil en la evaluación de la extensión de la diseminación metastásica. El isótopo más utilizado es el fosfato de Tecnecio 99. La mayor parte de las metástasis esqueléticas, incluso las osteolíticas, se asocian en mayor o menor grado con una neoformación de hueso y aumento de la vascularización local, lo que permite la fijación del Tecnecio.
Métodos Complementarios
Para un diagnóstico más precoz y exacto, se complementa la radiología y la gammagrafía con otras técnicas:
- Tomografía Computarizada (TC): Mejora la información sobre las características de la lesión dentro y fuera del hueso.
- Resonancia Magnética (RM): Proporciona información detallada de las lesiones, especialmente en la médula ósea y las partes blandas.
- Tomografía por Emisión de Positrones (PET): Está mostrando una sensibilidad muy superior a la gammagrafía y se perfila como la prueba de futuro para la detección precoz de metástasis y de tumores primarios de curso silente.
Opciones de Tratamiento Paliativo
El tratamiento del dolor causado por las metástasis en los huesos dependerá del tipo de cáncer y de la etapa, así como del grado y ubicación de la metástasis en los huesos. La valoración minuciosa del paciente, tanto a nivel local (tamaño, localización, extensión de la metástasis) como general (tipo de tumor primario, fase de tratamiento y respuesta, supervivencia estimada), es fundamental antes de cualquier planificación terapéutica.
Terapias Sistémicas
En ocasiones, el tratamiento que se aplica para el cáncer principal (cáncer primario) resulta útil para reducir el desarrollo de la metástasis en los huesos. Además, existen medicamentos específicos para frenar los efectos que el cáncer tiene sobre los huesos y controlar el dolor.
Medicamentos contra el dolor (Analgésicos)
Hay muchos tipos diferentes de medicamentos utilizados para tratar el dolor causado por el cáncer, desde analgésicos comunes hasta opioides, que son muy útiles. Entre un 8-11% de los pacientes con dolor oncológico que no responden al tercer escalón terapéutico de la OMS podrían beneficiarse de procedimientos intervencionistas.
Bisfosfonatos y Denosumab
Los medicamentos más comúnmente utilizados para tratar la metástasis en los huesos son los bisfosfonatos, como pamidronato (Aredia) y ácido zoledrónico (Zometa), así como el medicamento denosumab (Xgeva). Estos se administran de forma intravenosa o subcutánea, generalmente una vez al mes al principio, y luego con menor frecuencia si el paciente se encuentra bien. Estos tratamientos ayudan a bajar los niveles de calcio en la sangre con rapidez en casos de hipercalcemia.
Un efecto secundario poco común, pero grave de estos medicamentos, es la osteonecrosis de la mandíbula, donde parte del hueso de la mandíbula muere, causando úlceras o pérdida de dientes e infección. Es crucial mantener una buena higiene oral y evitar procedimientos dentales invasivos (como cirugía de mandíbula o extracciones) mientras se toman estos medicamentos. Se recomienda una revisión dental antes de comenzar el tratamiento.
Terapias Locales
Radioterapia
La radioterapia ha brindado siempre alivio seguro y eficaz para pacientes que experimentan dolor óseo metastático del cáncer, siendo el tratamiento estándar para las metástasis óseas. En las últimas décadas, se han evaluado diferentes formas de usar la radioterapia. Un estudio clínico aleatorizado en fase 2 comparó una sola dosis mayor de radioterapia con múltiples dosis menores (la norma convencional) administradas durante 2 semanas. Los pacientes en el grupo de dosis única recibieron una dosis mayor (12 o 16 Gy) dependiendo del tamaño de sus tumores óseos metastáticos. Los resultados preliminares sugieren que la dosis única es tan segura como eficaz, lo que podría responder a las preocupaciones que contribuían a que los médicos no usaran este tratamiento de una sola dosis. Sin embargo, se necesitan más estudios para confirmar estos hallazgos.
A pesar de su eficacia, un 30-40% de los pacientes no experimentan mejoría en el dolor después de la radioterapia, y un 27% de los casos sufren recurrencia, lo que puede requerir reirradiación, con el riesgo de mayor toxicidad.
Si el cáncer está comenzando a presionar la médula espinal, la radiación es un tratamiento común, a veces con esteroides o corticosteroides, para prevenir la parálisis y aliviar el dolor.
Cirugía
La cirugía tiene su indicación en situaciones de pobre o nula respuesta a otros tratamientos, cuando el riesgo de fractura es alto o ya se ha producido una fractura patológica. Los médicos tratarán de prevenir la fractura siempre que sea posible. Si el hueso ya estaba fracturado, la cirugía generalmente se realiza para colocar una pieza de acero para dar soporte sobre la parte rota del hueso. Se pueden administrar tratamientos de radiación después de la cirugía para tratar de prevenir daños posteriores.
Si la médula espinal ya muestra signos de daño (como debilidad en las piernas), la cirugía inmediata seguida por la radiación podría ser el mejor tratamiento, permitiendo al paciente caminar y funcionar mejor que si recibe únicamente la radiación.
Terapias Intervencionistas
Se han desarrollado terapias intervencionistas no invasivas o mínimamente invasivas para tratar el dolor, mejorar la calidad de vida y la funcionalidad, disminuir el consumo de fármacos y reducir el tamaño del tumor. La gran mayoría han demostrado ser terapias seguras y eficaces, con pocos eventos adversos y de rápida resolución, y que combinadas mejoran los resultados, siendo un aporte para los pacientes que requieren alivio rápido del dolor.
Cementoplastía (Vertebroplastía/Femoroplastía)
La cementoplastía implica la inyección de PMMA (polimetilmetacrilato) en las lesiones óseas. La polimerización del PMMA es una reacción exotérmica, alcanzando temperaturas de hasta 57°C, suficientes para destruir las fibras C que transmiten dolor, células tumorales y vasos que irrigan el tumor. Inicialmente utilizada para metástasis en cuerpos vertebrales y sacro, se ha expandido a huesos extraaxiales como el fémur.
Estudios han demostrado que la cementoplastía puede lograr una mejora importante del dolor en el 68,2% de los pacientes y una leve en el 27,4%. La mejoría funcional fue importante en el 71.9% y leve en el 6%. Además de aliviar el dolor óseo, mejorar la funcionalidad del paciente y prevenir fracturas, se ha postulado que el cemento posee propiedades antitumorales y disminuye la recurrencia o progresión de la enfermedad.
Ablación por Radiofrecuencia (RF)
La ablación por radiofrecuencia es una técnica que utiliza ondas de radio para calentar y destruir células tumorales. Se ha mostrado efectiva en el control del dolor, con resultados excelentes en el 60,6% de los pacientes (reducción del EVA de más de 5 puntos), buenos en el 9.1% (reducción del EVA de 2-5 puntos), y pobres en el 30.3%.
Crioablación (CA)
La crioablación es una técnica ablativa que aplica frío extremo (-40°C) al tumor utilizando una criosonda guiada por imagen. Un estudio mostró que la crioablación, especialmente combinada con ácido zoledrónico, proporciona un alivio significativo del dolor. Revisión sistemática de 22 artículos con 496 pacientes reveló que la crioablación disminuyó el dolor promedio en un 62,5% a las 24 horas, en un 70% a los 3 meses y en un 80,9% a los 6 meses. Se asoció con una mejora del 44.2% en la calidad de vida después de 4 semanas y una mejora del 59.6% a las 8 semanas, y la necesidad de opioides disminuyó en un 75% a las 24 horas y en un 61,7% a los 3 meses.
Ultrasonido Focalizado de Alta Intensidad (HIFU) guiado por RM (MRgFUS)
El HIFU es una nueva terapia ablativa no invasiva que emite ondas de ultrasonido para destruir células tumorales al calentarlas hasta una temperatura determinada. La combinación con resonancia magnética (MRgFUS) permite una planificación precisa del tratamiento, monitoreo en tiempo real del tejido y termometría. Es particularmente eficaz en metástasis óseas debido a que la absorción del ultrasonido por la corteza del hueso es 50 veces superior a la de otros tejidos, causando un rápido incremento de la temperatura y daño crítico en el periostio (la zona más inervada del hueso maduro). También se describe que podría producirse ablación de la masa tumoral.
Un ensayo clínico multicéntrico con 140 pacientes asignados a recibir HIFU o placebo encontró que HIFU fue estadísticamente superior al placebo en el control del dolor y en la mejoría de la calidad de vida. Una revisión sistemática encontró una reducción importante del dolor entre un 64,2% y un 100%, con efectos secundarios leves y transitorios, siendo el dolor por sonicación el más común (32,1%), pero de resolución precoz. Sin embargo, dado el bajo nivel de evidencia de la mayoría de los estudios, se necesitan más investigaciones.
En estudios donde se evaluó la calidad de vida, el principal cambio fue la disminución del dolor. La aplicación de la MRgFUS consiguió una reducción del tratamiento analgésico del 17 al 100% de los pacientes, permitiendo una suspensión completa en algunos estudios (27 al 63% de los enfermos). Los efectos secundarios son principalmente dolor durante o después del procedimiento (4-32% de los casos), fatiga, neuropatía, fracturas y quemaduras en la piel. La mayoría son transitorios.
Ablación por Microondas (MWA)
La MWA utiliza métodos electromagnéticos con frecuencias de al menos 900 MHz para inducir la destrucción del tumor. Ofrece beneficios similares a la RF, con algunas ventajas teóricas. Un estudio de MWA en 22 pacientes con metástasis óseas (combinada con cementoplastía en casos de fractura o alto riesgo) observó una reducción del dolor y una mejora en la calidad de vida en todos los pacientes. El 72% quedaron sin dolor, el 22% con menos dolor, y solo el 6% experimentó recurrencia. Los autores sugieren que la MWA es un procedimiento bien tolerado, seguro y efectivo. Sin embargo, en una revisión sistemática de técnicas ablativas, la MWA se asoció con la tasa de complicaciones más alta (30%).
Inyección Intratumoral de Etanol
La inyección intratumoral de etanol se ha propuesto como tratamiento paliativo del dolor por metástasis óseas en pacientes sin indicación de cirugía. Se ha demostrado que, además de un efecto analgésico, puede inducir una reducción significativa del tamaño del tumor (más del 50% en algunos estudios) que puede durar varios meses. Los efectos secundarios más comunes fueron inflamación transitoria en el sitio de inyección, aumento transitorio del dolor óseo, leucocitosis y daños en la piel, los cuales fueron de resolución rápida.
SBRT en el manejo de metástasis Ósea / Dra.Daniela Ángel Schutte.
tags: #tratamiento #paliativo #metastasis #osea