Muchos servicios de atención médica y apoyo pueden proporcionarse fuera del entorno tradicional de atención médica, como un hospital, un centro de enfermería especializada, un centro de rehabilitación o un entorno de atención a largo plazo. Recibir atención dentro del hogar permite que las personas permanezcan en la comodidad de su residencia, rodeadas de seres queridos, mientras se manejan sus necesidades de atención de salud y vida diaria.

La Atención Domiciliaria: Un Pilar Fundamental
La atención domiciliaria, también conocida como atención médica domiciliaria, es la atención de apoyo que se brinda en el hogar. Esta modalidad permite que una persona permanezca en la comodidad de su hogar mientras recibe servicios para recuperarse de una enfermedad, lesión o discapacidad. Los servicios de atención domiciliaria también se extienden a personas con afecciones crónicas como diabetes, VIH/SIDA, hipertensión, insuficiencia cardíaca, cáncer y enfermedad pulmonar obstructiva crónica (EPOC). Asimismo, se ofrece a personas con discapacidades cognitivas o físicas para ayudarles a completar las actividades de la vida diaria (AVD), e incluso a pacientes en hospicio, para aquellos con una enfermedad terminal y un pronóstico de seis meses o menos.
Las personas que reciben atención domiciliaria presentan una variedad de necesidades que dependen de su condición física y enfermedad o lesión específica. Algunas pueden requerir recordatorios o asistencia para tomar sus medicamentos. Otros necesitan ayuda para deambular (caminar) y trasladarse (moverse) entre la cama, una silla o una silla de ruedas, o para entrar y salir de la ducha. Es común que los pacientes utilicen equipos adaptativos como andadores, sillas de ruedas, bastones y dispositivos protésicos para facilitar su movilidad en el hogar. La asistencia con las actividades de la vida diaria (AVD) como ir al baño, bañarse, vestirse y comer es frecuente. Algunos pacientes también requieren ayuda para administrar su presupuesto, así como para la compra y preparación de alimentos.
¿Quiénes se Benefician de la Atención Domiciliaria?
Los servicios de salud en el hogar benefician a personas de todas las edades que se están recuperando de una enfermedad, operación o lesión, permitiéndoles permanecer en su hogar y evitar hospitalizaciones innecesarias o la institucionalización en centros de enfermería especializada. La atención médica domiciliaria proporciona apoyo a personas con discapacidades físicas o mentales para que puedan permanecer en casa y evitar la institucionalización o cuidados a largo plazo. Se ofrecen servicios de salud a domicilio a personas que viven con afecciones crónicas como diabetes, obesidad, VIH/SIDA, insuficiencia cardíaca congestiva y asma. El manejo de muchas de estas afecciones crónicas es complejo y requiere el uso de diversos dispositivos y equipos tecnológicos, como medidores de glucosa, monitores de presión arterial y equipos adaptativos como sillas de ruedas.
Los pacientes que se han sometido recientemente a una cirugía pueden continuar su recuperación en la comodidad de su hogar mientras reciben servicios de apoyo para el manejo de apósitos, la finalización de ciclos de antibióticos y la recuperación de su fuerza. Los adolescentes y niños también pueden recibir servicios de atención domiciliaria para recuperarse de una enfermedad o lesión, o para recibir asistencia con las actividades de la vida diaria. Los recién nacidos, niños y adolescentes en riesgo pueden beneficiarse de servicios de atención domiciliaria para evitar el cuidado de crianza o la colocación institucional. Al recibir servicios de apoyo en su hogar, las personas pueden mantenerse conectadas con su familia, vecindario, comunidad y lugares de culto, lo que les permite ser lo más independientes posible y estar rodeados de las personas y las cosas que más les importan.

Existe un aumento constante en el número de personas que reciben servicios de atención domiciliaria. Esto se debe, en parte, al incremento de los costos de la atención médica en hospitales y a que los pacientes son dados de alta antes de haberse recuperado completamente. Estos pacientes a menudo tienen necesidades complejas y requieren apoyo durante su recuperación. Los servicios de atención domiciliaria médicamente necesarios suelen estar cubiertos, total o parcialmente, por programas privados o patrocinados por el gobierno como Medicaid y Medicare.
El envejecimiento de la población, especialmente en Estados Unidos, presenta numerosos problemas y necesidades de salud. Los miembros de la familia no siempre pueden brindar la atención necesaria debido a la distancia, responsabilidades laborales o cuidado de niños pequeños. En estos casos, las familias pueden beneficiarse del respiro que una agencia de salud en el hogar puede ofrecer, aliviando el estrés emocional y físico del cuidado. Además, el creciente número de veteranos que regresan a casa con discapacidades también impulsa la demanda de atención domiciliaria. Los avances en tecnología, medicina y prevención de enfermedades han extendido la vida de las personas con enfermedades crónicas, quienes requieren monitoreo e intervenciones de atención médica. Estas enfermedades, a menudo progresivas, exigen atención avanzada a medida que la enfermedad avanza. Por ejemplo, los pacientes con insuficiencia cardíaca o VIH/SIDA requieren atención específica para manejar sus medicamentos, tratamientos, citas, dieta y actividades de la vida diaria.
La Evolución de la Medicina Intensiva y Neumología en España
Históricamente, la neumología y la medicina intensiva en España se han desarrollado de forma separada. Las circunstancias que contribuyeron a esta separación incluyen la falta de una visión estratégica por parte de los neumólogos españoles al inicio de los cuidados intensivos, un escaso interés histórico de la especialidad de neumología en el cuidado del paciente respiratorio crítico, y la defensa de su especialidad por parte de los intensivistas, evitando la entrada de otras disciplinas.
Sin embargo, la situación actual ha cambiado significativamente. Los órganos directivos de las sociedades médicas de neumología muestran un interés creciente por el paciente respiratorio grave, como lo demuestran la Respiratory Intensive Care Assembly de la European Respiratory Society (ERS) y el Área de Insuficiencia Respiratoria y Trastornos del Sueño (IRTS) de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Paralelamente, existe una apertura por parte de los intensivistas europeos y españoles, manifestada en la creación de documentos de consenso conjuntos, la contratación de neumólogos para las unidades de cuidados intensivos (UCI), y una visión estratégica más abierta, posiblemente influenciada por los desafíos de crecimiento y envejecimiento de las plantillas médicas.
La Comisión Nacional de Neumología ha revisado los programas de formación de residentes, otorgando mayor importancia a la formación en medicina crítica respiratoria. A pesar de esto, el plan de formación aún vigente apenas contempla la formación en neumología intensiva. Un documento reciente de un grupo de trabajo de la ERS, elaborado conjuntamente por especialistas en neumología, anestesiología y medicina intensiva, estratifica los grados de atención al paciente crítico en 5 niveles y propone un modelo de integración de los especialistas en neumología en la atención al paciente crítico, donde las unidades de cuidados respiratorios intermedios (UCRI) juegan un papel relevante.

Unidades de Cuidados Respiratorios Intermedios (UCRI): Un Puente Esencial
La Junta Directiva de la SEPAR constituyó un grupo de trabajo para estudiar la situación de las unidades de cuidados respiratorios intermedios (UCRI) en España. Una UCRI se define como un área de monitorización y tratamiento de pacientes con insuficiencia respiratoria aguda o agudizada ocasionada por una enfermedad primariamente respiratoria. Su objetivo principal es la monitorización cardiorrespiratoria y/o el tratamiento de la insuficiencia respiratoria mediante ventilación mecánica no invasiva (VMNI). Las UCRI también permiten la monitorización continua de pacientes posquirúrgicos torácicos o con ventilación mecánica a través de traqueotomía, así como el tratamiento de pacientes críticos con dificultad para la retirada de la ventilación mecánica invasiva (VMI). Las técnicas de monitorización no invasiva y la VMNI deben ser las principales opciones terapéuticas.
Las UCRI están diseñadas para atender a pacientes respiratorios con un nivel de gravedad intermedia entre la UCI y la hospitalización convencional. Su creación responde a la necesidad de monitorizar de forma no invasiva a enfermos respiratorios graves y de facilitar la retirada del soporte ventilatorio mecánico. Las actividades de estas unidades pueden resumirse en:
- Atención a pacientes que requieren VMNI por insuficiencia respiratoria aguda o agudizada.
- Atención a pacientes dados de alta de una UCI que requieren un período de vigilancia intermedia.
- Destete prolongado con traqueotomía.
- Atención a pacientes en el postoperatorio de una intervención quirúrgica torácica (en unidades medicoquirúrgicas).
Los argumentos para la existencia de las UCRI incluyen la necesidad de menos recursos para pacientes que de otra manera permanecerían en la UCI o estarían mal atendidos en una sala convencional. En pacientes con enfermedad pulmonar obstructiva crónica (EPOC), la retirada de la ventilación artificial puede ser un proceso prolongado, y muchos de estos pacientes pueden ser tratados con VMNI, cuyo balance coste-eficacia está plenamente demostrado.
La VMNI es la principal justificación de la existencia de estas unidades. Se ha demostrado su eficacia en la insuficiencia respiratoria agudizada hipercápnica en la EPOC, así como en ciertos pacientes agudos e hipoxémicos no hipercápnicos (edema agudo de pulmón, inmunodeprimidos, postoperatorio de cirugía torácica) y en la retirada de la ventilación artificial en pacientes con enfermedades respiratorias crónicas. En todos estos casos, la VMNI previene eficazmente la infección respiratoria nosocomial, una complicación frecuente y grave de la VMI.
Un argumento clave a favor de las UCRI es que muchos pacientes ingresados en una UCI tradicional no requieren o no se benefician del alto nivel de cuidados y monitorización que se ofrece en ellas. Sin embargo, tampoco podrían manejarse adecuadamente en una sala de hospitalización convencional. El desarrollo de estas unidades se ha fundamentado en la reducción de la sobrecarga de las UCI sin detrimento de la calidad del cuidado del enfermo respiratorio. Se estima que hasta un 40% de los pacientes ingresados en una UCI no precisa VMI, y solo un 40% de los pacientes con insuficiencia respiratoria aguda debida a una enfermedad pulmonar necesita VMI. Estudios han indicado una sobreutilización o inadecuada utilización de los recursos de las UCI para funciones como la monitorización o el tratamiento de pacientes con insuficiencia respiratoria crónica agudizada en los que no está indicada la VMI. Además, cuando estos pacientes precisan VMI, hasta un 60% del tiempo de ventilación se emplea en su retirada. El traslado de pacientes desde la UCI a la UCRI o el ingreso directo en estas unidades de enfermos con baja probabilidad de necesitar atención intensiva puede ser un modo efectivo de reducir costes y mejorar la utilización de las UCI generales.
Se ha demostrado que un porcentaje significativo de pacientes en UCI médicas y quirúrgicas ingresan solo para monitorización continua. Las UCRI tienen como misión reducir costes sanitarios y favorecer un uso más eficiente de los recursos de la UCI, liberando camas para pacientes que realmente necesitan tratamiento intensivo. También evitan cuidados insuficientes en camas convencionales para pacientes que no pudieron ser admitidos en la UCI general.
Las UCRI ofrecen asistencia sanitaria de mejor calidad con un menor requerimiento de personal y consumo de recursos técnicos, una mejor utilización de los recursos de la UCI, y la posibilidad de altas más tempranas para pacientes que han superado la fase aguda pero aún requieren cuidados especializados o VMNI para facilitar el destete. Además, proporcionan mayor privacidad, bienestar, menor distorsión medioambiental (ruidos y luces) y horarios de visita más flexibles, contribuyendo a la mejoría del paciente y facilitando el alta hospitalaria, especialmente para aquellos que continuarán con soporte ventilatorio en domicilio.
En resumen, las UCRI disminuyen los costes hospitalarios, reducen la ocupación y la estancia media en la UCI sin incrementar la estancia media en el hospital, mejoran la satisfacción de pacientes y familiares, y no impactan negativamente en el resultado final del proceso. Son estructuras con una relación coste-efectividad muy favorable para enfermos que requieren cuidados respiratorios especializados. Afortunadamente, la neumología se ha implicado en la utilización de la VMNI, y los neumólogos hospitalarios conocen la técnica, pero a menudo carecen de los recursos humanos y espacios adecuados, es decir, de UCRI.
Criterios de Ingreso en una UCRI
La decisión de ingresar a un paciente en una UCRI debe ser individualizada, considerando factores como la edad, las comorbilidades y el deseo del paciente. Los pacientes con insuficiencia respiratoria muy grave, alta probabilidad de requerir VMI, u otras insuficiencias orgánicas graves no respiratorias, deben ser considerados para ingreso en UCI. Por otro lado, pacientes con insuficiencia respiratoria aguda o crónica agudizada que no cumplan criterios de gravedad pueden ser ingresados en hospitalización convencional. Se debe considerar el ingreso en UCRI para pacientes que cumplan alguno de los siguientes criterios:
- Traslado desde UCI: Pacientes que, tras estabilizarse, continúan dependiendo de la VMI tras intentos fallidos de desconexión (en VMNI o traqueotomía), con el objetivo de progresar en la desconexión y/o programar la ventilación mecánica domiciliaria (VMD). Deben estar conscientes, hemodinámicamente estables, sin evidencia de sepsis, con función renal estable y sin arritmias cardíacas ni hemorragias incontroladas.
- Traslado desde UCI (post-cuadro grave): Pacientes que, tras estabilizarse tras un cuadro clínico grave o haber precisado VMI prolongada, requieren cuidados de enfermería y/o fisioterapia como paso intermedio a la hospitalización convencional.
- Uso de VMNI: Tratamiento de la insuficiencia respiratoria aguda o crónica agudizada mediante VMNI.
- Monitorización no invasiva: Insuficiencia respiratoria grave que, aunque no precise soporte ventilatorio, sea candidata a monitorización no invasiva.
- Postoperatorio de cirugía torácica: Pacientes tras intervención torácica con neumonectomía, disminución significativa de la función pulmonar postoperatoria prevista, comorbilidad relevante, edad superior a 70 años, o aparición de complicaciones médicas respiratorias relevantes postoperatorias. Se deben considerar los criterios de ingreso en UCI para estos pacientes.
- Hemoptisis con amenaza vital.
Localización e Infraestructura de las UCRI
Aunque no existen guías o estándares universales sobre la mejor ubicación y conformación de estas unidades, se propone que, al tratarse de pacientes respiratorios y dado que la VMNI es el principal tratamiento, el personal médico responsable sea especialista en neumología y la dependencia funcional sea de un servicio de neumología, similar a las unidades coronarias respecto a cardiología. Se han propuesto varios modelos de ubicación:
- Ubicación independiente: Ofrece mayor independencia funcional y soporte adecuado, mejorando el control de casos mixtos. Debe tener buen acceso a la planta de neumología y/o UCI. La limitación principal es la pérdida de eficiencia en unidades pequeñas o con bajos índices de ocupación, así como menor flexibilidad e integración del personal y espacios accesorios, lo que puede aumentar el coste.
- Modelo paralelo: Una UCRI adyacente a la UCI.
Unidad de Cuidados Respiratorios Intermedios - Hospital 12 de Octubre
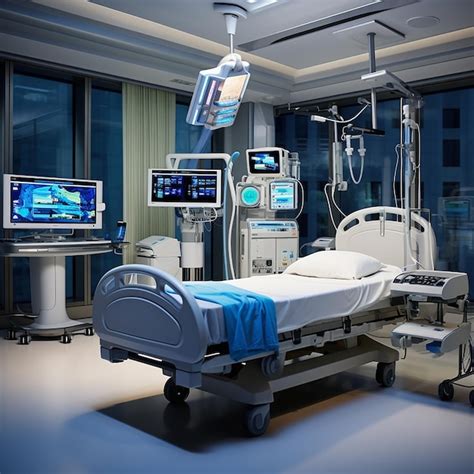
La Unidad de Cuidados Intensivos (UCI): Atención Crítica y de Vanguardia
Las UCI son departamentos hospitalarios especializados que brindan atención intensiva y continua a pacientes que atraviesan una crisis médica grave o cuya vida está en peligro. Están atendidas por personal de primera línea junto con el equipo médico más moderno, capaz de atender a pacientes con grandes necesidades.
Servicios Vitales de la UCI
Una de las principales responsabilidades de la UCI es el monitoreo y apoyo a tiempo completo. Cuentan con sofisticados monitores que permiten la observación continua de signos vitales como frecuencia cardíaca, presión arterial, frecuencia respiratoria y saturación de oxígeno.
La ventilación mecánica es un servicio vital para pacientes que no pueden respirar por sí solos. Los respiradores suministran oxígeno a los pulmones y eliminan el dióxido de carbono del cuerpo.
El uso de medicamentos y dispositivos para mantener un flujo sanguíneo y una presión arterial adecuados se denomina soporte hemodinámico, crucial para pacientes en estado de shock o con afecciones cardíacas.
Las UCI disponen de herramientas de diagnóstico avanzadas para una evaluación precisa del paciente. La realización de pruebas de laboratorio rápidas y precisas, como análisis de sangre y orina, es esencial para verificar el funcionamiento de los órganos, detectar infecciones y evaluar la efectividad de los tratamientos.
La diálisis es un procedimiento que salva vidas para pacientes con insuficiencia renal aguda. La terapia de reemplazo renal continuo (CRRT) es una forma de diálisis frecuentemente aplicada en UCI a pacientes demasiado frágiles para tolerar la terapia intermitente.
Muchos medicamentos necesarios para pacientes graves se administran por vía intravenosa (IV), incluyendo antibióticos, analgésicos, sedantes y fármacos para el soporte cardíaco y pulmonar.
El soporte nutricional especializado se brinda a pacientes que no pueden comer o absorber nutrientes normalmente, reconociendo el papel fundamental de la alimentación en la recuperación.
Equipo Multidisciplinario en la UCI
Los médicos intensivistas están capacitados para tratar a pacientes complejos. Las enfermeras de UCI son profesionales altamente cualificados que brindan cuidados directos, monitorizan signos vitales, administran medicamentos y asisten en procedimientos.
La terapia respiratoria se enfoca en pacientes con problemas respiratorios.
Los farmacéuticos de UCI proporcionan medicamentos, como antibióticos, y realizan rondas con el equipo para optimizar el uso de medicamentos en pacientes críticos.
Los nutricionistas de UCI evalúan los requisitos nutricionales y elaboran regímenes de alimentación personalizados.
Apoyo Emocional y Rehabilitación en la UCI
La experiencia en la UCI es intensa tanto para los pacientes como para sus familias, quienes pueden experimentar ansiedad, confusión, preocupación o miedo. La UCI ofrece persuasión emocional, explicando la enfermedad y el tratamiento en términos sencillos para tranquilizar al paciente. El dolor y la angustia se alivian mediante el apoyo emocional, explicaciones claras sobre su estado y la fijación de parámetros de tratamiento.
La fase de rehabilitación es crucial para la recuperación de una enfermedad grave. Los terapeutas ocupacionales ayudan a los pacientes a recuperar habilidades para la vida diaria, como alimentarse, vestirse y bañarse.
Las UCI ofrecen una variedad de servicios vitales para el manejo de pacientes complejos, desde monitoreo continuo y diagnóstico avanzado hasta tratamientos dirigidos. Estos servicios, combinados con el apoyo psicosocial y de rehabilitación, brindan una atención integral.
Cuidados Paliativos: Bienestar Integral
Los cuidados paliativos tienen como objetivo ayudar a las personas con enfermedades graves a sentirse mejor, previniendo o tratando los síntomas y efectos secundarios de la enfermedad y sus tratamientos. También abordan problemas emocionales, sociales, prácticos y espirituales que la enfermedad plantea, mejorando la calidad de vida.
Los cuidados paliativos pueden brindarse al mismo tiempo que los tratamientos curativos, desde el diagnóstico hasta el final de la vida. Son aplicables a enfermedades como:
- Cáncer
- Enfermedades cardíacas
- Enfermedades pulmonares
- Insuficiencia renal
- Demencia
- VIH/Sida
- Esclerosis lateral amiotrófica (ELA)
Los pacientes pueden permanecer bajo el cuidado de su proveedor habitual mientras reciben cuidados paliativos. Estos cuidados pueden ser brindados por un equipo multidisciplinario que incluye médicos, enfermeros especializados, fisioterapeutas, nutricionistas, trabajadores sociales, psicólogos, masajistas y capellanes. Pueden ofrecerse en hospitales, agencias de atención médica domiciliaria, clínicas de oncología y clínicas de atención a largo plazo.
A diferencia de la atención para pacientes terminales, que se ofrece cuando el tratamiento de la enfermedad se suspende y se espera una esperanza de vida de 6 meses o menos, los cuidados paliativos pueden comenzar en el momento del diagnóstico y continuar durante todo el proceso de tratamiento.
Abordaje Integral de los Cuidados Paliativos
Los cuidados paliativos abordan los múltiples efectos de una enfermedad grave:
- Problemas físicos: Manejo del dolor, dificultad para dormir, problemas respiratorios, falta de apetito y náuseas. Los tratamientos incluyen medicamentos, orientación nutricional, fisioterapia, terapia ocupacional y terapias integradoras.
- Problemas emocionales, sociales y de afrontamiento: Abordaje del estrés, miedo, ansiedad, desesperanza o depresión. Los tratamientos incluyen asesoramiento, grupos de apoyo, reuniones familiares y remisiones a profesionales de salud mental.
- Problemas prácticos: Asistencia con problemas financieros, laborales, de seguros y asuntos legales. El equipo puede explicar formularios médicos complejos, ayudar a entender opciones de tratamiento, proporcionar o remitir a asesoría financiera, y conectar con recursos de transporte y alojamiento.
- Asuntos espirituales: Exploración de creencias y valores para alcanzar la aceptación y la paz.
Se recomienda comunicar al proveedor las preocupaciones y prioridades, y proporcionar una copia del testamento vital o poder notarial para asistencia médica. Los cuidados paliativos suelen estar cubiertos por seguros médicos como Medicare o Medicaid. En caso de no tener seguro, se debe hablar con un trabajador social o asesor financiero del hospital.

tags: #tb #uci #atencion #domiciliaria