El término polifarmacia se compone del prefijo "poli", que se refiere a “más de 4 elementos”, y la palabra "farmacia", que es una ciencia práctica de la salud relacionada con el conocimiento de sustancias con acción terapéutica y a la obtención, combinación, preparación, conservación, presentación y dispensación de medicamentos. En la literatura especializada, se pueden encontrar diferentes definiciones para polifarmacia o polimedicación, especialmente en cuanto al número mínimo de medicamentos. A medida que el consumo de medicamentos y de productos sin prescripción médica de venta libre, como suplementos y medicina herbaria, ha aumentado, el límite de la polifarmacia ha incrementado también.
La Organización Mundial de la Salud (OMS) define la polifarmacia o polimedicación como “el uso concomitante de 3 o más medicamentos”. La OMS estima que más del 85% de las personas mayores de 65 años se encuentran en esta situación, por lo que la cataloga como un “síndrome geriátrico”. En ciertos casos particulares, el consumo coincidente de variados productos farmacéuticos es necesario para el tratamiento de diversas dolencias o enfermedades que requieren medicamentos específicos.
Impacto del Envejecimiento en el Manejo Farmacológico
La transición demográfica y epidemiológica, asociada al aumento en la esperanza de vida, tiene repercusiones importantes en los sistemas de salud de todo el mundo, siendo la más relevante el envejecimiento poblacional. Las personas de edad avanzada presentan alteraciones farmacocinéticas, farmacodinámicas y homeostáticas que condicionan la utilización y los efectos de los medicamentos. El riesgo de complicaciones significativas se incrementa con la edad, con las comorbilidades (las cuales tienden a aumentar con el paso del tiempo) y con el número de fármacos. La polifarmacia, especialmente en la tercera edad, puede ser muy riesgosa, ya que esta población presenta una mayor frecuencia de reacciones adversas a medicamentos (RAM).
Cambios Fisiológicos y Farmacocinéticos
El envejecimiento se caracteriza por una alteración en los mecanismos homeostáticos y una disminución en las capacidades adaptativas, los cuales repercuten en todas las fases de los procesos farmacocinéticos. Estos incluyen:
- Absorción: Existe una disminución de la peristalsis, tanto esofágica como gastrointestinal. La reducción del vaciamiento gástrico, debido a la atrofia de la mucosa gástrica y la disminución en la frecuencia de las ondas peristálticas, retrasa la absorción de los fármacos. La disminución del área de superficie de absorción intestinal y una reducción del flujo esplácnico también alteran la biodisponibilidad de fármacos administrados por vía oral. Además, se ha descrito una disminución consistente en la secreción gástrica ácida en los adultos mayores, con la elevación concomitante del pH gástrico. Esto hace que los fármacos ácidos se disuelvan con mayor rapidez, aumentando su absorción, mientras que las bases débiles se disuelven más lentamente, limitando su absorción.
- Distribución: La cantidad de agua corporal total disminuye gradualmente a partir de los 60 años, lo que se infiere ocurre debido a una pérdida del agua intracelular. La mayor cantidad de tejido muscular magro se pierde entre los 70 y 100 años. Los cambios en la unión de fármacos a proteínas plasmáticas son dependientes de la edad, detectándose una disminución de hasta el 30% en la concentración de albúmina plasmática en adultos mayores sanos. Esto ocasiona que los fármacos con unión significativa a esta proteína tengan una mayor actividad farmacológica. Uno de los aspectos más estudiados es la disminución del gasto cardíaco, lo cual reduce la capacidad del organismo para distribuir medicamentos de manera eficaz.
- Metabolismo: La función hepática comienza a disminuir desde los 40 años, principalmente por la reducción en el número de hepatocitos. Esto se traduce en una disminución directa de la funcionalidad hepática, repercutiendo sobre la biotransformación de fármacos y aumentando marcadamente la biodisponibilidad de medicamentos que sufren metabolismo de primer paso, prolongando directamente su vida media de eliminación.
- Eliminación: La reducción de la velocidad de filtración glomerular y de la secreción tubular modifican la distribución de fármacos.
Prevalencia y Factores de Riesgo de la Polifarmacia
La polifarmacia en personas mayores es muy común, considerando que la prevalencia de enfermedades crónicas aumenta en este grupo etario, y las patologías crónicas requieren tratamiento farmacológico permanente. Es más, en ciertos casos el manejo de una enfermedad crónica involucra el uso de más de un medicamento.
Estadísticas Regionales y Globales
- En Estados Unidos (EUA), en el año 2010, el adulto mayor era el destinatario de un tercio de todas las prescripciones y del 40% de todos los medicamentos de venta libre. Aproximadamente uno de cada cinco adultos entre 40 y 79 años toma cinco o más medicamentos con receta.
- La prevalencia de la polifarmacia a nivel mundial varía entre el 5 y 78%. Hay estudios que documentan una prevalencia del 57% en EUA y del 51% en Europa.
- En Chile, las personas mayores de 60 años representan cerca del 16% de la población (Censo 2017). La última Encuesta Nacional de Salud (2016/2017) reveló que alrededor del 40% de la población de más de 65 años declaró consumir 5 o más medicamentos frecuentemente. La IV Encuesta Calidad de Vida en la Vejez UC - Caja Los Andes (2016) indicó que un 17,3% de los encuestados consume más de seis fármacos.
- En México, la población de adultos mayores aumentará alrededor de 26 millones entre 2005-2050. Se estima que en 2019 la esperanza de vida era de 75.1 años en promedio, proyectándose a 76.7 años para 2039.
Factores de Riesgo
Se han identificado varios factores de riesgo para la polifarmacia, agrupados en:
- Factores demográficos: La edad avanzada, el género femenino y el bajo nivel educativo.
- Factores del estado de salud: Una hospitalización reciente, el síndrome de fragilidad (deterioro multisistémico y vulnerabilidad), múltiples comorbilidades (el 80% de los adultos mayores en Estados Unidos tienen al menos una enfermedad crónica, y casi la mitad al menos dos) y los trastornos del ánimo, como la depresión.
- Acceso a los servicios de salud: La necesidad de acudir a múltiples especialistas por diversas afecciones.
Riesgos y Consecuencias de la Polifarmacia
La polifarmacia no solo implica un aumento directo de los costos, sino que también expone a los pacientes a un mayor riesgo de sufrir diversas complicaciones.
Reacciones Adversas a Medicamentos (RAM)
Una reacción adversa a medicamentos (RAM) es «cualquier respuesta a un medicamento que sea nociva y no intencionada y que tenga lugar a dosis que se apliquen normalmente en el ser humano para la profilaxis, el diagnóstico o el tratamiento de enfermedades, o para la restauración, corrección o modificación de funciones fisiológicas».
Las RAM son frecuentes en adultos mayores hospitalizados (hasta 8 veces más que en gente menor de 30 años) y pueden clasificarse en:
- Farmacológicas: Acciones conocidas, predecibles, relacionadas con la dosis y raramente comprometen la vida (ej., diarrea con dosis altas de sertralina).
- Idiosincráticas: Comportamiento poblacional conocido en algún subgrupo (ej., sensibilidad a primaquina) o de tipo alérgico por fenómenos inmunes.
- De efecto a largo plazo: Secundarias a mecanismos adaptativos como la tolerancia a benzodiacepinas o la discinesia tardía a neurolépticos, incluyendo efectos de rebote tras la suspensión.
- De latencia larga: Como los efectos teratogénicos de la talidomida.
Se ha estimado que cerca del 30% de todas las hospitalizaciones están relacionadas con el uso de medicamentos (enfermedades no tratadas, selección inadecuada, reacciones adversas, incumplimiento, interacciones, uso de fármacos sin indicación y sobredosis), situando sus costos entre las cinco primeras causas de morbilidad en el mundo desarrollado.
Interacciones Medicamentosas
Una interacción farmacológica es la presentación de un efecto farmacológico, terapéutico o tóxico, de intensidad diferente a la habitual o prevista, como consecuencia de la presencia o acción simultánea de otro fármaco. Es decir, cuando dos o más medicamentos se administran en forma concomitante y el efecto del primero se ve modificado por la acción del segundo. La posibilidad de que aparezcan interacciones es tanto mayor cuanto más fármacos se administren simultáneamente.
- Las interacciones medicamentosas son causantes del 4,4% de todas las hospitalizaciones atribuidas a fármacos y representan el 4,6% de todas las RAM en pacientes hospitalizados.
- Un análisis matemático indica que, si un paciente está tomando 5 medicamentos, existe una probabilidad del 50% de una interacción clínicamente importante, y al tomar 7 fármacos, la posibilidad se incrementa al 100%, con un 20% de ellas con manifestaciones de reacciones adversas severas.
Mecanismos de Interacción
Las interacciones pueden clasificarse en tres grandes grupos:
- De carácter Farmacéutico: Incompatibilidades físico-químicas que impiden mezclar dos o más fármacos en una misma solución.
- Farmacocinéticas: Los procesos de absorción, distribución, metabolismo y eliminación de un fármaco son modificados por la administración concomitante de otro u otros fármacos.
- Farmacodinámicas: Un fármaco determinado causa una alteración en la relación concentración-efecto de otro fármaco cuando se administran conjuntamente, originando fenómenos de sinergia, antagonismo o potenciación.
La Cascada de Prescripción
Un gran problema enmarcado dentro de la polifarmacia es la "cascada de prescripción", que se produce cuando un medicamento provoca una reacción adversa, la cual se interpreta como una enfermedad nueva e independiente, por lo que se inicia el tratamiento con otro medicamento para aliviar la sintomatología, usualmente sin la orden explícita del médico tratante. El riesgo asociado se presenta cuando el segundo fármaco aumenta la severidad de la reacción adversa producida por el primero, o cuando expone al paciente a la aparición de nuevas reacciones adversas, lo que puede comprometer la salud del paciente.
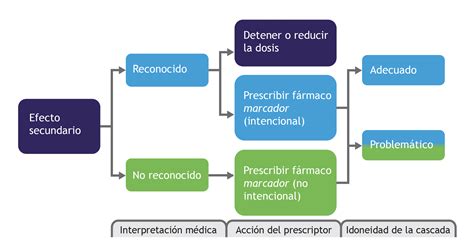
Falta de Adherencia Terapéutica
La adherencia terapéutica es un proceso complejo influido por múltiples factores. En las personas mayores, la menor eficacia del tratamiento, junto con reacciones adversas potencialmente graves, son las principales consecuencias de la falta de adherencia al tratamiento. Se estima que en personas mayores de 65 años con enfermedades crónicas y polimedicados, existe una relación inversamente proporcional entre la adherencia y el número de fármacos que toman. La mala adherencia se asocia con una mayor hospitalización de pacientes.
Los factores que influyen en la adherencia incluyen la sintomatología de la enfermedad, la mejoría clínica y la gravedad de la enfermedad, así como el estatus socioeconómico, las condiciones de vida inestables, la disfunción familiar, el acceso a la atención médica y a los medicamentos, la provisión de redes de apoyo social efectivas y las creencias culturales sobre las enfermedades y el tratamiento.
Hospitalizaciones y Mortalidad
La polifarmacia es un factor independiente de mortalidad y aumento de la estancia hospitalaria. Estudios han encontrado una asociación estadísticamente significativa entre la polifarmacia y la mortalidad y la hospitalización tanto a 3, 6 como a 9 meses. Específicamente, se ha observado que los pacientes con polifarmacia (entendida como 10 o más medicamentos) tienen 1.66 veces más riesgo de mortalidad que los no polimedicados. El punto de corte de 10 medicamentos puede servir de alarma en urgencias para detectar pacientes de alto riesgo.
Subgrupos Vulnerables y Factores No Farmacológicos
Existen subgrupos que son especialmente frágiles frente a la administración de fármacos: los mayores de 80 años, los que viven en instituciones, aquellos con bajo nivel socioeconómico o bajo nivel educacional. Un factor determinante es la falta de una red de apoyo social, así como la poca motivación en el tratamiento y el compromiso funcional general. También es crucial considerar si el paciente puede usar esquemas con varios fármacos, si comprende los horarios y la complejidad de la administración (ej., anticoagulantes orales). Los factores económicos también influyen en la adherencia al tratamiento.
Criterios para la Prescripción Adecuada y la Deprescripción
La prescripción inadecuada de fármacos en la población geriátrica es un problema de salud pública. Para contrarrestar esto, se han desarrollado diversos criterios y estrategias.
Criterios de Prescripción Adecuada
Los más conocidos son los criterios de Beers, creados en 1991, que consisten en una lista de medicamentos inapropiados, así como su relación con padecimientos y condiciones específicas en adultos mayores. Han sufrido revisiones y modificaciones, las más recientes en 2019, apoyados por la Sociedad Americana de Geriatría. Estos criterios no incluyen las interacciones entre fármacos, la duplicidad terapéutica ni la prescripción inadecuada por omisión.
Los criterios STOPP/START se refieren a la prevención de prescripción inapropiada en adultos mayores y sirven como herramienta para alertar al médico. Estos criterios han aumentado la lista de Beers incluyendo otras interacciones frecuentes en adultos mayores.
Tipos de Polimedicación
- Polimedicación adecuada: La persona toma muchos fármacos, pero todos ellos están indicados clínicamente.
- Polimedicación inadecuada: Se toman más medicamentos que los clínicamente necesarios.
- Pseudopolimedicación: En el historial clínico aparecen registrados más fármacos de los que el paciente realmente toma.
Deprescripción
El objetivo de la deprescripción es la retirada de medicamentos que son inapropiados, ineficaces, los que ya no están indicados o los que puedan producir RAM e interacciones. Se define como «el cese de un tratamiento de larga duración bajo la supervisión de un profesional médico».
Los beneficios de la deprescripción incluyen reducir los posibles efectos secundarios y las interacciones entre medicamentos, mejorar la calidad de vida, aumentar la adherencia y reducir los costes sanitarios.
Estrategias para Mejorar el Manejo de la Polifarmacia
Para no exponer la salud a problemas graves, es esencial tener en cuenta que, a medida que se utilizan más medicamentos o productos farmacéuticos, aumenta la posibilidad de interacciones y consecuencias adversas. Por ello, es fundamental cumplir con el tratamiento prescrito por el médico de manera precisa, obedeciendo las dosis, horarios y forma de administración.
Comunicación y Registro
- En la visita médica, es muy importante dar a conocer todos los medicamentos o productos farmacéuticos de uso frecuente (incluyendo suplementos, remedios herbolarios o medicamentos de venta libre) para que el profesional los considere al momento de prescribir cualquier tratamiento adicional.
- Una buena manera de llevar registro de los medicamentos y mejorar la adherencia a los tratamientos farmacológicos es anotar en una lista o calendario todos los fármacos de consumo frecuente, en conjunto con la dosis, horario e instrucciones de administración de cada uno.
Rol del Personal de Enfermería y Farmacéuticos
Los profesionales de enfermería juegan un papel fundamental para identificar las dificultades y obstáculos de las personas para cumplir el tratamiento, e identificar los posibles factores asociados al mismo. Los farmacéuticos, a través del Sistema Personalizado de Dosificación (SPD), ayudan al paciente a seguir su tratamiento, especialmente aquellos con pautas de dosificación complejas.
Educación y Formación
Las intervenciones más efectivas para mejorar la adherencia incluyen la formación y educación a los pacientes para aumentar el conocimiento de la enfermedad, el tratamiento y los posibles efectos adversos.
Tecnología para la Adherencia
La tecnología ha mejorado la calidad de vida de muchas personas con enfermedades crónicas. Las pastillas digitales, los blísteres inteligentes, los microchips y las aplicaciones son solo algunas de las muchas posibilidades para mejorar la adherencia al tratamiento.
- Medisafe: Aplicación de gestión de la medicación y recordatorio de pastillas a modo de pastillero virtual, con opción para avisar cuándo reponer medicamentos y un informe de progresos exportable para el médico.
- Recordatorio de medicación (MyTherapy): Ofrece una amplia base de datos de tratamientos, permite personalizar dosis y frecuencia, y envía notificaciones. Una característica única es su sistema de notificación a familiares si el paciente olvida tomar la medicación, además de un diario de salud imprimible y funciones de control de peso, presión arterial y glucemia.
- Recordatorio de medicamentos (Sergio Licea): Ayuda a recordar la toma a la hora exacta, con posibilidad de posponer y reprogramar tomas, controlar la cantidad de pastillas restantes y crear recordatorios de citas médicas.
Dado que un 25% de los adultos ya utiliza aplicaciones en sus teléfonos móviles, los profesionales de la salud pueden ser buenos prescriptores para indicar qué aplicaciones son más adecuadas.
Importancia de la adherencia al tratamiento
Farmacovigilancia
Los países cuentan con sistemas de farmacovigilancia para facilitar la recogida de información sobre los efectos secundarios que pueden provocar los medicamentos. El Sistema Español de Farmacovigilancia de Medicamentos de Uso Humano (SEFV-H), por ejemplo, recoge casos sospechosos de reacciones adversas detectadas por profesionales o ciudadanos, y los evalúa y registra en una base de datos común.
Consideraciones Clave para Pacientes y Cuidadores
La polifarmacia, en el contexto de las personas mayores, no es intrínsecamente negativa, ya que en muchos casos es indispensable para el manejo de múltiples condiciones de salud. Sin embargo, es un área que requiere atención y gestión proactiva para minimizar riesgos.
Para cuidar adecuadamente a las personas mayores con polifarmacia, es fundamental:
- Revisar y ajustar el plan de medicación regularmente con un profesional de la salud.
- Mantener una lista actualizada de todos los medicamentos, incluyendo dosis, horarios y quién los indicó, así como suplementos, remedios herbolarios y medicamentos de venta libre.
- Utilizar ayudas para la memoria, como pastilleros semanales, alarmas o recordatorios visuales.
- Entender que el objetivo del tratamiento no es solo “controlar números”, sino mejorar la calidad de vida del paciente.
- Informar oportunamente al médico sobre cualquier molestia o síntoma nuevo.