Introducción a la Farmacoterapia en la Población Mayor
El uso de medicamentos en la población anciana requiere una consideración cuidadosa debido a las particularidades fisiológicas asociadas con el envejecimiento. Es fundamental valorar la necesidad real de un tratamiento farmacológico, ya que muchos síntomas que presentan los adultos mayores pueden ser controlados con medidas no farmacológicas. La polimedicación es otro problema significativo, por lo que se debe asegurar que el paciente esté tomando el menor número de fármacos necesarios. La elección de la presentación farmacéutica también es importante; las formas líquidas, como jarabes o soluciones, suelen ser mejor toleradas que las presentaciones sólidas, que pueden ser difíciles de tragar.
El abandono de tratamientos es una preocupación común en los ancianos. Es necesario ser consciente de la posibilidad de incumplimiento terapéutico e instruir a los pacientes sobre cómo actuar si olvidan una dosis. Para minimizar este problema, las pautas terapéuticas deben simplificarse al máximo, y si es posible, hacer coincidir la toma del medicamento con actividades cotidianas, como las comidas, para reforzar la memoria del paciente. Ante cualquier duda sobre la medicación, es recomendable consultar con el farmacéutico.
Cambios Farmacocinéticos y Farmacodinámicos en el Anciano
El envejecimiento produce cambios estructurales en todos los órganos y sistemas, lo que modifica la farmacocinética en todas sus fases: absorción, distribución, metabolismo y excreción. Aunque la absorción vía oral tiene poca relevancia clínica, la absorción por vía subcutánea o intramuscular puede estar disminuida en presencia de atrofia muscular, malnutrición, deshidratación o déficit de perfusión. En estos casos, una dosis inicial puede no ser eficaz, pero dosis repetidas aumentan el riesgo de toxicidad.
La distribución de los fármacos se ve afectada por la menor relación masa corporal magra/peso corporal total, lo que incrementa el volumen de distribución de fármacos lipofílicos y disminuye el de los hidrofílicos. Un descenso de las proteínas plasmáticas circulantes aumenta la proporción de fármaco libre, incrementando el riesgo de reacciones adversas. En cuanto al metabolismo, con la edad disminuye el número de hepatocitos funcionantes, el flujo sanguíneo y el aclaramiento hepático, afectándose la oxidación y, sobre todo, el citocromo P450. Esto puede requerir un periodo más largo para metabolizar la misma dosis. La excreción renal se caracteriza por una disminución del filtrado glomerular y del aclaramiento de creatinina, lo que reduce la eliminación de muchos fármacos y exige un ajuste en dosis y frecuencia de administración. Las alteraciones farmacodinámicas, aunque menos conocidas, condicionan una menor reserva homeostática y cambios en la respuesta del órgano diana. Existe una mayor sensibilidad a los fármacos de acción central.
Tratamientos Específicos para Enfermedades Neurológicas
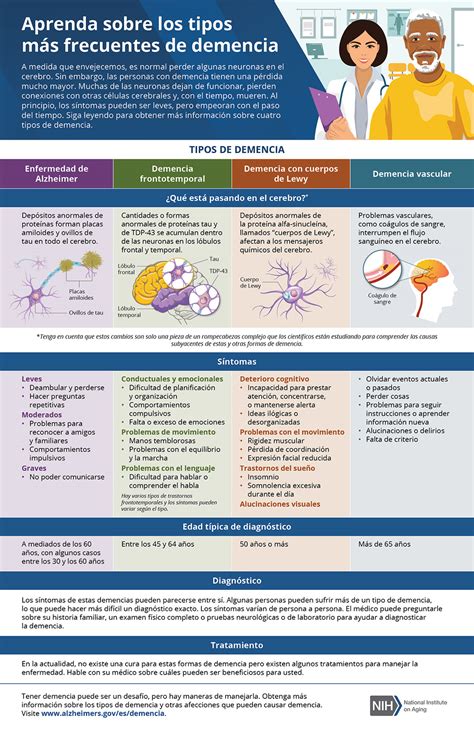
Enfermedad de Alzheimer
Aunque los medicamentos actuales no pueden curar el Alzheimer, existen tratamientos que abordan la biología subyacente. Los tratamientos anti-amiloides funcionan uniéndose y removiendo la proteína beta-amiloide del cerebro, que se acumula en placas. Estos tratamientos pueden cambiar el curso de la enfermedad de manera significativa en personas en etapas tempranas, permitiéndoles participar más tiempo en la vida diaria y vivir independientemente.
Los tratamientos anti-amiloides pueden tener efectos secundarios, como reacciones alérgicas graves. Un efecto secundario común es la ARIA (Anormalidades Cerebrales Relacionadas con el Amiloide), que usualmente se manifiesta como inflamación temporal en áreas del cerebro, a menudo resolviéndose con el tiempo. Algunas personas pueden presentar pequeños puntos de sangrado en la superficie cerebral junto con la inflamación, aunque la mayoría no presenta síntomas. Las personas portadoras del gen ApoE ε4 tienen un riesgo aumentado de desarrollar ARIA. La FDA recomienda realizar pruebas de estatus de ApoE ε4 antes de iniciar el tratamiento para informar sobre este riesgo.
Lecanemab (Leqembi) es una terapia intravenosa de anticuerpos anti-amiloides aprobada por la FDA para tratar la enfermedad de Alzheimer temprana en personas con deterioro cognitivo leve (DCL) debido a Alzheimer y con confirmación de beta-amiloide elevada en el cerebro. Este tratamiento se administra cada dos semanas.
Tratamiento de Síntomas Cognitivos y de Memoria
A medida que el Alzheimer progresa, las células cerebrales mueren y las conexiones se pierden, empeorando los síntomas cognitivos. Los inhibidores de colinesterasa se prescriben para tratar síntomas relacionados con la memoria, el pensamiento, el lenguaje, el juicio y otros procesos cognitivos. Estos fármacos previenen la ruptura de la acetilcolina, un mensajero químico crucial para la memoria y el aprendizaje.
Los reguladores de glutamato se prescriben para mejorar la memoria, la atención, el razonamiento, el lenguaje y la capacidad para realizar tareas simples. Funcionan regulando la actividad del glutamato, otro mensajero químico importante para el procesamiento de información en el cerebro.
Tratamiento de Síntomas Conductuales y Psicológicos
El Alzheimer afecta más que solo la memoria y el pensamiento. Los síntomas conductuales y psicológicos, como trastornos del sueño, agitación, alucinaciones y delirios, pueden impactar significativamente la calidad de vida. Algunos fármacos se enfocan en tratar estos síntomas no cognitivos temporalmente.
Suvorexant (Belsomra®) está aprobado para el tratamiento del insomnio y ha demostrado ser eficaz en ensayos clínicos para personas con enfermedad de Alzheimer leve a moderada.
Los antipsicóticos atípicos, que actúan sobre las vías químicas de la serotonina y la dopamina, se utilizan a menudo para tratar la esquizofrenia y el trastorno bipolar. En el contexto de la demencia, solo un antipsicótico atípico está aprobado por la FDA para tratar la agitación asociada con la demencia debida al Alzheimer: Brexpiprazola (Rexulti®). Los posibles efectos secundarios de la Brexpiprazola incluyen aumento de peso, somnolencia, mareos, síntomas de resfriado común e inquietud. Es importante destacar una advertencia de la FDA sobre el riesgo aumentado de muerte en adultos mayores con psicosis relacionada a la demencia.
Consideraciones Generales sobre la Medicación en Ancianos
Riesgos y Precauciones
Todos los medicamentos deben usarse con precaución, pero la población anciana presenta aspectos diferenciales que deben ser tenidos en cuenta. Los adultos mayores tienen el doble de probabilidades de experimentar efectos secundarios, que pueden ser más intensos. Factores como el consumo de nicotina, cafeína o alcohol, la dieta y los cambios en el estado médico pueden influir en la respuesta a los medicamentos.
Ciertas categorías de fármacos, como analgésicos, anticoagulantes, antihipertensivos, antiparkinsonianos, diuréticos, hipoglucemiantes y psicoactivos, presentan riesgos especiales en los ancianos. Algunos medicamentos, aunque razonables para adultos jóvenes, pueden ser inapropiados para la mayoría de los ancianos debido a su riesgo. Los criterios de Beers de la American Geriatric Society® identifican estos fármacos potencialmente inapropiados.
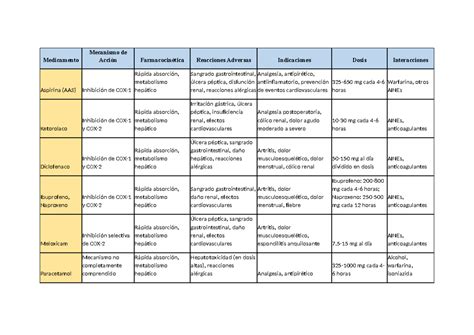
Analgésicos No Opioides
Los fármacos antiinflamatorios orales no esteroideos (AINE) son frecuentemente utilizados por los adultos mayores. Los ancianos son más susceptibles a sus efectos adversos, que pueden ser graves debido a una mayor distribución de fármacos liposolubles, niveles más elevados de medicación libre por disminución de proteínas plasmáticas, y una reducción de la depuración renal. Los efectos adversos graves incluyen úlcera péptica, hemorragia digestiva alta, eventos cardiovasculares, retención de líquido y nefropatía. El uso crónico puede elevar la presión arterial.
Los inhibidores selectivos de la COX-2 (coxib) causan menos irritación gastrointestinal, pero aún conllevan riesgo de hemorragia digestiva, especialmente en combinación con anticoagulantes o aspirina. Los coxib también parecen incrementar el riesgo de eventos cardiovasculares.
Se prefieren alternativas de bajo riesgo (p. ej., paracetamol, gel de diclofenaco tópico) siempre que sea posible. Si se usan AINE en pacientes ancianos, se debe emplear la dosis efectiva más baja, y evaluar con frecuencia la necesidad y eficacia del fármaco. En tratamientos a largo plazo, se debe controlar estrictamente la creatinina sérica y la tensión arterial, y considerar la indicación de un fármaco gastroprotector.
Paracetamol
El paracetamol es el analgésico de elección para el dolor leve-moderado, tanto agudo como crónico, especialmente el musculoesquelético, por su eficacia y seguridad. Puede usarse en pacientes con insuficiencia cardíaca y renal, y no interfiere con anticoagulantes. Su aclaramiento se reduce en el adulto mayor y aún más en el anciano frágil, aumentando su vida media de eliminación. La hepatotoxicidad puede ocurrir con dosis elevadas, especialmente en personas con alcoholismo crónico, enfermedad hepática previa, uso de inductores de enzimas microsomales o malnutrición. La FDA recomienda reducir la dosis máxima diaria para evitar la hepatotoxicidad.
Metamizol
El metamizol se utiliza en algunos países por su efecto analgésico, antipirético y antiespasmódico. Aunque su uso es limitado en otros lugares por efectos graves como agranulocitosis y shock anafiláctico, en España se sigue empleando. En personas mayores tarda más en eliminarse, pero no precisa ajuste de dosis. Puede aumentar el efecto de los anticoagulantes.
Anticoagulantes
La edad puede aumentar la sensibilidad al efecto anticoagulante de la warfarina, requiriendo un control cuidadoso de la dosis para evitar el riesgo de sangrado. Las interacciones con otros fármacos, alimentos y alcohol exigen una monitorización estrecha. Los anticoagulantes más nuevos (dabigatrán, rivaroxabán, apixabán, endoxabán) pueden ser más fáciles de dosificar y presentar menos interacciones, pero también aumentan el riesgo de sangrado en pacientes mayores, especialmente con función renal alterada.
Antidepresivos
Los antidepresivos tricíclicos generalmente no se indican a ancianos. Los inhibidores selectivos de la recaptación de serotonina (ISRS) y los inhibidores mixtos (IRSN) son alternativas más seguras. Sin embargo, todos los antidepresivos pueden aumentar el riesgo de caídas e hiponatremia en adultos mayores. Algunos ISRS, como la paroxetina, pueden tener efectos sedantes y anticolinérgicos, además de interactuar con el metabolismo de otros fármacos. Citalopram y escitalopram requieren dosis limitadas en ancianos debido al riesgo de prolongación del QT. Venlafaxina y duloxetina pueden aumentar la tensión arterial. Mirtazapina puede ser sedante y estimular el apetito. Sertralina se asocia con mayor riesgo de diarrea. Bupropión reduce el umbral convulsivo e inhibe el metabolismo de varios fármacos.
Hipoglucemiantes
Las dosis de los hipoglucemiantes deben titularse con cuidado. El riesgo de hipoglucemia aumenta con la edad, especialmente con sulfonilureas como la clorpropamida, que no se recomienda en ancianos. La metformina puede ser eficaz, pero el riesgo de acidosis láctica se incrementa con el compromiso renal y la edad. Los inhibidores del cotransportador sodio-glucosa-2 (SGLT2) pueden aumentar el riesgo de infecciones y deshidratación. Los agonistas del receptor GLP-1 requieren consideración cuidadosa de la tolerancia gastrointestinal y la posible pérdida de peso y masa muscular.
Antihipertensivos
En muchos pacientes ancianos, se requieren dosis iniciales más bajas de antihipertensivos. Se debe monitorizar la presión arterial en posición sentada y de pie para detectar hipotensión ortostática. La monitorización ambulatoria o domiciliaria puede ser más precisa. Se debe sopesar el objetivo de control de la presión arterial con el riesgo de efectos adversos.
Fármacos Antiparkinsonianos
En los ancianos, la depuración de levodopa disminuye, aumentando la susceptibilidad a efectos adversos como hipotensión ortostática y confusión. Se deben evitar medicamentos con efectos anticolinérgicos.
Antipsicóticos
Los antipsicóticos deben usarse solo para psicosis o como adyuvante en casos seleccionados. En pacientes no psicóticos con agitación, su beneficio es limitado y los efectos adversos pueden ser graves. La FDA ha emitido una advertencia de recuadro negro sobre su uso en pacientes con demencia. Brexpiprazol, aunque aprobado para la agitación asociada con la demencia por Alzheimer, solo muestra beneficios escasos frente a placebo y conlleva advertencias similares.
Ansiolíticos e Hipnóticos
Antes de indicar hipnóticos, se deben buscar y tratar todas las causas reversibles de insomnio, priorizando medidas no farmacológicas. Los ansiolíticos, como los tranquilizantes menores, alivian la ansiedad y la agitación leve, pero pueden causar somnolencia. Medicamentos como el lorazepam y el oxazepam pueden aumentar la confusión y alterar el equilibrio, y existe riesgo de dependencia.
Los medicamentos anticolinérgicos bloquean la acción de la acetilcolina, un neurotransmisor crucial para la memoria, el aprendizaje y la concentración, además de controlar funciones de órganos vitales. El bloqueo de la acetilcolina puede afectar estas funciones, y en adultos mayores, los efectos secundarios como confusión, visión borrosa, estreñimiento, sequedad de boca, aturdimiento y problemas para orinar son particularmente preocupantes.
La Importancia de la Investigación Clínica
El paso hacia terapias efectivas se da a través de estudios clínicos. Servicios como Alzheimer’s Association TrialMatch® ayudan a emparejar a los pacientes con estudios clínicos gratuitos. El reclutamiento y retención de participantes es un obstáculo importante para el desarrollo de la próxima generación de tratamientos contra el Alzheimer.