La hiperglucemia, o niveles elevados de glucosa en sangre, representa una complicación significativa en pacientes diabéticos, especialmente en la población anciana y en situaciones de enfermedad terminal. Si bien la diabetes tipo 2 es una condición crónica, la descompensación de la misma puede derivar en síndromes hiperglucémicos agudos que requieren atención inmediata y especializada.
Síndrome Hiperglucémico Hiperosmolar (SHH): Una Complicación Grave
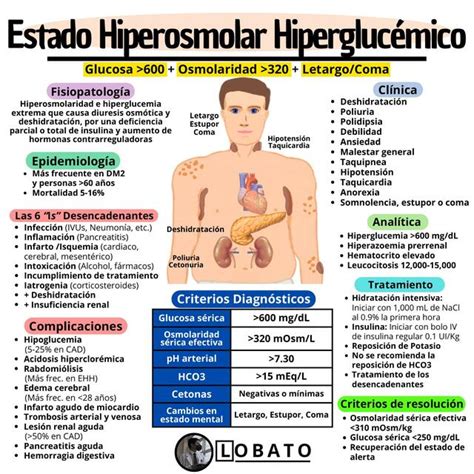
El síndrome hiperglucémico hiperosmolar (SHH) es una afección de emergencia médica que se caracteriza por niveles extremadamente altos de azúcar en la sangre (glucosa) sin la presencia significativa de cetonas. Esta condición se observa con frecuencia en personas con diabetes tipo 2 que no tienen la enfermedad bien controlada, o incluso en aquellos que no han sido diagnosticados previamente.
Características del SHH
- Nivel extremadamente alto de azúcar en la sangre: Los niveles de glucosa pueden superar hasta diez veces la cantidad normal.
- Falta de agua extrema (deshidratación): La pérdida de agua es severa, lo que conduce a una sangre más concentrada de lo normal, conocida como hiperosmolaridad.
- Disminución de la conciencia o del estado de alerta: En muchos casos, los pacientes experimentan confusión o somnolencia.
- Acumulación de cetonas: Aunque es inusual y generalmente leve en comparación con la cetoacidosis diabética, puede ocurrir.
Causas del Síndrome Hiperglucémico Hiperosmolar
Diversos factores pueden desencadenar el SHH, entre los que se incluyen:
- Infecciones: Una infección activa puede desestabilizar los niveles de glucosa.
- Otras enfermedades: Eventos agudos como un ataque cardíaco o un derrame cerebral son desencadenantes potenciales.
- Medicamentos: Ciertos fármacos pueden disminuir la efectividad de la insulina o aumentar la pérdida de líquidos.
- Aumento de la pérdida de líquidos: Condiciones o medicamentos que provocan deshidratación.
- Incumplimiento del tratamiento: No tomar los medicamentos recetados para la diabetes o quedarse sin ellos.
Mecanismo Fisiopatológico
Los riñones intentan compensar los altos niveles de glucosa excretándola a través de la orina. Sin embargo, este proceso también conlleva una pérdida significativa de agua. Si la ingesta de líquidos es insuficiente o se consumen bebidas azucaradas, la deshidratación se agrava. Cuando la deshidratación es severa, los riñones pierden su capacidad para eliminar el exceso de glucosa, lo que eleva aún más los niveles en sangre. La hiperosmolaridad resultante extrae agua de otros órganos, incluido el cerebro.
Factores de Riesgo para el SHH en Ancianos
La población anciana presenta una mayor vulnerabilidad a desarrollar SHH debido a:
- Eventos estresantes: Infecciones, ataques cardíacos, accidentes cerebrovasculares o cirugías recientes.
- Insuficiencia cardíaca.
- Alteración de la sed: La percepción de la sed puede disminuir con la edad.
- Acceso limitado al agua: Especialmente en personas con demencia o postradas en cama.
- Edad avanzada.
- Función renal deficiente.
- Manejo inadecuado de la diabetes: No seguir el plan de tratamiento prescrito.
- Suspensión o interrupción de medicamentos para la diabetes.
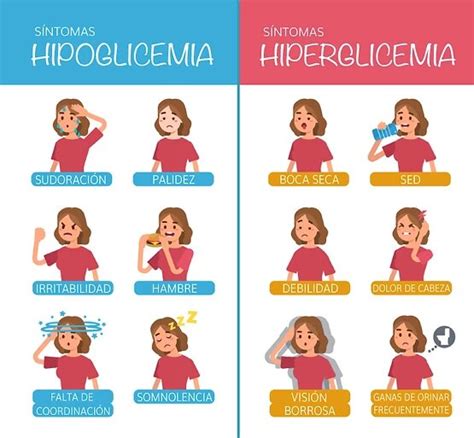
Síntomas de la Hiperglucemia y el SHH
Los síntomas pueden desarrollarse gradualmente a lo largo de días o semanas y variar en su presentación:
- Síntomas iniciales: Aumento de la sed y la micción (en las primeras etapas).
- Síntomas generales: Debilidad, náuseas, pérdida de peso, sequedad de boca y lengua, fiebre.
- Síntomas neurológicos: Confusión, convulsiones, coma.
- Otros síntomas: Pérdida de sensibilidad o actividad muscular, problemas de movimiento, deterioro del habla.
Diagnóstico del SHH
El diagnóstico se basa en la evaluación clínica, los síntomas del paciente y pruebas específicas:
- Examen físico y entrevista clínica: El proveedor de atención médica evaluará los síntomas y el historial médico.
- Cultivos de sangre y orina: Para detectar posibles infecciones.
- Electrocardiograma (ECG): Para evaluar la función cardíaca.
- Pruebas de COVID-19 y gripe: Para descartar infecciones respiratorias comunes.
- Tomografía computarizada (TC) de la cabeza: Para evaluar el estado neurológico.
Manejo del Síndrome Hiperglucémico Hiperosmolar
El manejo del SHH es una emergencia médica que requiere intervención inmediata para corregir la deshidratación y normalizar los niveles de glucosa.
Objetivos del Tratamiento Inicial
El objetivo principal al inicio del tratamiento es corregir la pérdida de agua para mejorar la presión arterial, la producción de orina y la circulación. Esto, a su vez, ayuda a reducir los niveles de glucosa en sangre.
Intervenciones Terapéuticas
- Fluidoterapia intravenosa: Se administran líquidos y electrolitos (como potasio) por vía intravenosa.
- Insulinoterapia intravenosa: Se utiliza insulina administrada por vía intravenosa para reducir los niveles elevados de glucosa en sangre.
FLUIDOTERAPIA en paciente crítico 💦
Pronóstico y Complicaciones
Si el SHH no se trata de manera adecuada e inmediata, puede llevar a complicaciones graves como:
- Convulsiones
- Coma
- Shock
- Formación de coágulos de sangre
- Hinchazón del cerebro (edema cerebral)
- Aumento del nivel de ácido en la sangre (acidosis láctica)
- Muerte
Este padecimiento es una emergencia médica. Es crucial acudir a la sala de emergencias o llamar al número de emergencias local si se presentan síntomas de este síndrome.
Prevención de la Hiperglucemia y el SHH en Ancianos
La prevención es clave y se centra en el control de la diabetes y la identificación temprana de signos de alarma:
- Control adecuado de la diabetes tipo 2: Seguir rigurosamente el plan de tratamiento.
- Reconocimiento temprano de signos de deshidratación e infección.
- Plan para días de enfermedad: Tener un plan de manejo para cuando no se pueda comer bien.
- Educación diabetológica: Tanto para el paciente como para los cuidadores.
- Revisiones médicas periódicas: Incluyendo control de glucemia, función renal y visión.
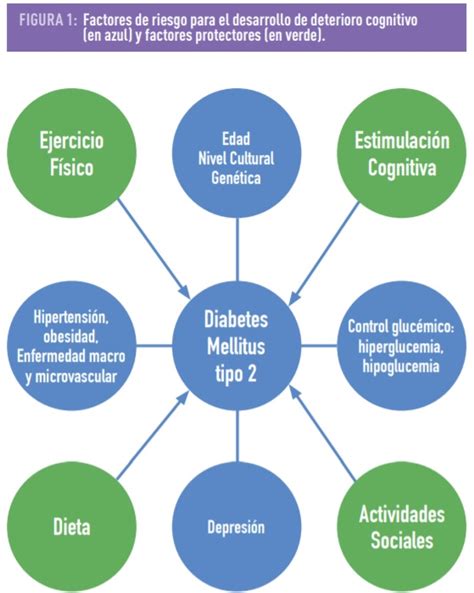
Diabetes y Deterioro Cognitivo en Ancianos
El manejo de la diabetes en pacientes ancianos, especialmente aquellos con deterioro cognitivo o demencia, presenta desafíos únicos. La disfunción cognitiva empeora la calidad de vida y dificulta el autocuidado de la diabetes. Existe una relación bidireccional entre la demencia y los episodios de hipoglucemia; los pacientes con demencia tienen un riesgo mayor de sufrir hipoglucemias, y viceversa.
Estrategias de Manejo en Pacientes con Deterioro Cognitivo
- Individualización de objetivos glucémicos: Ajustar los objetivos en función de la situación médica, funcional y cognitiva.
- Uso de hipoglucemiantes orales con bajo riesgo de hipoglucemia.
- Régimen de tratamiento simplificado: Para mejorar la adherencia y reducir el riesgo de errores.
- Rol fundamental de los cuidadores: Son clave en la educación diabetológica y el reconocimiento/tratamiento de hipoglucemias.
- Evitar modificaciones frecuentes del tratamiento.
La detección precoz de la fragilidad y la sarcopenia es fundamental en el manejo de estos pacientes. Los objetivos de control glucémico deben basarse en el estado funcional, evitando un control estricto que pueda aumentar el riesgo de hipoglucemias.
Consideraciones sobre el Tratamiento Farmacológico
En pacientes ancianos, especialmente aquellos con fragilidad, el tratamiento antihiperglucemiante debe priorizar la seguridad y la tolerabilidad sobre la eficacia máxima. Se prefieren fármacos con menor riesgo de hipoglucemia, que preserven la funcionalidad y mejoren la calidad de vida. La desintensificación o simplificación de pautas complejas es recomendable para reducir el riesgo de hipoglucemia, polifarmacia y mejorar la adherencia terapéutica.
La metformina y los inhibidores de la dipeptidilpeptidasa tipo 4 (iDPP-4) suelen ser los antidiabéticos de primera elección en pacientes ancianos con riesgo de fragilidad o dependencia.