El asma, según la Organización Mundial de la Salud (OMS), afecta a aproximadamente 275.000.000 de personas en todo el mundo. Una parte significativa de la morbilidad asociada al asma se deriva de la disnea de esfuerzo y las limitaciones que esta impone a la actividad física del paciente. La evaluación de la intensidad de la disnea al finalizar el ejercicio proporciona información valiosa sobre los factores que determinan dicha limitación. La escala de Borg es una herramienta ampliamente utilizada para la medición subjetiva de este síntoma.
Introducción a la Escala de Borg
El esfuerzo percibido se refiere a la magnitud del esfuerzo que una persona estima que requirió para llevar a cabo una actividad física. En el contexto de la neurorrehabilitación, esto puede medirse mediante la escala de Borg, una evaluación subjetiva que considera la autopercepción del esfuerzo del paciente, la fatiga muscular y la intensidad del ejercicio realizado. El objetivo es ajustar los parámetros de intensidad del ejercicio a lo largo de la terapia.
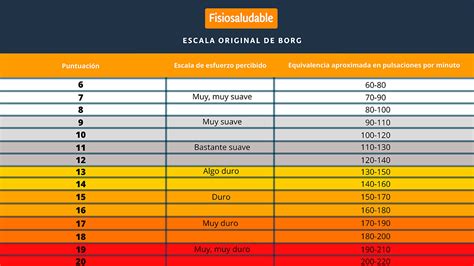
Inicialmente, la escala se denominaba Escala de Esfuerzo Percibido (RPE por sus siglas en inglés), donde la persona calificaba de 6 a 20 el esfuerzo percibido al realizar un ejercicio. Gunnar Borg, un científico familiarizado con la psicofísica, se motivó a investigar más allá cuando uno de sus colegas observó una discrepancia significativa entre la autoevaluación de la capacidad física de los pacientes y su desempeño real en pruebas de esfuerzo.
Actualmente, la escala de Borg se utiliza en neurorrehabilitación para individualizar la prescripción del ejercicio, buscando que sea lo suficientemente intenso para mejorar el desempeño físico y la capacidad funcional de forma gradual, al tiempo que se minimiza el riesgo de lesiones. A lo largo de la terapia, se evalúa constantemente la mejoría de los síntomas, la funcionalidad en las actividades diarias y la ganancia de independencia.
Adaptación del Ejercicio en Neurorrehabilitación
Cuando una persona con un trastorno neurológico presenta paresia (debilidad muscular) que limita su movilidad, el tratamiento ideal, además del tratamiento de base, es la neurorrehabilitación. Esta tiene como objetivo mejorar la fuerza muscular, la capacidad funcional, el rendimiento físico y la condición física para lograr una mejor calidad de vida.
Durante la neurorrehabilitación, se establece un plan personalizado que incluye ejercicios de fuerza adaptados a las capacidades del paciente para mejorar la fuerza muscular de manera efectiva y segura. Para realizar estos ajustes, es necesario evaluar al inicio y a lo largo del seguimiento la capacidad funcional del paciente para determinar cambios en la forma de realizar el ejercicio, la intensidad o el tiempo.
Determinar el tipo de ejercicio y la intensidad apropiados para la condición particular de cada paciente es complejo, ya que un mismo ejercicio puede ser percibido como intenso o no intenso dependiendo de diversos factores, como el tipo de trastorno neurológico, la capacidad física, la fatiga, el estado de ánimo, la motivación del paciente y la edad.
La creación de escalas de esfuerzo percibido ha permitido medir el esfuerzo que una persona realiza al hacer ejercicio, con el fin de realizar adaptaciones en la intensidad de los ejercicios durante el entrenamiento físico. Estas escalas ayudan a determinar el punto en el que aparece la fatiga muscular y facilitan la evaluación continua del progreso en la rehabilitación.
Tipos de Escala de Borg
Existen dos versiones principales de la escala de Borg:
- Escala de Borg Original (6-20): Va de 6 a 20, donde 6 representa "ningún esfuerzo en absoluto" y 20 representa "un esfuerzo máximo".
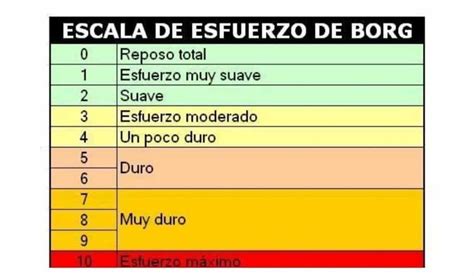
- Escala de Borg Revisada (0-10): Va de 0 a 10, donde 0 representa "ningún esfuerzo en absoluto" y 10 representa "un esfuerzo máximo".
La Discapacidad y la Actividad Física
En el mundo, 1200 millones de personas viven con alguna discapacidad, lo que representa el 15% de la población mundial. El 80% de estas personas residen en países de ingresos bajos. En Estados Unidos, el 20% de la población tiene una discapacidad, sumando 56 millones de adultos. En Australia, 1 de cada 6 personas tiene una discapacidad, y la discapacidad grave, que impide realizar las actividades de la vida diaria sin ayuda, afecta a 1 de cada 3 personas.
El comportamiento sedentario, a menudo asociado a la discapacidad, conduce al desacondicionamiento y a un mayor riesgo para la salud. Las personas con discapacidad tienen un 57% más de probabilidades de ser obesas que los adultos sin discapacidad. La obesidad es un factor de riesgo importante, aumentando en un 33% la probabilidad de padecer enfermedades crónicas como cardiopatías, diabetes, ictus o cáncer.
Aunque el impacto de estas enfermedades crónicas puede reducirse mediante la actividad física aeróbica, los adultos con discapacidad realizan actividad física de forma regular la mitad de veces que los adultos sin discapacidad (12% frente a 22%).
La actividad física (AF) se define como cualquier movimiento corporal producido por los músculos esqueléticos que requiere un gasto energético. Incluye actividades realizadas mientras se trabaja, se juega, se viaja, se realizan tareas domésticas y se practican actividades recreativas.
El nivel de actividad física puede medirse en equivalentes metabólicos de tarea (MET), que representan un múltiplo de la tasa metabólica en reposo. Una puntuación MET de 1 define el nivel de energía utilizado en reposo. Las directrices de actividad física consideran actividad ligera cuando los MET son inferiores a 3, mientras que los MET de 3,0 a 5,9 se consideran actividad moderada.
Otra herramienta para medir el nivel de actividad física es la escala de Borg de esfuerzo percibido (RPE).
Ejercicios para personas con discapacidad física o movilidad reducida con Iñigo abad
Modelos de Discapacidad y Lenguaje Inclusivo
La discapacidad no define a la persona. Al hablar de ella o trabajar con personas con discapacidad, es esencial anteponer el término "persona con discapacidad". El lenguaje positivo empodera, por lo que siempre debe utilizarse un lenguaje inclusivo.
En el modelo médico de la discapacidad, la afección se considera una dificultad médica y biológica, centrándose en corregir el malestar en lugar de prevenirlo y promover el bienestar. Por el contrario, en el modelo social, la discapacidad se considera una diferencia sin juicio, haciendo hincapié en barreras como los factores estructurales o los comportamientos discriminatorios que impiden la actividad física.
La actividad física es esencial para la calidad de vida y como promotor de la salud pública. En las personas con discapacidad, la AF tiene una importancia amplificada debido a las mayores tasas de enfermedades crónicas sobre las que la AF puede influir. La AF puede reducir el estrés, el dolor y la depresión.
Barreras y Facilitadores para la Actividad Física en Personas con Discapacidad
Existen diversas barreras que dificultan la participación de personas con discapacidad en la actividad física:
- Políticas/Programas inaccesibles o inadecuados: Falta de programas específicos para personas con discapacidad o lesiones medulares.
- Falta de personal o voluntarios formados: Ausencia de orientación sobre cómo ejercitarse o adaptar actividades.
- Falta de equipamiento adecuado: Dificultad para acceder a herramientas adaptadas.
Aunque las políticas o programas son el obstáculo menos mencionado, siguen siendo importantes.
La mayoría de las investigaciones sobre actividad física en personas con discapacidad se centran en la población general y provienen de países de ingresos altos. El objetivo futuro debe incluir la mejora de la recogida de datos en países de ingresos bajos y medios.
Según las estimaciones de la Carga Global de Enfermedad, la discapacidad visual es un factor decisivo para predecir los años vividos con discapacidad en países de ingresos bajos y medios.
Es esencial que los fisioterapeutas y otros profesionales de la salud conozcan las directrices generales de actividad física, ya que también se aplican a las personas con discapacidad. Los adultos con discapacidad suelen ser más activos físicamente si se lo recomiendan los médicos.
Un preparador físico inclusivo (certificado por el American College of Sports Medicine (ACSM) y el National Center on Health, Physical Activity and Disability (NCHPAD)) es un profesional cualificado para trabajar con personas con riesgos para la salud y/o limitaciones físicas. Conocen la legislación antidiscriminación y crean programación de ejercicios adaptada que promueve un entrenamiento seguro y eficaz.

Iniciativas Deportivas para Personas con Discapacidad
Las Olimpiadas Especiales son la mayor organización deportiva del mundo para personas con discapacidad intelectual, con programas en 169 países, más de 4,7 millones de atletas y un millón de voluntarios. Su objetivo es transformar vidas y crear un nuevo mundo de inclusión a través de la alegría del deporte.
Los Juegos Paralímpicos son uno de los mayores acontecimientos deportivos internacionales, con los primeros Juegos Paralímpicos oficiales celebrados en 1960, en los que participaron 23 países.
El enfoque de atención escalonada comienza con la autogestión.