La alimentación saludable y el control del peso son factores modificables y determinantes para un envejecimiento sano. Ante el continuo envejecimiento poblacional, la revisión del tema de la alimentación y nutrición en personas mayores de 60 años se vuelve crucial para actualizar los conocimientos y abordar sus implicaciones. Este fenómeno demográfico, resultado del descenso de la natalidad y mortalidad y el aumento de la esperanza de vida, se erige como uno de los mayores retos globales debido a sus repercusiones políticas, económicas, sociales, alimentarias y sanitarias en las sociedades contemporáneas.
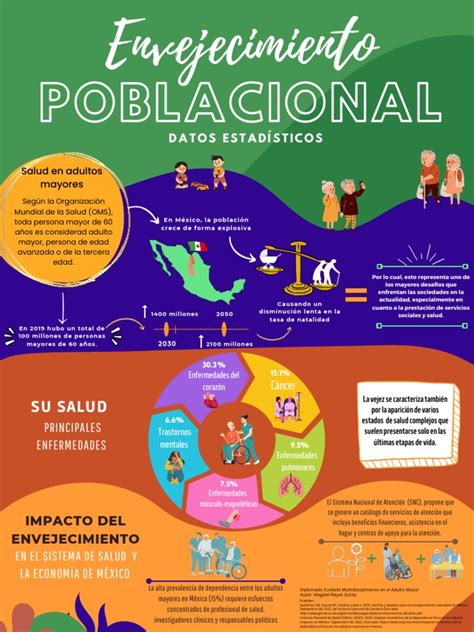
Argentina, por ejemplo, es uno de los países más envejecidos de su región. Según datos del CENSO, el índice de envejecimiento alcanzó 53,1, un crecimiento de 13 puntos sobre el censo anterior (INDEC, 2023). A nivel nacional, las personas de 65 años y más representan el 11,9% de la población. En 2022, el 18,4% del total de las mujeres y el 14,6% de los varones tenía 60 años y más. Dentro de este grupo, el 34,1% corresponde a mujeres mayores de 75 años, lo que evidencia la feminización y el sobreenvejecimiento de la población, ya que las mujeres mayores de 85 años duplican en número a los varones (INDEC, 2023).
La mayor esperanza de vida de las mujeres (82,6 años frente a 76,4 años para los hombres) incrementa su probabilidad de vivir solas por viudez, afectando los arreglos residenciales familiares (Díaz-Tendero y Cruz-Martínez, 2023). En la Ciudad Autónoma de Buenos Aires (CABA), la jurisdicción más envejecida del país, el 17,7% de la población tiene 65 años o más, siendo el 62,29% mujeres y el 37,8% hombres, con una diferencia aún mayor para los mayores de 80 años (INDEC, 2023).
Para 2019, el 37% de las personas de 65 años y más vivían solas, mientras que el 36% lo hacía con su pareja (Dimaro, Dayan y Carpinetti, 2021). La residencia en pareja disminuye para los mayores de 80 años; entre las mujeres, el 45% residían solas, mientras que entre los varones era el 24%, residiendo la mayoría con su pareja (50%). Esta predominancia de mujeres que residen solas se vincula con su mayor sobrevivencia, alcanzando un 58% en el grupo de 80 años y más, pero solo un 13% vivía con cónyuge, a diferencia del 50% en los hombres. En este contexto, la alimentación es un aspecto prioritario para el bienestar y un envejecimiento digno (Larrea et al., 2024).
Factores que Influyen en la Alimentación del Adulto Mayor
El estudio de la alimentación en la vejez debe considerar que esta expresa cambios en lo biológico, en la posición social y en lo económico-laboral, incidiendo directamente en el bienestar durante el envejecimiento. Se describen diversos factores que influyen en el estado nutricional de los ancianos, los riesgos de desnutrición, los cambios fisiológicos y psicológicos propios de esta etapa de la vida.
Cambios Fisiológicos y Psicológicos
La población anciana presenta requerimientos nutricionales específicos debido a sus características particulares. Se observan cambios fisiológicos en subsistemas clave como el digestivo, respiratorio, renal y nervioso, junto con trastornos en los órganos sensoriales. Además, ocurren cambios psicológicos significativos que pueden afectar la ingesta y el disfrute de los alimentos.
La obesidad, los factores de riesgo para las enfermedades crónicas no transmisibles y las recomendaciones nutricionales según el sexo y los rangos aceptables de macronutrientes para dietas saludables, también son aspectos cruciales a considerar.
Factores de Riesgo para la Desnutrición y Enfermedades Crónicas
La desnutrición es una preocupación importante en el adulto mayor. En pacientes con demencia, la reducción de peso es multifactorial, con hipótesis que sugieren causas como la atrofia de la corteza temporal, trastornos biológicos y una ingesta energética inadecuada debido a trastornos en la conducta alimentaria. La pérdida de peso puede llevar a atrofia muscular, afectación funcional y un aumento del riesgo de infecciones sobreañadidas.
Algunos pacientes mayores muestran aversión a la comida, manifestándose como dispraxia oral, alteración en la forma de comer o rechazo directo. Existe una asociación entre la dieta y la demencia; la dieta mediterránea, el aporte de vitaminas D, C, E y B son beneficiosos, mientras que las grasas no monoinsaturadas resultan perjudiciales.
Se hace énfasis en la prevención de enfermedades crónicas, que se encuentran entre las primeras causas de muerte, como las enfermedades cardiovasculares, el cáncer y las enfermedades cerebrovasculares.

Factores Socioeconómicos y Contextuales
La alimentación en las personas mayores es un fenómeno biológico, social, cultural y simbólico, influenciado por criterios geográficos, económicos, sociales, nutricionales, psicológicos, hedónicos y simbólicos. Estos criterios actúan como marcadores sociales, etarios y de género, ayudando a comprender las elecciones alimentarias, los lugares de compra, las preparaciones y las responsabilidades en la alimentación.
El ciclo vital, en particular, diferencia las elecciones alimentarias y se manifiesta en cambios biológicos (necesidades y capacidades según la edad), en la posición social (categorizaciones etarias) y en el ámbito económico-laboral. Las personas mayores, aunque a menudo cuentan con ingresos por pensiones y jubilaciones que garantizan el acceso a alimentos, son propensas a malestares que afectan sus prácticas alimentarias cotidianas, a tener redes de apoyo familiares y comunitarias reducidas o fragmentadas, y a experimentar aislamiento y soledad.
Factores Individuales
- Cambios fisiológicos: falta de apetito, déficits de salud bucal y problemas gástricos, que influyen en el tipo de alimentos consumidos.
- Problemas de movilidad, dolor y cansancio, que impactan en las compras y preparaciones.
Factores Interpersonales
- Viudez y la vivencia de la muerte de familiares y amigos.
- Jubilación y el posible deterioro económico asociado.
- Dependencia funcional.
- Ausencia o presencia de recursos comunitarios.
Se ha señalado que las mujeres mayores que viven solas (por viudez y emancipación de los hijos) pueden tener dietas deficientes debido a la simplificación de las comidas, mientras que aquellas que conviven con sus parejas u otras personas perciben la comida y la cocina como una tarea central en sus vidas.
Factores Sociales y Contextuales
- Redes de relaciones sociales (familiares, vecinos y amigos).
- Entornos (urbanos/rurales) que influyen en la distancia a centros de compra de alimentos y la disponibilidad de lugares para comer y socializar.
Las experiencias de toda la vida también configuran las concepciones y prácticas alimentarias actuales. Las elecciones no se explican solo por la edad, sino también por las biografías y las concepciones del mundo compartidas por otras generaciones.

A pesar de la confluencia de diversos criterios, la alimentación en las sociedades modernas ha sido traducida a través de la racionalidad científica médico-nutricional, como parte de un proceso de medicalización. Este se evidencia en la difusión del discurso médico-nutricional que promueve una dieta equilibrada y variada, el consumo de alimentos saludables y la moderación de ultraprocesados, invisibilizando las dimensiones hedónicas y simbólicas de la comida.
Para las personas mayores, comer saludablemente se considera una inversión para mantener la independencia, aunque la vejez también puede ser una razón para relajar estas preocupaciones. No obstante, la investigación indica que los adultos mayores siguen atentos a las recomendaciones de especialistas, aunque sus concepciones de "alimentación saludable" hayan evolucionado con los cambios en el sistema alimentario y el avance del conocimiento científico-nutricional. El modelo anterior, basado en "mantener el cuerpo bien nutrido", ha sido reemplazado por uno que busca el equilibrio, priorizando alimentos frescos y mínimamente procesados sobre aquellos ricos en proteínas e hidratos de carbono. Muchas personas mayores evocan con nostalgia saberes y prácticas de otros tiempos, en los que cada etapa vital presentaba un sistema alimentario distinto: desde la producción propia en el campo durante la infancia hasta la alimentación industrializada en la ciudad durante la adultez.
Recomendaciones Nutricionales Específicas
Las personas mayores tienen necesidades nutricionales particulares, requiriendo un enfoque diferenciado en la ingesta de calorías, macronutrientes y micronutrientes.
Requerimientos Energéticos y Macronutrientes
- Aporte calórico: Es menor en los ancianos debido a una menor actividad física y una reducción del metabolismo basal. Necesitan un 5-10% menos de calorías por década (aproximadamente 300 kcal), precisando una media de 30 Kcal/kg/día.
- Proteínas: Se requieren las mismas necesidades que en adultos (40-50 g/d). Para prevenir la sarcopenia, el aporte proteico debe complementarse con ejercicio físico.
- Grasas: Deben constituir un 30% de los nutrientes (35% si incluye aceite de oliva) para aportar ácidos grasos esenciales (linoleico y linolénico) y vitaminas liposolubles (A, D, E, K).
- Las grasas monoinsaturadas (ácido oleico, omega 9), presentes en el aceite de oliva y aceitunas, son beneficiosas.
- Las grasas poliinsaturadas incluyen el omega 6 (aceite de girasol, maíz, soja), cuyo consumo excesivo es perjudicial por su efecto oxidante y cancerígeno, y el omega 3 (pescado azul, frutos secos, aceite de lino, linaza, soja), beneficioso para reducir el riesgo de enfermedades cardiovasculares.
- Las grasas hidrogenadas o trans, usadas en la industria (bollería, precocinados), no son recomendadas ya que elevan el colesterol y los triglicéridos, aumentando el riesgo de enfermedades cardiovasculares y pudiendo influir en la enfermedad de Alzheimer. Es preferible un consumo moderado de colesterol (<300 mg/día) que de grasas hidrogenadas.
- Carbohidratos: Deben ser el principal aporte calórico (60%). Son preferibles los carbohidratos complejos (cereales, verduras, hortalizas, frutas, legumbres), evitando los productos refinados (azúcar, pan de molde). Es crucial que su consumo vaya acompañado de ejercicio físico.
- Fibra: Se recomienda un aporte de 20-30 gramos al día, incluyendo fibra soluble (legumbres, frutas, verduras, frutos secos, avena) e insoluble (pan, arroz, pastas integrales, cereales de desayuno, verduras, piel de fruta).
Micronutrientes Clave
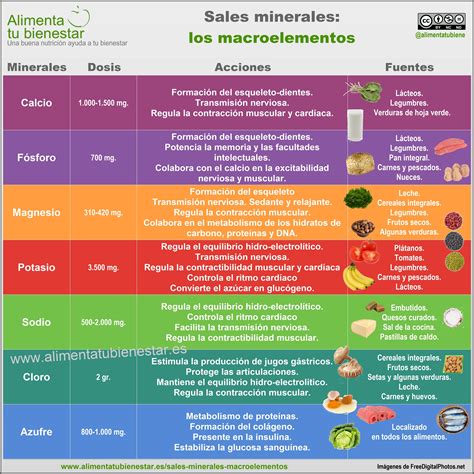
- Vitamina B12 y ácido fólico: Se necesitan en mayor cantidad debido a la frecuente presencia de gastritis atrófica en ancianos. Su aporte reduce los niveles de homocisteína, disminuyendo el riesgo de neuropatías, enfermedad de Alzheimer y enfermedades cardiovasculares.
- Magnesio y Calcio: Son esenciales, especialmente el calcio en pacientes con osteoporosis, recomendándose 1200 mg al día.
- Vitaminas antioxidantes: Vitamina C, E y betacaroteno son importantes. Sin embargo, no se recomienda su suplementación artificial en complejos vitamínicos para mejorar el riesgo de enfermedad cardiovascular o cáncer, a menos que exista una deficiencia diagnosticada y prescrita médicamente.
- Vitamina A: El anciano precisa menos cantidad, ya que su absorción intestinal aumenta y su metabolismo hepático se reduce.
Guía de Alimentos Saludables
Cereales, Legumbres y Frutos Secos
Deben ser la base de la alimentación. Se recomiendan seis raciones al día de cereales y tubérculos por su aporte de fibra, vitaminas, minerales y antioxidantes. Al menos dos raciones de legumbres por semana, ya que aportan fibra, proteínas y almidón. Además, se aconsejan 25-30 gramos al día de frutos secos sin cáscara y crudos, por sus lípidos, ácidos grasos insaturados y fibra.
Frutas, Verduras y Hortalizas
Consumir al menos 3 al día (una de ellas cruda) por su contenido de fibra, vitaminas, minerales y fitocomponentes (flavonoides, terpenos, etc.). Previenen algunos tipos de cáncer y enfermedades cardiovasculares. Cocinar estos alimentos puede reducir hasta un 50% de sus propiedades saludables. Las verduras son preferibles frescas, pero si han pasado días, es mejor congelarlas, aunque se debe tener en cuenta que pueden tener más sal.
Lácteos
Se recomienda el consumo de 2-4 al día. Aportan proteínas, lactosa, vitaminas y calcio. Dada la presencia de ácidos grasos saturados, en ancianos es preferible optar por lácteos semidesnatados o desnatados, enriquecidos con vitamina A y D.
Carnes, Pescados y Huevos
- Carne: Se aconseja un consumo moderado de carnes rojas por su contenido de grasas saturadas, colesterol y sodio. Es preferible eliminar la piel, la grasa subcutánea y el tocino, y elegir porciones más magras, especialmente de pollo, conejo, pavo y cerdo. Aportan proteínas, minerales (hierro, zinc) y vitamina B. En total, se estiman 2-3 raciones de proteínas al día, incluyendo carne, pescado y huevos.
- Pescado: Aporta proteínas, ácidos grasos omega 3, vitaminas (A y D en pescado azul) y minerales (yodo, calcio, magnesio y fósforo). Es mejor consumirlo sin espinas, en filetes o medallones. El marisco también aporta omega 3.
- Huevo: Consumir 3-4 huevos por semana, e incluso más en sujetos malnutridos, debido a su alto contenido de proteínas, vitaminas (A, B2, B12, D o E) y minerales (fósforo, hierro, yodo, zinc). Para reducir el contenido graso, se puede retirar la yema.
Aceites
Es importante evitar los aceites de coco y palma, usados en pastelería y bollería, por su alto contenido de ácidos grasos saturados. Los aceites de semillas (girasol, maíz, etc.) son ricos en ácido graso linoleico. El aceite de oliva virgen es rico en ácido graso monoinsaturado oleico y posee efecto antioxidante. El aceite de grasa de animales marinos es una fuente de omega 3.
Azúcar y Sal
- Azúcar: Consumir solo ocasionalmente, representando menos del 10% del aporte de Kcal/día. La sacarosa, al ser azúcar refinada, carece de otros nutrientes y favorece la caries y la obesidad. En pacientes ancianos diabéticos con deterioro funcional o cognitivo significativo, la restricción de azúcar puede ser menos estricta.
- Sal: Se recomienda consumir menos de 6 gramos al día. Se deben evitar salsas, embutidos, ahumados, queso curado, enlatados, precocinados, salazones (aceitunas, bacalao), aperitivos y frutos secos salados, especialmente en pacientes con hipertensión arterial. Como alternativas para condimentar, se pueden usar especias, ajo, cebolla, limón o vinagre.
Líquidos y Alcohol
- Líquidos: Se recomienda un aporte de 1,5 a 2 litros al día. Sin embargo, en pacientes con insuficiencia cardíaca, la ingesta puede ser menor para evitar congestión. El aporte de líquidos no solo proviene del agua, sino también de infusiones, zumos, sopas, caldos y leche. Se deben evitar bebidas azucaradas o ricas en cafeína.
- Alcohol: Muchos ancianos pueden tomar un vaso de vino, cerveza o sidra al día, lo que se ha asociado con mejoras en el colesterol, aumento de antioxidantes y disminución del riesgo de trombosis. No obstante, estos beneficios pueden obtenerse del mosto y el zumo de uva, evitando el alcohol. La cerveza es rica en vitamina B. El consumo de alcohol, incluso en pequeñas cantidades, está contraindicado en casos de demencia, riesgo de caídas o si se toman fármacos que interactúan con el alcohol.
Recomendaciones Culinarias
La forma en que se preparan los alimentos es tan importante como los alimentos mismos. Para los adultos mayores, se aconseja:
- Usar aceite de oliva para cocinar.
- Priorizar cocer sobre freír. Si se fríe, no reutilizar el aceite oscurecido y usar papel absorbente para eliminar el exceso de grasa.
- Evitar el rebozado; si se utiliza, es preferible rebozar primero con harina y luego con huevo.
Deshidratación en el Anciano
Importancia del Agua y Cambios Fisiológicos
El agua es el principal componente del cuerpo humano, constituyendo aproximadamente el 75%. Con el envejecimiento, se produce una disminución del agua corporal total, llegando a una proporción del 50%, y de la masa magra, con un aumento del tejido graso. El agua cumple funciones esenciales: transporte y disolvente de fluidos orgánicos, lubricante de tejidos y articulaciones, metabolismo celular, eliminación de toxinas y desechos, termorregulación y protección contra infecciones.
El término deshidratación se refiere al déficit de agua intracelular como consecuencia de un trastorno del metabolismo hídrico y un estado de hipertonicidad. La prevención es fundamental e implica la educación de los ancianos, familiares y personal sanitario sobre las necesidades de líquidos y la identificación de situaciones de riesgo. En los centros residenciales, la existencia de protocolos específicos de hidratación es un indicador de calidad asistencial.

Necesidades Hídricas y Factores de Riesgo
Las necesidades de líquidos varían para cada persona según el grado de actividad física, las condiciones ambientales y el patrón dietético. El gasto o intercambio diario de agua es de aproximadamente un 4% del peso corporal total, equivalente a unos 2500-2600 ml. Los requerimientos medios de líquido oscilan entre 30-35 ml por kg de peso y día.
Las necesidades de agua del organismo pueden modificarse por factores como la edad, la temperatura, el estrés, el ejercicio, los hábitos, la dieta, la vestimenta, la función renal y digestiva, las quemaduras, los medicamentos y la enfermedad aguda.
Factores de riesgo de deshidratación en ancianos:
- Alteraciones neurológicas, cognitivas, afectivas y sensoriales.
- Discapacidad motora.
- Fiebre, vómitos, diarrea.
- Pérdidas renales.
- Polimedicación.
Las personas mayores presentan una menor sensación de sed, requiriendo estímulos más intensos. También sufren alteraciones en los mecanismos de saciedad, problemas gastrointestinales (especialmente estreñimiento por alteración mecánica), alteraciones neurológicas y renales, y efectos secundarios de medicamentos (anticolinérgicos, antipsicóticos). Además, pueden experimentar alteraciones gustativas y olfatorias, restricciones de movilidad y accesibilidad, demencias, enfermedad de Parkinson y cuadros confusionales.
Valoración y Tipos de Deshidratación
Es crucial diferenciar entre deshidratación e hipovolemia. La hipovolemia se refiere a cualquier situación de volumen extracelular disminuido, mientras que la deshidratación implica una pérdida predominantemente de agua.
- Deshidratación Isotónica: Se caracteriza por una pérdida equimolar de agua y sodio. Los síntomas incluyen tensión arterial disminuida, oliguria, pérdida de peso y signo del pliegue.
- Deshidratación Hipotónica: Se caracteriza por una mayor pérdida de sodio que de agua. Los niveles plasmáticos de sodio son inferiores a 135 mmol/l y la osmolaridad menor de 280 mOsm/l. La hiponatremia aguda, debida a descensos extremos de los niveles de sodio, provoca edema cerebral y sus respuestas osmóticas. Sus síntomas son náuseas y vómitos, cefalea, letargia y, eventualmente, crisis comiciales, coma y paro respiratorio.
Estrategias de Prevención
Para prevenir la deshidratación en el adulto mayor, se recomienda:
- La ingesta de líquidos debe efectuarse gradualmente a lo largo del día.
- En cada comida, tomar un vaso de agua para facilitar la ingestión de sólidos.
- Entre comidas, tomar 4-6 vasos.
- Se restringirá la ingesta de líquidos al levantarse en ayunas (300-400 ml) en casos de descompensaciones.
Estilos de Vida y Prevención
Se insiste en la necesidad de cambios paulatinos en los estilos de vida de la población a través de la educación nutricional. Esta debe promover una alimentación saludable y la práctica de ejercicios físicos sistemáticos para alcanzar una longevidad con calidad de vida adecuada.
La investigación destaca que la alimentación de las personas mayores no solo es un desafío para el mantenimiento de la salud, sino también una fuente de placer y de vínculos socio-familiares. La práctica de cocinar y comer con otros es particularmente valorada, lo que subraya la importancia de las dimensiones hedónicas y simbólicas de la comida, a menudo invisibilizadas por el enfoque puramente médico-nutricional.
tags: #ervin #2008 #alimentarse #ancianas