¿Qué es el Síndrome de Marfan?
El Síndrome de Marfan es un trastorno hereditario raro que afecta al tejido conectivo, las fibras que brindan apoyo y cohesionan los órganos y otras estructuras del cuerpo. Este tejido, formado por proteínas, actúa como el "pegamento" de todas las células, otorgando forma y consistencia a órganos, músculos y vasos sanguíneos. La enfermedad fue descrita por primera vez en 1896 por el pediatra francés Antoine Bernard-Jean Marfan, de ahí su nombre. A lo largo de los años, ha recibido otras denominaciones como aracnodactilia, hipercondroplasia, distrofia mesodérmica congénita o dolicostenomelia, y fue incluida en 1955 en una clasificación de enfermedades del tejido conectivo.Es una enfermedad genética autosómica dominante, causada por una alteración en el cromosoma 15, específicamente por defectos en el gen llamado fibrilina-1 (FBN1). Este gen es crucial para la producción de la proteína fibrilina, un componente fundamental del tejido conectivo que contribuye a su fuerza y elasticidad. En personas con Síndrome de Marfan, la cantidad o calidad de la fibrilina es deficiente. Las manifestaciones de esta condición pueden ser muy variables, tanto en el número de órganos afectados como en su severidad.
Epidemiología y Herencia
El Síndrome de Marfan afecta por igual a hombres y mujeres de todas las razas y grupos étnicos, con una incidencia aproximada de 1 de cada 5.000 personas. La mayoría de los casos son hereditarios, ya que se transmite de padres a hijos; cada hijo de un progenitor afectado tiene una probabilidad del 50% de heredar el gen defectuoso. Sin embargo, en aproximadamente el 25% al 30% de los casos, el gen anormal no proviene de ninguno de los padres, sino que se produce una mutación espontánea.Síntomas y Afecciones Asociadas
Los signos y síntomas del Síndrome de Marfan varían ampliamente, incluso entre miembros de la misma familia, y pueden ser leves o graves. Pueden estar presentes desde el nacimiento o manifestarse en la vida adulta, e incluso pueden conducir a la muerte súbita si la enfermedad no ha sido diagnosticada. Dado que el tejido conectivo se encuentra en todo el organismo, las manifestaciones son diversas, pero los órganos y sistemas más afectados por su compromiso vital son:Sistema Cardiovascular
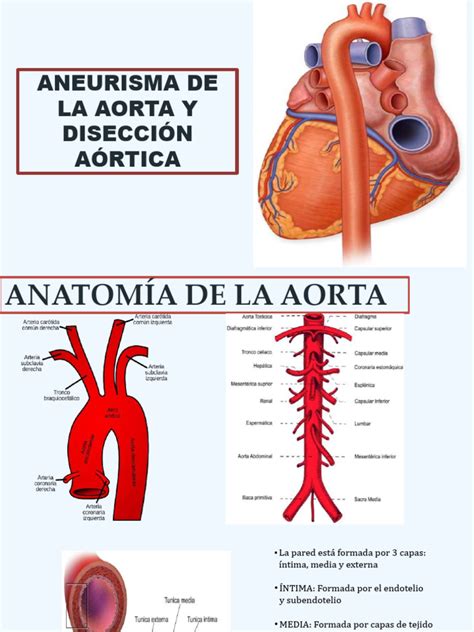
Las complicaciones más peligrosas y determinantes para el pronóstico de vida del Síndrome de Marfan afectan al corazón y los vasos sanguíneos, principalmente la aorta.- Aneurisma de la aorta: La presión de la sangre que sale del corazón puede provocar una protuberancia en la pared de la aorta, haciéndola vulnerable.
- Disección aórtica: Se produce un desgarro en la capa más interna de la pared de la aorta, permitiendo que la sangre se filtre entre las capas. Esto puede causar un dolor intenso en el pecho o la espalda y es una complicación de alta severidad y mortalidad.
- Malformaciones de las válvulas: El tejido de las válvulas cardíacas puede ser débil, provocando su estiramiento o un funcionamiento anormal. Esto puede llevar a insuficiencia de la válvula aórtica o prolapso de la válvula mitral, lo que obliga al corazón a trabajar más para compensar.
Sistema Musculoesquelético
Los individuos con Síndrome de Marfan suelen ser altos y delgados, con extremidades, dedos de las manos y los pies inusualmente largos, una característica conocida como aracnodactilia.- Hiperlaxitud articular: Articulaciones muy flexibles.
- Deformidades de la columna: Curvaturas anormales como la escoliosis (desviación lateral) o cifosis (encorvamiento hacia adelante).
- Deformidades del tórax: El esternón puede sobresalir (pectus carinatum) o hundirse en el pecho (pectus excavatum).
- Pies planos.
- Escasa masa muscular.
- Dolor de espalda, más frecuente que en la población general, debido a escoliosis, cifosis, hernias de disco o desgarros musculares. La ectasia dural (dilatación del saco dural a nivel lumbar) también puede contribuir al dolor.

Afecciones Oculares
Las complicaciones oculares son frecuentes y pueden ser graves.- Luxación o subluxación del cristalino (ectopia lentis): La lente de enfoque dentro del ojo puede desplazarse de su lugar debido al debilitamiento de las estructuras de soporte, lo que provoca miopía severa o visión distorsionada.
- Desprendimiento de retina: Amenaza gravemente la vista.
- Glaucoma y cataratas: Aparición temprana de estos problemas, con el glaucoma causando aumento de la presión intraocular y daño al nervio óptico.
Otras Manifestaciones
Además de los sistemas principales, el Síndrome de Marfan puede afectar otras áreas del cuerpo:- Piel: Aparición temprana de estrías sin cambios de peso significativos.
- Pulmones: Dificultades respiratorias por colapso pulmonar (neumotórax).
- Faciales: Retrognatia, paladar estrecho y ojival, y oclusión dental disarmónica.
Síndrome de Marfan: La importancia del diagnóstico y tratamiento
Diagnóstico del Síndrome de Marfan
El diagnóstico del Síndrome de Marfan puede ser complejo debido a la gran diversidad en su presentación clínica y la falta de características patognomónicas (síntomas exclusivos de la enfermedad). Los criterios de diagnóstico han evolucionado desde la descripción inicial de la enfermedad. En 1986, un panel internacional de expertos definió los criterios clínicos (Nosología de Berlín), que fueron modificados posteriormente en 1996, referida desde entonces como la Nosología de Gante. Actualmente, el diagnóstico se basa en los Criterios de Gante Revisados, una serie de criterios clínicos y genéticos.Proceso Diagnóstico
No existe un examen concluyente único para diagnosticar el Síndrome de Marfan, pero el proceso implica un enfoque multidisciplinario:- Examen físico completo: Búsqueda de signos esqueléticos, oftalmológicos y cardiovasculares evocadores. Se aprecian signos como el de Steinberg y Walker-Murdoch.
- Historial médico familiar detallado: Es crucial para identificar patrones hereditarios.
- Exploraciones cardiovasculares: Incluyen ecocardiografía para controlar los diámetros de la aorta, electrocardiograma, resonancia magnética (RM) o tomografía computarizada (TC) de la aorta.
- Examen ocular completo: Con lámpara de hendidura y fondo de ojo para buscar la ectopia del cristalino y otros problemas.
- Radiografías de la columna vertebral: Preferiblemente con el sistema EOS, para detectar escoliosis, anomalías del perfil espinal o protrusión acetabular.
- Análisis genético: En algunos casos, se realizan pruebas genéticas para confirmar el diagnóstico mediante la detección de mutaciones en el gen FBN1, aunque no siempre son necesarios si se reúnen suficientes elementos clínicos.
Diagnóstico Diferencial
Es necesario realizar un diagnóstico diferencial para distinguir el Síndrome de Marfan de otras enfermedades con rasgos clínicos similares:- Síndrome de Marfan-Like: Afección congénita con manifestaciones clínicas parecidas, pero que no cumple con todos los criterios de Marfan.
- Síndrome de Ehlers-Danlos: Trastorno del tejido conectivo caracterizado por diversos grados de hiperelasticidad, hipermovilidad y trastornos temporomandibulares.
- Síndrome de Shprintzen-Goldberg: Un raro trastorno sistémico del tejido conectivo con manifestaciones marfanoides y, en algunos casos, discapacidad intelectual.
Manejo y Tratamiento del Síndrome de Marfan
Actualmente, no existe un tratamiento curativo integral para el Síndrome de Marfan. Sin embargo, una atención multidisciplinar permite prevenir las complicaciones, controlar los síntomas y mejorar significativamente la calidad de vida de los pacientes.Enfoque Multidisciplinar
El manejo de estos pacientes requiere un equipo de especialistas que trabajen en conjunto. Los profesionales más comúnmente implicados incluyen:- Cardiólogos: Para el seguimiento y tratamiento de las afecciones cardiovasculares.
- Oftalmólogos: Para abordar los problemas oculares.
- Traumatólogos y ortopedistas: Para las complicaciones musculoesqueléticas.
- Fisioterapeutas: Para rehabilitación y manejo del dolor.
- Genetistas: Para asesoramiento genético y confirmación diagnóstica.
- Otros especialistas como odontólogos, neurocirujanos, y psicólogos pueden ser necesarios.
Tratamiento Farmacológico
Los medicamentos se utilizan principalmente para gestionar los síntomas y prevenir complicaciones graves.- Betabloqueantes: Se prescriben para ralentizar la dilatación aórtica y reducir la tensión sobre la aorta.
- En caso de intolerancia a los betabloqueantes, es posible recurrir al verapamilo.
- En algunos casos, no es necesario tomar ningún medicamento.
- Después de un reemplazo valvular, se requiere medicación anticoagulante de por vida.
- Suplementos de vitamina D en niños.
Intervenciones Quirúrgicas
Las cirugías se realizan para corregir o prevenir complicaciones graves:- Cirugía preventiva de la aorta ascendente: Se recomienda a partir de cierto diámetro (usualmente 50 mm), según la evolución o antecedentes familiares. La cirugía preventiva temprana es más segura que una cirugía de emergencia. Se prioriza la preservación de la válvula aórtica.
- Reemplazo de la válvula aórtica defectuosa: Por una válvula artificial, lo que requiere medicación anticoagulante.
- Corrección de escoliosis grave o deformaciones en el pecho: Como el pectus excavatum o carinatum.
- Cirugía del cristalino: En caso de luxación.
- Tratamientos oftalmológicos para prevenir o corregir problemas visuales graves, incluyendo el desprendimiento de retina.
Rehabilitación y Terapia
- Fisioterapia: Es muy útil para conservar la movilidad de la columna afectada por escoliosis u otras deformidades, y para el manejo del dolor de espalda.
- Ergoterapia: Ayuda a la adaptación a la vida cotidiana.
- Aparatos ortopédicos: Corsés u ortesis pueden ser necesarios.
Adaptaciones en el Estilo de Vida
Se recomiendan ciertas modificaciones en la actividad diaria para reducir riesgos:- Se desaconsejan los deportes competitivos, de contacto, ejercicios isométricos y actividades que causen lesión o dolor en las articulaciones.
- Evitar el consumo de fármacos que estimulen el sistema cardiovascular, como los descongestivos.
- La cafeína puede agravar la tendencia a las arritmias.
- Aprender a reconocer las señales de alerta de complicaciones graves.
- Es fundamental la educación terapéutica para fomentar la autonomía de los pacientes. Se recomienda disponer de una tarjeta sanitaria y de emergencia.
Apoyo Psicológico
La orientación psicológica puede ayudar a las personas con el Síndrome de Marfan a afrontar los desafíos emocionales y psicológicos que surgen debido a la enfermedad, incluyendo la gestión del estrés, la ansiedad y la depresión, así como la adaptación a los cambios físicos y limitaciones.El Síndrome de Marfan y la Discapacidad
El Síndrome de Marfan, al afectar múltiples sistemas del cuerpo y variar en su severidad, puede tener un impacto significativo en la capacidad funcional de una persona, lo que puede llevar al reconocimiento de un grado de discapacidad, incapacidad permanente o dependencia. Es fundamental que los pacientes y sus familias conozcan sus derechos y las vías para obtener apoyo.Pensión por Incapacidad Laboral
La posibilidad de obtener una pensión por incapacidad laboral depende de cómo las secuelas de la enfermedad afectan la capacidad de un individuo para trabajar.- Incapacidad total: Puede corresponder si el paciente está afectado en pocos órganos y en una fase inicial, impidiéndole realizar su profesión habitual, pero no cualquier otra.
- Incapacidad absoluta: Se otorga si las secuelas se han agravado, inhabilitando al trabajador para cualquier profesión.
- Gran invalidez: En los casos más graves, cuando el paciente necesita la ayuda de otra persona para realizar los actos más esenciales de la vida.
Es importante destacar que no es obligatorio esperar a agotar los plazos de la baja médica para solicitar la incapacidad laboral. Si un paciente ya tiene una incapacidad laboral concedida y sus secuelas se agravan, puede solicitar una revisión de grado. Además, si una persona está jubilada por coeficientes reductores y no ha cumplido los 65 años, también puede solicitar una incapacidad laboral, lo que a menudo resulta en una pensión superior.
Síndrome de Marfan: La importancia del diagnóstico y tratamiento
Grado de Discapacidad
El grado de discapacidad mide cómo las secuelas del Síndrome de Marfan afectan todos los aspectos de la vida diaria, incluyendo las relaciones laborales, sociales y familiares.- Con un grado de afectación moderada, es posible obtener el mínimo del 33% de discapacidad.
- En los casos más graves, se puede superar el 65%.
Grado de Dependencia
La dependencia evalúa cómo las secuelas de la enfermedad afectan la realización de los actos básicos de la vida diaria, como la higiene, la alimentación o el desplazamiento. En los casos más agudos, cuando el síndrome afecta a varios órganos o a alguno de ellos de forma grave, se puede obtener cualquiera de los tres grados de dependencia: moderada, severa o gran dependencia.Adaptación Laboral y Discriminación
La legislación actual contempla la adaptación del puesto de trabajo para personas con enfermedades, buscando mejoras como flexibilidad horaria, teletrabajo o herramientas tecnológicas. Sin embargo, estas adaptaciones se negocian entre el empleado y la empresa, que debe demostrar haber realizado los máximos esfuerzos sin comprometer su viabilidad financiera.Si una persona con Síndrome de Marfan es discriminada laboralmente debido a su condición, tiene el derecho y la obligación de denunciarlo para prevenir futuras situaciones similares.Alerta Temprana y Conmemoración
La identificación temprana de los signos de alerta es crucial para el manejo del Síndrome de Marfan. Se debe acudir a urgencias ante síntomas como:- Dolor torácico repentino, que puede indicar una disección aórtica o un neumotórax.
- Aparición súbita de trastornos visuales (visión borrosa, dolor ocular, disminución de la agudeza visual), que requieren atención urgente, especialmente en niños, para descartar una ectopia del cristalino.
Cada 3 de diciembre se conmemora el Día Europeo del Síndrome de Marfan, una fecha dedicada a concienciar sobre esta enfermedad rara y la importancia del diagnóstico y manejo adecuados.