Los desastres, tanto naturales como provocados por el hombre, generan una migración masiva de poblaciones, así como un aumento de trastornos mentales como el trastorno de estrés postraumático y pérdidas económicas significativas. Se estima que cada año ocurren alrededor de 130 desastres en las Américas, y un alarmante 67% de los hospitales y clínicas se encuentran en zonas de alto riesgo. Ante esta realidad, la Organización Mundial de la Salud (OMS) promueve un ciclo continuo de prevención, reducción de riesgos, preparación y recuperación, a través de programas como "Hospital Seguro" y el "Índice de Seguridad Hospitalaria", herramientas diseñadas para evaluar la funcionalidad hospitalaria y la probabilidad de su continuidad operativa en situaciones de catástrofe.
Este artículo se enfoca en la revisión de medidas generales para la evacuación de pacientes psiquiátricos en hospitales, reconociendo a esta población como intrínsecamente vulnerable. Se abordan aspectos cruciales como el momento oportuno para decidir la evacuación, los métodos a emplear, la selección de pacientes con necesidades inmediatas, la evaluación y continuidad del tratamiento, el suministro de medicamentos, la asignación de responsabilidades, la determinación de destinos seguros y temporales, la identificación de pacientes, la comunicación con familiares, la supervisión en albergues y el eventual retorno. Adicionalmente, se proponen elementos para la prevención y acciones de evacuación aplicables no solo a pacientes psiquiátricos, sino también a otras poblaciones vulnerables como niños y ancianos.
La Importancia de la Preparación ante Desastres
El Secretario General de las Naciones Unidas, en 2008, designó el 8 de octubre como el Día Internacional para la Reducción de los Desastres Naturales, subrayando la creciente frecuencia e impacto de fenómenos naturales y antropogénicos. Terremotos, tsunamis, huracanes e inundaciones, así como conflictos bélicos, han generado masivos desplazamientos humanos, evidenciando la fragilidad de las infraestructuras y la necesidad de una respuesta organizada.
Si bien las cifras oficiales de damnificados y fallecidos son impactantes, estas no reflejan completamente el profundo daño a la salud mental de los afectados. La región de las Américas, con cerca de 130 desastres anuales, enfrenta el desafío de que el 73% de sus habitantes y el 67% de sus establecimientos de salud se ubican en zonas de alto riesgo.
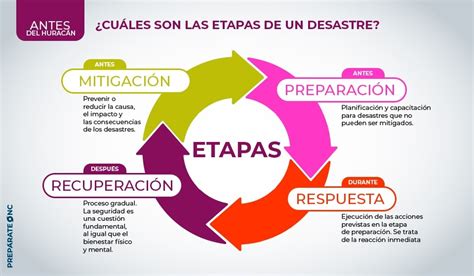
La Organización Panamericana de la Salud (OPS) y la OMS conciben la gestión de desastres como un ciclo continuo, dividiendo las acciones en tres etapas: antes, durante y después de un evento catastrófico. Un "Hospital Seguro" se define como aquel establecimiento de salud capaz de mantener sus servicios accesibles y funcionando a su máxima capacidad, incluso inmediatamente después de un fenómeno destructivo. Este concepto, promovido internacionalmente desde 2005, busca fortalecer la resiliencia de las instalaciones de salud.
La Estrategia Internacional de las Naciones Unidas para la Reducción de Desastres (ONU/EIRD), junto con la OMS y otros organismos, impulsa la creación de hospitales seguros. La campaña "Hospitales Seguros frente a los Desastres: Reducir el Riesgo, Proteger las Instalaciones de Salud, Salvar Vidas" (2008-2009) se centró en tres aspectos esenciales:
- Etapa antes: Garantizar la seguridad estructural y no estructural, y establecer un Comité hospitalario para emergencias y desastres. La capacitación interna es clave para mejorar la capacidad de respuesta.
- Etapa durante: Implementar tarjetas de acción, contar con brigadistas capacitados, integrar equipos médico-enfermera, designar áreas de triage y fortalecer las áreas críticas para asegurar la accesibilidad de los servicios de salud.
- Etapa después: Acciones orientadas a recuperar la funcionalidad y normalizar las actividades.
Los objetivos generales de esta campaña incluyen proteger la vida de pacientes y personal, asegurar el funcionamiento de los servicios de salud post-emergencia y mejorar la capacidad institucional para la reducción de riesgos.
Herramientas para la Evaluación de la Seguridad Hospitalaria
Para evaluar la resiliencia de los establecimientos de salud, se ha desarrollado el Índice de Seguridad Hospitalaria. Esta herramienta, de rápida aplicación, confiable y de bajo costo, proporciona una estimación inmediata de la probabilidad de que un hospital continúe operativo tras un desastre. Complementariamente, existen la Cédula de Clasificación de Hospitales y la Lista de Verificación de Hospitales Seguros.
La determinación del índice de seguridad, que considera el entorno y la red de servicios de salud, ofrece a los responsables una visión más amplia de la capacidad de respuesta ante emergencias. Aunque no sustituye estudios de vulnerabilidad detallados, el Índice de Seguridad Hospitalaria representa un primer paso práctico y económico para priorizar inversiones y mejorar la seguridad de las instalaciones sanitarias.
Sin embargo, la prevalencia de hospitales en zonas de alto riesgo hace indispensable la implementación de estrategias de evacuación para los pacientes, especialmente en el caso de enfermos mentales, cuya situación se agrava por la posible escasez de personal capacitado para llevar a cabo dicha tarea. Las vulnerabilidades intrínsecas a la enfermedad mental, como el deterioro cognitivo severo o la agitación psicomotriz, complican aún más este proceso. La población en hospitales psiquiátricos a menudo incluye pacientes crónicos, con retraso mental profundo, enfermedades neurológicas o trastornos neuropsiquiátricos, muchos de ellos dependientes de cuidadores especializados.
Metodología de Revisión
La presente revisión bibliográfica se realizó mediante búsquedas en bases de datos como Medline, PsycINFO, EBSCO, Cochrane, DeCS, PubMed, Google académico, SciELO y la biblioteca virtual de la OMS. Se emplearon palabras clave en español e inglés, incluyendo: desastres, atención, evacuación, enfermos mentales, trastornos mentales, albergue, medidas, medicamentos, brigadas y acciones. En este contexto, se define "brigadista" como toda persona que brinda apoyo en las labores de evacuación.
Resultados de la Revisión: Medidas Clave para la Evacuación de Pacientes Psiquiátricos
Los hallazgos de la revisión se agrupan en torno a preguntas fundamentales sobre la evacuación de hospitales psiquiátricos:
1. Momento Adecuado para la Decisión de Evacuar
Los hospitales psiquiátricos deben integrarse activamente en el programa "Hospital Seguro". La decisión de activar el plan de contingencia y, en su caso, proceder a la evacuación, recae en el Comité hospitalario para emergencias y desastres, liderado por el Director Médico y el Jefe del Servicio de Emergencias. Esta decisión se basa en una evaluación decreciente del riesgo: primero, el riesgo para la vida de los pacientes; segundo, el riesgo para la función hospitalaria (incomunicación, desabastecimiento de medicamentos, contaminación de alimentos); y tercero, el riesgo para la inversión (pérdida de infraestructura).
Los pacientes, ante un desastre, pueden experimentar inquietud, temor o pérdida de control emocional. Si bien estas reacciones son similares a las de la población general, los pacientes con trastornos mentales son más propensos a manifestar síntomas psicóticos y agitación psicomotriz. Por ello, es fundamental que los brigadistas cuenten con entrenamiento específico para manejar estas contingencias.

2. Forma Adecuada para la Evacuación
Una vez tomada la decisión de evacuar, es esencial identificar los puntos de reunión designados dentro o fuera del hospital para realizar un conteo inicial de los pacientes. Se recomienda que el personal de salud del propio hospital sea el responsable de la evacuación, ya que su presencia genera mayor confianza y menor temor entre los pacientes. Es crucial realizar censos y conteos rutinarios para prevenir extravíos.
El método de traslado dependerá de la naturaleza de la catástrofe y de los recursos disponibles (ambulancias, autobuses, helicópteros, etc.). En casos de crisis de angustia o exacerbación de síntomas psicóticos, se debe considerar la administración de sedantes.
3. Pacientes que Requieren Evacuación Inmediata
La priorización de las necesidades de los pacientes más vulnerables y desvalidos es compleja. Generalmente, se debe dar preferencia a aquellos que se encuentran en sillas de ruedas, catatónicos, con síndromes demenciales o postrados en cama. Los pacientes con cuadros más graves y agudos deben ser los primeros en ser trasladados a otros hospitales psiquiátricos o centros de atención especializados.
Intervención en crisis
Atención Psicológica Postdesastres
A pesar de la alta frecuencia de desastres, la publicación de material sobre atención psicológica en el mundo hispanohablante es mínima en comparación con la cantidad de eventos ocurridos. Se han desarrollado modelos de intervención basados en la experiencia global, con un enfoque creciente en técnicas cognitivo-conductuales y la prevención del Trastorno de Estrés Postraumático (TEPT).
Conceptos Básicos sobre Crisis y Desastres
Un desastre se define como un evento, natural o provocado por el hombre, que causa pérdidas humanas y materiales, interrumpe procesos socioeconómicos y afecta la salud mental, superando la capacidad de respuesta local. Los desastres climáticos, en particular, se prevé que tendrán costos significativamente mayores en países subdesarrollados, quienes sufren las peores consecuencias.
La psicología clínica ha enfocado gran parte de su trabajo en la atención de víctimas de desastres y en la preparación de la población. Sin embargo, la producción escrita sobre atención psicológica postdesastre se concentra en países anglosajones, con una notable escasez de publicaciones en Latinoamérica, lo que dificulta la sistematización y replicación de experiencias exitosas.
Las crisis se entienden como un estado temporal de trastorno y desorganización, donde la capacidad de afrontamiento del individuo se ve superada. Los desastres, al afectar a múltiples personas simultáneamente, ser repentinos, tener un impacto poderoso, generar una percepción de falta de control y efectos persistentes, son desencadenantes significativos de crisis.
Las consecuencias psicológicas postdesastre pueden incluir disturbios del sueño, irritabilidad, hostilidad, explosiones de ira, dificultades de concentración, hipervigilancia, desconfianza, sensación de inseguridad y respuestas exageradas a estímulos, síntomas que coinciden con los traumas. La ansiedad y la depresión son también manifestaciones comunes.
Las fases típicas de una crisis, aunque no todas las víctimas las experimentan por igual, incluyen:
- Desorden: Conductas inmediatas post-desastre.
- Negación: Intento de omitir la realidad del desastre.
- Intrusión: Abundancia de ideas y sentimientos dolorosos, pesadillas y flashbacks.
- Translaboración: Expresión de pensamientos, sentimientos e imágenes guardadas, adquiriendo un nuevo significado.
- Terminación (o nuevo comienzo): Reintegración y adaptación de la experiencia vivida a la historia de vida.
Modelos de Intervención Postdesastres
Los modelos de intervención buscan ir más allá de los primeros auxilios, extendiéndose en tiempo y profundidad:
- Modelo de Pereira (2005): Se centra en tres momentos: 1) Restauración del dominio y funcionamiento cognitivo de las emociones; 2) Restauración del funcionamiento de las instituciones sociales y comunitarias; y 3) Facilitar el reconocimiento cognitivo de lo que acontece.
- Modelo de Rodríguez y Terry (2003; 2005): Propone tres fases: 1) Gestión del Riesgo (atención a personas y al medio ambiente); 2) Fase de sostenibilidad (salud física, social y mental); y 3) Fase de estabilización (continuación de acciones de atención y reconstrucción).
- Modelo de 5 niveles de atención:
- Difusión: Informar a la comunidad sobre la disponibilidad de servicios psicológicos.
- Apoyo social: Identificar personas en riesgo y remitirlas a unidades psiquiátricas.
- Manejo médico general: Estabilizar síntomas, diagnosticar y derivar a psiquiatría si es necesario.
- Manejo psiquiátrico general: Intervención especializada, a menudo con técnicas cognitivo-conductuales o EMDR.
- Manejo psiquiátrico por expertos: Administración de fármacos como último recurso en centros especializados en TEPT.
- Modelos de intervención de Reyes et al. (2004):
- Atención en Crisis: Mitigar el estrés emocional, vincular con recursos comunitarios y crear planes de recuperación a corto plazo.
- Psicoeducación: Preparar a poblaciones en riesgo para afrontar desastres de manera asertiva.
- Debriefing Psicológico: Sesiones dirigidas por profesionales para que las personas expresen cómo vivieron el desastre.
- Defusing: Espacio para la expresión emocional de la víctima, previniendo la psicopatología.
- Primeros Auxilios Psicológicos (PAP): Apoyo inicial proporcionado por personal entrenado, dirigiendo a la persona hacia servicios especializados.
Los equipos de intervención de crisis post-tsunami en Tailandia (2004) planificaron tareas específicas para víctimas, familiares, grupos de rescate, identificación de víctimas, personal diplomático y personal de levantamiento de información.
Programa Reductor de Vulnerabilidad Psicológica para Equipos de Emergencia
El personal que trabaja en situaciones de emergencia y desastres está expuesto a reacciones emocionales graves que pueden afectar su desempeño. Si bien es normal experimentar fatiga, frustración o culpa tras una misión, estas reacciones no deben interferir violentamente con la vida normal ni prolongarse excesivamente.
Según la teoría de gestión de riesgos, la intervención puede dirigirse tanto a la amenaza como a la vulnerabilidad. Dado que la amenaza en emergencias y desastres no se puede gestionar completamente (solo parcialmente mediante turnos y descansos), la principal herramienta es la gestión de la vulnerabilidad psicológica.
A) La Importancia de un Programa
Un programa de reducción de vulnerabilidad psicológica debe ser planificado, desarrollado y supervisado por la propia organización. Debe ser transversal a todo el ciclo de desarrollo del recurso humano, adaptándose a las distintas etapas de la carrera profesional (operador, jefe de cuadrilla, directivo, etc.). Las actividades se pueden dividir en tres tiempos:
B) Actividades en el ANTES (Prevención y Preparación)
Estas acciones buscan preparar a los equipos para un mejor desempeño y protección. Comienzan con programas de reclutamiento y selección efectivos. Incluyen:
- Sensibilización: Concienciación sobre los riesgos y la importancia del cuidado psicológico.
- Capacitación: Adquisición de conocimientos y técnicas.
- Entrenamiento: Práctica de habilidades.
- Simulación y Simulacros: Aplicación práctica de lo aprendido en escenarios realistas.
Se deben incorporar contenidos sobre:
- Cuidado y protección psicológica de las víctimas (Primeros Auxilios Psicológicos - PAP).
- Autoprotección: Comprensión del estrés, autovigilancia de la salud mental, apoyo de pares y estrategias de afrontamiento.
- Protección de equipos: Estrategias de liderazgo resiliente.
- Ayuda en culturas distintas: Para equipos de ayuda humanitaria internacional (Proyecto Esfera, Guías de la IASC).
C) Actividades en el DURANTE (Respuesta)
En esta etapa, se ejecutan las acciones planificadas. Es el momento de aplicar el entrenamiento recibido, incluyendo PAP y "psicología aplicada a emergencias". Para misiones de larga duración, el apoyo de pares y un "oasis de intervinientes" (espacio para descanso, desconexión, ocio, alimentación adecuada) son fundamentales. Se debe fomentar la auto y hetero-vigilancia para identificar a quienes necesiten ayuda específica.
También son útiles las sesiones de psicoeducación sobre eventos potencialmente traumáticos, respuestas de estrés y cuidados para poblaciones especiales.
D) Actividades en el DESPUÉS (Recuperación)
Aunque la mayoría de las actividades deben ser preventivas, existen acciones específicas para quienes resulten psicológicamente afectados. Estas incluyen:
- Identificación precoz: Basada en auto y hetero-ayuda.
- Derivación individual especializada: Hacia profesionales de la salud mental con experiencia en trauma y recuperación post-traumática, y conocimiento del trabajo con emergencistas.
La especialización en trauma proporciona herramientas terapéuticas (EMDR, Terapia Cognitivo Conductual), mientras que la experiencia con emergencistas facilita la comprensión del contexto y la cultura organizacional del afectado.
Es crucial no involucrar a personal no especializado en trauma en sesiones terapéuticas con emergencistas afectados. El debriefing psicológico no se recomienda, ya que la evidencia sugiere que puede ser perjudicial al obligar a recordar detalles traumáticos. La OMS ha emitido alertas explícitas al respecto.
Como alternativa, se proponen cinco elementos esenciales para la ayuda y orientación a afectados por eventos traumáticos:
- Calma: Brindar un ambiente de tranquilidad.
- Seguridad: Asegurar un entorno protector.
- Auto y heteroeficacia: Fomentar la creencia en la propia capacidad y la de otros para afrontar la situación.
- Conexión con redes: Fortalecer los lazos sociales y de apoyo.
- Esperanza: Promover una visión positiva hacia el futuro.
En conclusión, los equipos de emergencistas están expuestos a situaciones potencialmente traumáticas. Si bien la mayoría puede afrontarlas con estrategias de afrontamiento adecuadas, una parte significativa podría requerir ayuda profesional específica. Por lo tanto, los programas de apoyo psicosocial no son una opción, sino una necesidad imperante.
tags: #disminucion #de #la #vulnerabilidad #psicologica #en