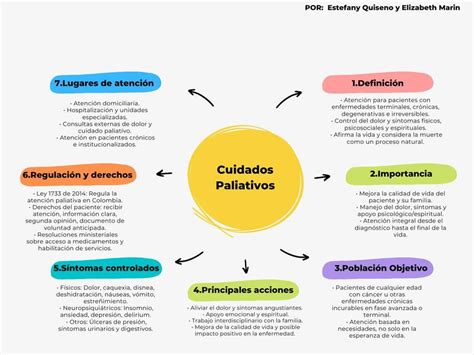
Los cuidados paliativos se basan en un abordaje multidisciplinario del paciente y su familia para prevenir y aliviar el sufrimiento, promoviendo y manteniendo una vida óptima durante el proceso de una enfermedad. La palabra "paliativo" tiene su origen en el latín pallium, que significa “manto o cubierta”. Estos cuidados mejoran la calidad de vida de pacientes y familias que hacen frente a enfermedades crónicas y potencialmente mortales, aliviando el dolor y otros síntomas físicos, además de proporcionar apoyo psicológico, social y espiritual. Pueden procurarse en cualquier etapa de la dolencia y junto con tratamientos curativos, ayudando a los pacientes a vivir activamente hasta el final.
La colaboración entre la familia y el equipo de cuidados paliativos asegura que se satisfagan todas las necesidades de la persona enferma, tanto físicas como sociales, emocionales y espirituales. El acompañamiento del duelo, que comienza ya antes de la pérdida, ayuda a los familiares a enfrentar esa pérdida y a sobrellevar el dolor. Este enfoque integral e interdisciplinario es esencial para aliviar el sufrimiento y proporcionar seguridad y confianza.
Contexto Actual y la Urgencia de los Cuidados Paliativos
Cada año crece la necesidad de incorporar los cuidados paliativos debido al envejecimiento de la población y el aumento de las enfermedades no transmisibles. De acuerdo con las estimaciones de salud mundial de la Organización Mundial de la Salud (OMS), las principales enfermedades no transmisibles que encabezan la lista incluyen enfermedades isquémicas del corazón, enfermedad pulmonar obstructiva, infecciones de vías respiratorias, condiciones neonatales y diversos tipos de cáncer. Un aproximado de 40 millones de personas requieren asistencia en cuidados paliativos; sin embargo, a nivel mundial, solo el 14% de las personas que necesitan cuidados paliativos los reciben, con desigualdades especialmente pronunciadas en países de ingresos bajos y medianos.
El 12 de octubre se celebra el Día Mundial de los Cuidados Paliativos, una fecha que invita a reflexionar sobre su importancia y los avances logrados desde la resolución WHA 67.19 de la Asamblea Mundial de la Salud en 2014. En ese mismo año, la OMS destacó la necesidad de incluir los cuidados paliativos en las políticas de salud y mejorar el acceso a medicamentos esenciales como la morfina. En los diez años transcurridos desde entonces, ha habido avances significativos, aunque persisten importantes desafíos.

Principales Desafíos y Debilidades en la Provisión de Cuidados Paliativos
1. Falta de Reconocimiento e Integración Sistémica
Uno de los mayores retos de los cuidados paliativos es que se reconozcan como disciplina y que esta se enseñe en las universidades. Aunque el concepto de cuidado paliativo es muy conocido, principalmente se le atribuye temporalmente su actuar al final de la vida. Sin embargo, este concepto debe ser transversal a todo el tratamiento multimodal que se esté ofreciendo al paciente. En la actualidad, la percepción de brindar los cuidados paliativos exclusivamente al final de la vida se ha ido transformando, dando paso a su integración desde el momento del diagnóstico y manteniéndolo a lo largo del proceso en las enfermedades crónicas y terminales. La incorporación de los cuidados paliativos desde el inicio de la enfermedad no solo tiene influencia en la calidad de vida, sino que también reduce la cantidad de hospitalizaciones innecesarias y demás servicios de salud. Persisten brechas en la atención, y algunas personas aún enfrentan obstáculos debido a su edad, lugar de residencia o diagnóstico.
2. Limitación en el Alcance y la Elegibilidad de los Pacientes
Otro de los desafíos actuales consiste en la apertura a otros pacientes aparte de los oncológicos, en los que se han centrado los cuidados paliativos desde su origen. Esto incluye a aquellos que sufren patologías neurológicas o cardiopatías. En Chile, el cáncer es una patología que afecta a un porcentaje importante de la población y representa una de las principales causas de muerte en el país. A pesar de esto, los servicios de cuidado paliativo en urooncología son limitados, aunque es uno de los tipos de cáncer con alta tasa de morbimortalidad. Asimismo, las personas que viven con VIH/SIDA enfrentan numerosos obstáculos para acceder a servicios de fin de vida.
3. Desigualdades en el Acceso y la Equidad
Diversas investigaciones han revelado la existencia de desigualdades en el acceso y la derivación a cuidados paliativos entre varios grupos desatendidos. La utilización de cuidados paliativos entre pacientes con metástasis sigue siendo baja. Los hallazgos muestran que los pacientes con enfermedad localmente avanzada, bajos ingresos o con comorbilidades tienen una mayor tendencia a recibir cuidados paliativos. La investigación ha revelado una serie de disparidades demográficas, socioeconómicas, de salud y geográficas, lo que subraya la necesidad de alcanzar la equidad en el acceso a los cuidados paliativos para todas las personas. En algunos países desarrollados como Estados Unidos, Nueva Zelanda, Australia y Canadá, se está priorizando la atención en cuidados paliativos para los pueblos nativos, ya que existe una diferencia significativa entre las creencias indígenas y no indígenas que influyen en la concepción de la muerte, el manejo de enfermedades y la atención en salud.
4. Deficiencias en la Formación y Capacitación de Profesionales
La escasez de formación específica representa una debilidad crítica. Nadie nos enseña a cuidar a alguien que se va a morir porque, en general, de esto no se habla. Los médicos y enfermeros que trabajan en servicios de urgencias enfrentan mayores desafíos en la provisión de cuidados paliativos durante su práctica clínica, especialmente en lo que respecta a la coordinación entre diferentes niveles de atención y en su formación. En el contexto de la humanización de la salud, en la que los pacientes ocupan un lugar central en la atención, las necesidades psicosociales de los mismos son especialmente relevantes. Sin embargo, la Guía de Alivio del Dolor por Cáncer Avanzado y Cuidados Paliativos en Chile, aunque releva estas temáticas, no cuenta con lineamientos específicos para el abordaje de los problemas emocionales que presentan los pacientes y sus familias. La formación de todos los profesionales inmersos en el proceso debe estar orientada a mejorar la calidad de vida de los pacientes y cubrir sus necesidades, construyendo así nuevas miradas sobre el cuidado paliativo. Uno de los objetivos clave en el entrenamiento del equipo interdisciplinario está orientado a desmitificar la medicina como el tratamiento exclusivo de enfermedades físicas.
5. Insuficiente Apoyo Psicosocial y Emocional
Al sufrimiento físico sobreviene el drama psicológico y el enfermo terminal necesita acompañamiento humano. Los médicos y enfermeras están llamados a atender esta necesidad en forma irrenunciable. Esta actitud paliativa significa asumir que frente a la enfermedad y la muerte, todos nos afectamos en alguna parte de nuestra humanidad. Cuando un paciente se enfrenta a una enfermedad grave, a menudo siente un profundo aislamiento debido al miedo y la sensación de abandono. Por ello, es crucial que haya personas dispuestas a cuidar. Es imprescindible centrar la atención y comprender al paciente como un ser psicosocial y no solo como un diagnóstico o enfermedad, entendiendo las necesidades psicosociales como esferas del ser humano que precisan de recursos para la atención de los requerimientos físicos, cognitivos, emocionales y espirituales. Para satisfacer dichas necesidades es importante brindar información sobre el diagnóstico, pronóstico, canales de atención y explorar sus ideas, pensamientos y expectativas sobre el tratamiento.
Programa Cuidados Paliativos: Testimonio Patricia Alarcón
6. Barreras Culturales y de Concienciación Pública
Desde una postura cultural, el cáncer ha sido asociado a la muerte y al dolor intenso. Además, la falta de apoyo de los familiares de los pacientes y la comunidad en enfermedades crónicas y cuidados paliativos representa una debilidad significativa. La concienciación pública mediante campañas de sensibilización y educación es vital. Hace falta crear redes comunitarias sensibilizadas con el valor de cuidar, colaborar con organizaciones locales y capacitar a voluntarios para que puedan acompañar. Estas estrategias ayudan a crear comunidades solidarias y compasivas que mejoran la calidad de vida de los pacientes y sus familias.
7. Acceso Restringido a Medicamentos Esenciales
Aunque se ha facilitado el acceso a fármacos básicos para aliviar el dolor, asegurar el acceso continuo a medicamentos como la morfina resulta crucial. Esto implica revisar y modificar regulaciones restrictivas que aún limitan su disponibilidad en muchas regiones.
8. Desafíos Logísticos y de Coordinación en la Atención
El tamaño del desafío es de tal magnitud que requiere una aproximación mucho más integral para que como país se pueda hacer cargo. Un equipo transdisciplinario capaz de atender esta condición requiere no solo de médicos paliativistas, sino también de enfermeras, psicólogos, kinesiólogos, fonoaudiólogos, nutricionistas, terapeutas ocupacionales, químico farmacéuticos y técnicos en enfermería. Se han evidenciado desafíos en la atención domiciliaria para el profesional de Enfermería. Los resultados de estudios han revelado que la experiencia inmediata en la atención de pacientes gravemente enfermos sigue siendo subóptima, con deficiencias en cobertura, aceptabilidad, continuidad y sostenibilidad. La integración de la telesalud en los cuidados paliativos durante la pandemia de COVID-19 ofreció una visión de cómo la tecnología puede complementar y mejorar la continuidad de la atención.
Estrategias y Enfoques para Superar las Debilidades
Para abordar estos desafíos, los gobiernos deben desarrollar políticas y estrategias nacionales que integren los cuidados paliativos en el sistema de salud, creando marcos legales que faciliten el acceso en todos los niveles. Esto requiere un análisis, reflexión y adaptación al contexto de cada país, teniendo en cuenta factores profesionales, psicológicos, sociales, económicos, filosóficos, éticos, legales, culturales e históricos, así como un abordaje multi, inter y transdisciplinario de esta temática.
Además de las leyes y decisiones gubernamentales, han surgido numerosas iniciativas. Por ejemplo, Pallium Latinoamérica fortalece la formación en cuidados paliativos, apoyando a los profesionales de la salud en toda la región. Iniciativas como Pallium Canadá y el Proyecto Pallium en España capacitan a profesionales no especialistas para integrar estos cuidados en los sistemas de salud, promoviendo un acceso más temprano y completo. Un proyecto de ley en Colombia, fundamentado en seis pilares, plantea la intervención oportuna, eficaz y coordinada para mejorar la calidad de vida de la población en general y prevenir la incidencia de enfermedades no transmisibles. Estos pilares incluyen el control de factores de riesgo, detección temprana, atención, rehabilitación, reparación de daños, cuidados paliativos, gestión del conocimiento y formación del talento humano.
El Rol Fundamental del Equipo Interdisciplinario
El equipo interdisciplinario se encuentra integrado por diferentes profesionales que colaboran para manejar el dolor y demás síntomas. Estos incluyen médicos, enfermeros, trabajadores sociales, psicólogos, consejeros espirituales y voluntarios. Procuran la autonomía del paciente y su familia, haciéndolos parte de la toma de decisiones durante todo el proceso, fortalecen las redes de apoyo a través del acompañamiento psicológico y espiritual y trabajan de manera conjunta con otros equipos en el desarrollo de planes terapéuticos centrados en el paciente. Resulta sumamente importante entender a los profesionales que integran estos equipos como seres permeados socialmente por su contexto, emociones y creencias que influyen en la manera en la que se brindan los cuidados paliativos. Los cuidados paliativos deben incorporarse al proceso terapéutico desde el momento del diagnóstico para un adecuado abordaje interdisciplinario. Es importante resaltar el papel que juega el apoyo de la red familiar y social en el proceso.
tags: #debilidades #en #cuidados #paliativos