La sesión contó con la participación de Luis Enrique Fernández Pallarés, socio del área de Laboral, Compensación y Beneficios de Pérez-Llorca, y María José López Álvarez, profesora ordinaria de Derecho del Trabajo y Seguridad Social de Comillas ICADE, como moderadores.
La Incapacidad Temporal como Reto Estructural
Durante la apertura del acto, Luis Enrique Fernández Pallarés puso de relieve la relevancia del absentismo vinculado a la incapacidad temporal, subrayando que “se ha convertido en uno de los principales retos estructurales del mercado laboral español, tanto por su dimensión cuantitativa como por su impacto en la organización del trabajo y en la sostenibilidad del sistema”.
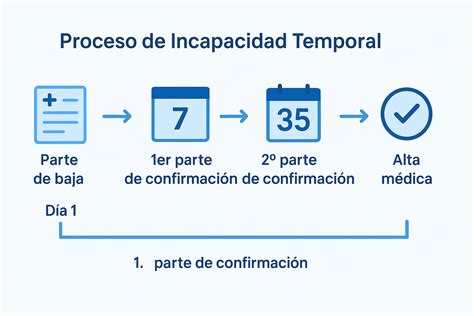
A continuación, María José López Álvarez ofreció una panorámica del estado actual de la incapacidad temporal, aportando datos que permitieron contextualizar la magnitud del fenómeno, especialmente tras la pandemia de COVID-19.
Factores Concurrentes y Causas de la Incapacidad Laboral
Javier Pacheco apuntó a una pluralidad de factores concurrentes. Entre ellos, destacó el propio ciclo del empleo, el deterioro general de la salud observado en la población, la transformación de las relaciones laborales derivada de la irrupción de nuevas tecnologías y la insuficiencia de recursos del Sistema Nacional de Salud.
Por su parte, Rosa Santos, tras resaltar que “España lidera la incidencia de IT por contingencias comunes a nivel mundial”, señaló que “la escasez de profesionales sanitarios, la falta de coordinación entre administraciones y la debilidad de los mecanismos de control como principales causas a las que, como acelerador, pueden estar contribuyendo los complementos de los convenios a las prestaciones”.
Según afirmó, “nos encontramos ante un fenómeno que compromete la salud de las personas trabajadoras, y está teniendo un impacto directo en la productividad y la competitividad de las empresas al tiempo que aumenta la presión financiera del INSS”.
Propuestas para Mitigar la Situación
En el tramo final del debate, los moderadores invitaron a los ponentes a concretar propuestas orientadas a mitigar la situación actual, insistiendo en que “la dimensión del problema exige soluciones que combinen una gestión más eficiente de los procesos con el pleno respeto a los derechos de las personas trabajadoras”.
Medidas Planteadas
Entre las medidas planteadas, Pacheco destacó la necesidad de desarrollar el V acuerdo por el empleo y la negociación colectiva impulsando el papel de las mutuas en procesos traumatológicos, el refuerzo de la coordinación entre el ámbito laboral y la vigilancia de la salud, y una mayor inversión en recursos sanitarios y prevención.
Perspectivas desde la ANEF
El secretario general de ANEF, Carlos Insunza, afirmó que “no aceptamos que este proyecto de ley siga tramitándose, porque es inconsulto y precariza la Seguridad Social en nuestro país”. El presidente nacional de ANEF, José Pérez Debelli, convocó a la ciudadanía a informarse sobre el alcance del proyecto. También advirtió que la propuesta vulnera principios internacionales de no regresividad en materia de seguridad social. Según lo previsto, la próxima semana la ANEF defenderá sus argumentos ante la Comisión y solicitará el rechazo total de la iniciativa.
Enfoque desde el Colegio Médico de Santiago
En el seminario convocado por el Colegio Médico de Santiago, la Dra. Lorena Rodríguez Osiac enfatizó que la reforma debe fortalecer el Subsidio por Incapacidad Laboral como herramienta de seguridad social y las licencias como un instrumento terapéutico, y avanzar hacia un sistema que reconozca los cuidados y la salud laboral.
El 25 de agosto, la directora de la Escuela de Salud Pública de la Universidad de Chile, Dra. Rodríguez valoró que la propuesta del Colmed sea integral y de alcance sistémico: “Incluye medidas para fortalecer competencias profesionales, promover la transparencia clínica y un conjunto robusto de herramientas antifraude que permite dar facultades a la fiscalía, crear una plataforma única regulada y prohibir la emisión de licencias en ciertas condiciones.
Licencia Médica de Cuidados y Enfoque Terapéutico
Uno de los aspectos más destacados por la directora fue la propuesta de incorporar una licencia médica de cuidados, figura existente en otros países bajo el nombre de “licencia compasiva”: “Responde a la necesidad de tomar un tiempo de ausencia laboral para cuidar a hijos mayores de un año, o a adultos mayores que requieren cuidados intensivos.
Asimismo, insistió en que el debate debe ir más allá del fraude: “El análisis permitió reflexionar que la licencia médica no es un trámite, sino una herramienta terapéutica.
Determinantes Sociales y Laborales de las Licencias Médicas
En línea con lo discutido en el seminario, Rodríguez subrayó que las reformas no deben centrarse solo en endurecer controles, sino en atender los determinantes sociales y laborales que explican buena parte de las licencias médicas: “En Chile, cerca de un 25%-30% de las licencias prolongadas se asocian a problemas psicosociales en el trabajo, como el estrés, el burnout o ambientes tóxicos.
La académica advirtió que cualquier reforma debe considerar la participación de los trabajadores y sindicatos, y no debilitar la protección social: “El acceso a licencia médica es un derecho, no un privilegio.
Participación Interdisciplinaria en el Debate
El seminario contó también con la participación de académicos de otras universidades. La Dra. Claudia Bambs (UC) destacó la necesidad de entregar mayor transparencia en los datos clínicos; el Sr. Pablo Villalobos (U. Mayor) advirtió sobre el desborde del sistema de fiscalización; y la Dra. Karla Rubilar (U. La actividad fue moderada por la Dra. Finalmente, para la Dra. Rodríguez, el seminario fue una oportunidad para abrir un diálogo interuniversitario con impacto público: “Compartir con colegas de distintas universidades y con el Colegio Médico, nos permitió reflexionar sobre la complejidad del problema, que requiere soluciones integrales y estructurales, no solo medidas punitivas.
Licencias médicas: menos del 1% de funcionarios públicos fue despedido | CNN Prime
El Rol del Médico de Atención Primaria en la Incapacidad Temporal
Moderador: Juan Saavedra Miján. Ponentes: José Ramón Aranbarri Barriola, Juan José Bilbao Larrañaga, Andoni Foruria Ugarriza.
Juan Saavedra Miján, Médico de Familia y Vocal JDN, expuso sobre las funciones del médico de Atención Primaria en la extensión, seguimiento y control de la actividad laboral de los pacientes trabajadores activos.
Si bien la Ley no atribuye esta capacidad en exclusiva al médico de familia, la costumbre y la práctica han hecho que sea una función prácticamente suya. Esto presenta ventajas e inconvenientes, con la confluencia de diversos agentes y puntos de vista.
La Participación de las Mutuas en el Control de la IT
A partir del año 2000, con la aprobación del R.D. 6/2000 de 23 de junio, las Mutuas de Accidentes de Trabajo y Enfermedades Profesionales pueden asegurar la enfermedad común en cualquier trabajador del régimen general de la Seguridad Social. Por tanto, están capacitadas para participar en el control de la incapacidad temporal (IT) del mismo, e incluso proponer el alta en los casos en que lo estimen oportuno. Además, podrán extender el llamado "alta a efectos económicos", es decir, que el trabajador, en aquellos casos en que la mutua así lo considere, dejará de percibir el subsidio por la IT.
Presiones y Dilemas Éticos del Médico de Familia
El médico de familia está sometido a una doble y a veces triple presión. Por una parte, el paciente y su familia, que esperan una aplicación generosa del principio de beneficencia. Por otra, la necesidad de administrar de forma justa y equitativa los recursos económicos, el principio ético de Justicia. Y también la presión de otras instancias, como las inspecciones médicas, las mutuas, las gerencias, etc.
Muchos de los medios diagnósticos necesarios para demostrar el estado del paciente están fuera del alcance de la Atención Primaria, lo que genera incertidumbre al profesional al tener que tomar decisiones sobre bases científicas no bien delimitadas. Todo ello causa a veces una sensación de malestar y de tensión interna que hace que se cuestione la pertinencia del papel del médico de familia en el control de la IT.
Ventajas del Rol del Médico de Familia
Sin embargo, se deben tener en cuenta varias cuestiones:
- El médico de familia es el más próximo al paciente, no sólo físicamente, sino también a su conocimiento integral. Esto permite prestar una asistencia al paciente considerando todas sus facetas, e incluso abordar cuestiones de su realidad vital, que en otro ámbito no sería posible.
- El control de la IT conlleva la atención médica y de salud a un colectivo social numeroso e influyente, que son los trabajadores activos, que se perdería sin remedio si no se controlase este recurso.
- La IT es una prescripción más del arsenal terapéutico, a la que no se debe ni se puede renunciar, tanto por la merma que ello supondría en las capacidades del profesional, como por lo que ello representaría de negativo para el paciente.
- El 70% del presupuesto que se gestiona en un Centro de Salud corresponde al gasto en IT.
- Posiblemente, la población asistida de trabajadores prefiera que sea el sistema público de salud a través del médico de familia quien siga controlando esta prestación social.
El Punto de Vista de la Inspección Médica
El punto de vista de la Inspección Médica, más basado en lo legal y más distante del trabajador, es el contrapunto muchas veces necesario al médico de familia. Tiene como función supervisar la justicia de aplicación de esta prestación, evitando casos fraudulentos o de desidia por parte del facultativo en su control.
Expone, como ejemplos en los que no se debiera conceder la IT, los de problemática laboral del trabajador, la sociofamiliar, la prolongación mediante IT del subsidio de desempleo, los despidos pactados para tratar de obtener una incapacidad permanente, la problemática derivada de la necesidad de cuidados a familiares, o la de aquellos regímenes en que no existe prestación de desempleo.
La pregunta ética es si es ético extender el parte de baja laboral en estas situaciones. Si se intentase responder en términos de ética, también se debería abordar la ética social de las causas que generan la situación, lo cual nos llevaría demasiado lejos.
Reforma de la Evaluación de Secuelas y el Negocio de las ART
Mientras el debate público se concentraba en la Reforma Laboral, otra modificación profunda comenzó a aplicarse sin discusión parlamentaria ni exposición pública: una nueva tabla para evaluar las secuelas de accidentes y enfermedades laborales que reduce significativamente los porcentajes de incapacidad reconocidos a los trabajadores.
El cambio fue introducido por decreto presidencial, reemplazando el Baremo utilizado desde 1996. Aunque el Gobierno lo presentó como una “actualización técnica”, en la práctica implica una reducción directa de las indemnizaciones que pueden reclamar los trabajadores y de la posibilidad de reclamar tratamientos adecuados.
Reducción de Porcentajes y Criterios de Evaluación
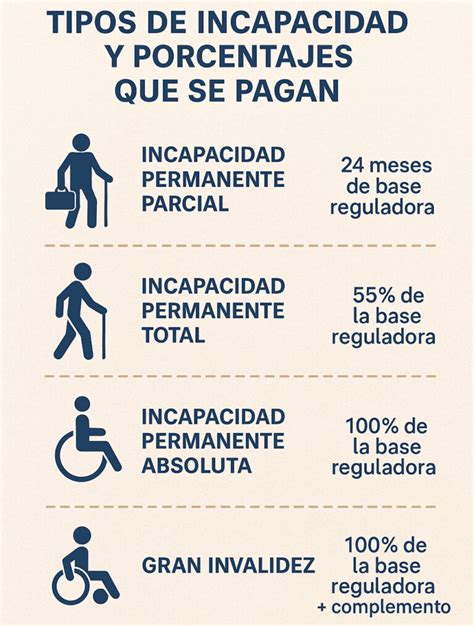
La nueva tabla fija porcentajes más bajos para distintas lesiones y limita el margen de evaluación médica. En algunos casos donde antes existía un rango de incapacidad posible, ahora se establece un valor único menor. Esto significa que lesiones que antes podían ser reconocidas con un determinado porcentaje de incapacidad ahora recibirán una valoración inferior, reduciendo automáticamente la compensación económica.
Pero el cambio no se limita a los números. La normativa también modifica criterios básicos del diagnóstico médico al eliminar la evaluación de síntomas y dolores, como el límite funcionalidad, considerándolos elementos “subjetivos”. En la práctica, esto deja fuera de la valoración aspectos centrales del estado real de salud de la persona lesionada.
Flexibilización de Controles Médicos por la SRT
La Superintendencia de Riesgos del Trabajo (SRT) dictó una resolución que flexibiliza los controles médicos. Ahora ni siquiera será obligatorio que un médico de la SRT examine personalmente al trabajador para determinar su incapacidad. Esto significa que la evaluación puede realizarse sin revisar al paciente, sin escuchar su relato ni constatar su estado psicofísico. Para especialistas en medicina laboral, se trata de una alteración profunda del propio concepto de diagnóstico médico.
El resultado es un sistema todavía más burocrático y restrictivo para quienes buscan que se reconozcan sus lesiones laborales. Si antes ya existían enormes dificultades para acceder a tratamientos adecuados o para obtener un reconocimiento justo de las secuelas, ahora el camino se vuelve aún más complicado.
El Trasfondo: El Negocio Multimillonario de las ART
El trasfondo de estas modificaciones es el negocio multimillonario de las ART. Estas aseguradoras recaudan cada año enormes sumas por un sistema que, en teoría, debería cubrir accidentes y enfermedades laborales. Sin embargo, gran parte de su funcionamiento se basa en rechazar tratamientos, reducir diagnósticos y minimizar indemnizaciones.
La Ley de ART, nacida al calor de las reformas neoliberales de los años noventa, implicó un fuerte retroceso en materia de derechos laborales. Bajo ese modelo, la salud de los trabajadores quedó subordinada a un sistema de aseguradoras que convierten las lesiones en cifras preestablecidas, protegiendo las ganancias empresarias mediante indemnizaciones limitadas y trabas legales que dificultan cualquier reclamo judicial.
Cifras del Sistema de Aseguradoras
Solo en 2025, la cuota efectivamente recaudada por el conjunto del sistema de aseguradoras ascendió a $ 424.111.833.887,3 pesos. Esto equivale al 3% de la masa salarial total y un 0,1% del PBI. Este dato contrasta con que del otro lado, en 2025 solo hubo 10.589 juicios por accidentes laborales a nivel nacional, mientras que en 2024 la SRT registró 537.849 accidentes y enfermedades, estadística que encima subregistra las contingencias reales.
Falta de Cobertura y Precariedad Laboral
Para diciembre de 2025 la SRT informa que solo 10.162.142 trabajadores cuentan con ART, es decir que apenas la mitad de los trabajadores está registrada, lo que deja a otros más de diez millones de personas sin acceso a ART ni a cobertura de salud laboral. Ante un accidente o enfermedad, dependen exclusivamente del sistema público o del pago directo de tratamientos médicos. En ese universo de trabajo precario, además, son habituales las jornadas más extensas, la ausencia de medidas de seguridad y la falta de licencias pagas por enfermedad.
Muchos trabajadores continúan trabajando lesionados o enfermos por temor a perder su salario o directamente su empleo. Incluso quienes tienen empleo registrado están lejos de contar con una protección real. En muchos casos no existen políticas efectivas de prevención de accidentes y las ART cuentan con estructuras dedicadas a rechazar diagnósticos o limitar tratamientos, priorizando el ahorro económico por encima de la salud.
La "Industria de la Explotación"
Más que la “industria del juicio” se trata de la “industria de la explotación”, donde no es suficiente que los trabajadores dejen su salud y su vida en el trabajo, para que su empleador se lleve las ganancias producidas, sino que también bancos, empresas de medicina y de seguros, lucran por dejar sin tratamiento ni reparación a esos trabajadores. La nueva normativa profundiza ese esquema. Una reforma silenciosa que se suma a los aumentos de jornada laboral, descenso de salarios, recorte de derechos de organización y reclamos para la clase trabajadora, e impacta de lleno en empeorar directamente y aumentar las enfermedades y accidentes originados en el trabajo.
Modificación del Régimen del Subsidio de Incapacidad Laboral en el Sector Público
Valparaíso. 15/8/2025. El Senado ha iniciado la tramitación del proyecto de ley del Gobierno que busca modificar el régimen del Subsidio de Incapacidad Laboral (SIL) para el sector público y enfrentar la problemática sobre las licencias médicas fraudulentas.
Dentro del texto, la medida más destacada es la que pretende homologar esta prestación con la que rige al sector privado, estableciendo un periodo de carencia universal de dos días para todas las licencias médicas por accidente o enfermedad común.
Críticas de las Organizaciones de Funcionarios
Entre otros argumentos, las organizaciones plantean que este proyecto genera una “nivelación hacia abajo y una regresión de derechos”, según Ricardo Ruiz Escalona, presidente de la Confederación FENATS Unitaria. Los funcionarios de la salud pública señalan que si bien la causa real del problema es el abuso de funcionarios que deben ser investigados formalmente, se identifica falazmente la falta de un sistema de fiscalización eficiente como objeto de cambios.
Tampoco se ha abordado, creen, aspectos como el mal estado de la salud mental y física de funcionarios expuestos mayormente a situaciones de riesgo y enfermedades. Las organizaciones lamentan la limitación dramática de lo que llaman “el derecho a enfermarse”.
Finalmente, advierten que legislar en este sentido es una acción que castiga a una mayoría de trabajadores que utilizan las licencias médicas de manera legítima en lugar del 3% de funcionarios que han falseado su subsidio de incapacidad laboral de acuerdo a la investigación de la Contraloría General de la República. “Se da una curiosa inconsistencia en la cual se criminaliza a los trabajadores de la salud que hasta hace poco eran reconocidos como ‘héroes’ por su labor durante la pandemia por el mismo presidente Boric.
tags: #debates #sobre #la #incapacidad #laboral