Los cuidados paliativos son una atención médica especializada dirigida a personas que atraviesan una enfermedad grave. Su principal objetivo es aliviar los síntomas y el estrés asociados a dicha enfermedad, centrándose en mejorar la calidad de vida de los pacientes y sus familias.
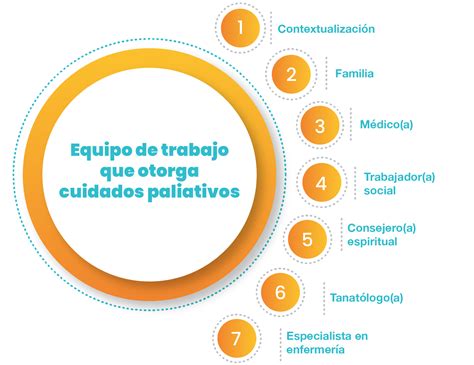
Este tipo de atención es proporcionada por un equipo multidisciplinar altamente capacitado, que puede incluir médicos, enfermeras, trabajadores sociales, capellanes y otros especialistas. Estos profesionales colaboran estrechamente con el equipo médico principal del paciente para ofrecer un nivel adicional de apoyo. La filosofía de los cuidados paliativos se basa en las necesidades individuales del paciente, independientemente de su pronóstico.
Síntomas y Apoyo en Cuidados Paliativos
Los síntomas que pueden experimentar los pacientes con enfermedades graves son variados e incluyen, entre otros, dolor, depresión, dificultad para respirar, fatiga, estreñimiento, náuseas, pérdida de apetito, dificultad para dormir y ansiedad. El equipo de cuidados paliativos trabaja para ayudar a los pacientes a manejar estos síntomas y a recuperar la fuerza necesaria para afrontar su vida diaria.
Un aspecto fundamental de los cuidados paliativos es la adaptación de las opciones de tratamiento a los objetivos y deseos del paciente. El equipo se asegura de que todos los médicos involucrados en la atención del paciente estén informados y comprendan sus preferencias. En esencia, los equipos de cuidados paliativos actúan como especialistas que trabajan en conjunto con el paciente, su familia y sus demás médicos, proporcionando una capa esencial de apoyo en momentos de gran necesidad.
Además de tratar síntomas y estrés, y brindar apoyo emocional y social, el equipo de cuidados paliativos facilita la comunicación fluida entre todos los profesionales de la salud que atienden al paciente, garantizando que todos estén coordinados y alineados en el plan de cuidados.
Beneficios de la Integración Temprana de Cuidados Paliativos
La evidencia científica respalda firmemente los beneficios de incorporar los cuidados paliativos desde etapas tempranas de una enfermedad grave. Un estudio clínico aleatorizado demostró que los pacientes con cáncer avanzado que recibieron cuidados paliativos junto con su tratamiento regular experimentaron una mejor calidad de vida y estado de ánimo en comparación con aquellos que no los recibieron desde el principio.
Estos pacientes también mostraron una mejor capacidad para afrontar su enfermedad y fueron más propensos a discutir sus preferencias de cuidados al final de la vida con su equipo de atención médica. El Dr. Joseph A. Greer, del Hospital General de Massachusetts, destacó que estos hallazgos confirman los beneficios de los cuidados paliativos tempranos en pacientes con cáncer avanzado.

Un estudio previo, publicado en 2010, ya había evidenciado los efectos positivos de los cuidados paliativos tempranos en la calidad de vida y el estado de ánimo de pacientes con cáncer pulmonar avanzado. El estudio más reciente amplió esta investigación a pacientes con cánceres gastrointestinales, explorando además el impacto en la capacidad de afrontamiento y las conversaciones sobre cuidados al final de la vida.
La enfermera titulada Diane St. Germain, de la División de Prevención del Cáncer del NCI, calificó el estudio como bien dirigido y basado en trabajos previos, subrayando la importancia de determinar el impacto de los cuidados paliativos tempranos en otros tipos de cáncer.
Mejora de la Calidad de Vida a Través de Cuidados Paliativos
Los cuidados paliativos tienen como objetivo fundamental mejorar la calidad de vida de pacientes con enfermedades graves o potencialmente mortales. La mayoría de los expertos definen esta atención como un componente integral que incluye el control de síntomas, la definición de metas de atención y el apoyo psicosocial, desde el momento del diagnóstico y a lo largo de toda la experiencia del paciente con la enfermedad.
El Dr. Greer enfatiza que los cuidados paliativos ayudan a los individuos a mantenerse conectados con las actividades que les interesan. El equipo especializado, compuesto por médicos, enfermeras, trabajadores sociales y capellanes, está capacitado para abordar los aspectos psicológicos y espirituales de vivir con una enfermedad grave.
Estudio sobre Cuidados Paliativos y Cáncer Gastrointestinal y Pulmonar
En el estudio más reciente, 350 pacientes con cánceres avanzados de pulmón o gastrointestinales (incluyendo páncreas, estómago y esófago) fueron asignados aleatoriamente para recibir cuidados paliativos junto con su tratamiento regular, o solo el tratamiento regular. Aquellos en el grupo de cuidados paliativos recibieron al menos una visita mensual de un especialista en cuidados paliativos.
Los pacientes con cáncer de pulmón que recibieron cuidados paliativos tempranos reportaron mejoras significativas en la calidad de vida y el estado de ánimo a las 12 y 24 semanas. Sin embargo, entre los pacientes con cánceres gastrointestinales, no se observaron diferencias notables en la calidad de vida o el estado de ánimo entre los dos grupos en las mismas evaluaciones.
Este hallazgo plantea interrogantes importantes para futuras investigaciones, como la posible necesidad de adaptar las intervenciones de cuidados paliativos según el tipo de cáncer, según la enfermera titulada St. Germain.
Conversaciones sobre el Final de la Vida y Estrategias de Afrontamiento
El estudio también reveló que un 30% de todos los pacientes que recibieron cuidados paliativos desde el principio informaron haber discutido sus preferencias al final de la vida, en contraste con solo el 14% de los pacientes que recibieron únicamente atención regular. La Dra. St. Germain expresó sorpresa por el bajo número de pacientes con cáncer avanzado e incurable que tuvieron estas conversaciones, e instó a trabajar más para comprender las razones y estimularlas.
A las 24 semanas, los pacientes del grupo de cuidados paliativos mostraron una mayor probabilidad de utilizar lo que los investigadores denominan estrategias adaptativas de superación. Este estilo de afrontamiento implica tomar acciones para mejorar la propia vida, como la aceptación del diagnóstico y el uso de apoyo emocional.
El Dr. Andrew S. Epstein, del centro oncológico Memorial Sloan Kettering, señaló que es prometedor contar con una estrategia de cuidados paliativos temprana que ayude a los pacientes a afrontar su enfermedad y mejorar su calidad de vida, destacando la continua expansión de los beneficios de integrar los cuidados paliativos en el proceso de atención del cáncer.
Visión Futura y Ampliación de los Cuidados Paliativos
Los investigadores están explorando la viabilidad de aplicar un enfoque de cuidados paliativos tempranos de manera más amplia. Se está evaluando este modelo en aproximadamente 20 sitios en Estados Unidos, tanto en centros médicos académicos como en establecimientos comunitarios. Un nuevo estudio clínico aleatorizado, dirigido por la Dra. Jennifer S. Temel, busca replicar los hallazgos de estudios anteriores en pacientes con cánceres incurables de pulmón o gastrointestinales, tratados en gran medida en hospitales urbanos.
Este estudio, apoyado por el Programa Comunitario de Investigación Oncológica del NCI (NCORP), proporcionará información adicional sobre el efecto de los cuidados paliativos tempranos en pacientes con cánceres gastrointestinales incurables, según la Dra. St. Germain.
Los investigadores también planean estudiar enfoques de cuidados paliativos que requieran menos recursos que la estrategia actual.
Entender los cuidados paliativos
Cuidados Paliativos: Definición y Aplicación
Los cuidados paliativos son un tipo especializado de atención médica diseñados para aliviar las molestias y el estrés de vivir con una enfermedad grave o que pone en riesgo la vida, como el cáncer o enfermedades cardíacas. Funcionan en conjunto con otras terapias para aliviar síntomas físicos y ofrecer apoyo emocional y social a pacientes y sus cuidadores.
Un estudio de seguimiento de 160 pacientes hospitalizados durante trasplantes de médula ósea para tratar el cáncer reveló que aquellos que recibían cuidados paliativos informaron menos síntomas, un menor descenso en la calidad de vida, y menos depresión y ansiedad en comparación con los que solo recibieron atención estándar. En un análisis relacionado de 43 estudios, que incluyó a casi 13.000 adultos con enfermedades graves y más de 2.400 cuidadores, el líder del equipo, Dr. Dio Kavalieratos, de la Universidad de Pittsburgh, enfatizó la necesidad de integrar los conceptos de cuidados paliativos en la atención habitual, para que no sean un lujo, sino una parte estándar de la atención médica.
Enfoque Integral de los Cuidados Paliativos
Los cuidados paliativos representan un enfoque para mejorar la calidad de vida de los pacientes y sus familias que enfrentan problemas asociados a enfermedades potencialmente mortales. Esto incluye la prevención y el alivio del sufrimiento mediante la identificación temprana, evaluación y tratamiento del dolor y otros problemas físicos, psicosociales y espirituales.
Se estima que 40 millones de personas en el mundo necesitan cuidados paliativos cada año, debido al envejecimiento de la población y al aumento de enfermedades crónicas. Los cuidados paliativos son un enfoque que mejora la calidad de vida de pacientes (adultos y niños) y sus allegados cuando afrontan problemas inherentes a una enfermedad potencialmente mortal. Afrontar el sufrimiento implica abordar problemas que van más allá de los síntomas físicos. Los programas de asistencia paliativa utilizan el trabajo en equipo para brindar apoyo a los pacientes y a quienes los cuidan, incluyendo la atención de necesidades prácticas y apoyo psicológico durante el duelo.
Los cuidados paliativos están reconocidos expresamente en el contexto del derecho humano a la salud. Una amplia gama de enfermedades requieren cuidados paliativos. La mayoría de los adultos que los necesitan padecen enfermedades crónicas como enfermedades cardiovasculares (38.5%), cáncer (34%), enfermedades respiratorias crónicas (10.3%), SIDA (5.7%) y diabetes (4.6%).
El dolor es uno de los síntomas más frecuentes y graves experimentados por los pacientes que necesitan cuidados paliativos. Los analgésicos opiáceos son esenciales para el tratamiento del dolor asociado a muchas afecciones progresivas avanzadas y también pueden aliviar otros síntomas físicos dolorosos, como la dificultad para respirar.
Acceso Global a Cuidados Paliativos
Se estima que anualmente 40 millones de personas, el 78% de las cuales viven en países de ingresos bajos y medianos, necesitan cuidados paliativos. En 2010, la Junta Internacional de Fiscalización de Estupefacientes concluyó que los niveles de consumo de analgésicos opiáceos en más de 121 países eran insuficientes para atender las necesidades médicas básicas.
Los sistemas nacionales de salud tienen la responsabilidad de incluir los cuidados paliativos en el proceso continuo de atención de quienes padecen afecciones crónicas que ponen en peligro la vida. La asistencia paliativa alcanza su mayor eficacia cuando se considera en una etapa temprana de la enfermedad. Los cuidados paliativos deben proporcionarse en observancia de los principios de la cobertura sanitaria universal, garantizando que todas las personas, independientemente de sus ingresos, tipo de enfermedad o edad, tengan acceso a servicios sanitarios básicos, incluidos los cuidados paliativos.
Los sistemas financieros y de protección social deben tener en cuenta el derecho humano de la población pobre y marginada a contar con cuidados paliativos. La atención especializada en cuidados paliativos es un componente de la prestación de servicios, pero un sistema sostenible y de calidad debe integrarse en la atención primaria, comunitaria y domiciliaria, junto con proveedores de apoyo como familiares y voluntarios.
Los medicamentos para cuidados paliativos, incluidos los analgésicos, figuran en la lista de medicamentos esenciales de la OMS para adultos y niños. En 2014, la resolución 67.19 de la Asamblea Mundial de la Salud instó a la OMS y a sus Estados miembros a mejorar el acceso a los cuidados paliativos como componente central de los sistemas de salud, con énfasis en la atención primaria y comunitaria.
Superando Barreras en la Aplicación de Cuidados Paliativos
A pesar de los numerosos beneficios de los cuidados paliativos, su aplicación se ve obstaculizada por diversas barreras. La variabilidad en la trayectoria de las enfermedades y la incertidumbre del pronóstico dificultan la identificación de pacientes que podrían beneficiarse. Otras barreras incluyen la falta de capacitación básica en cuidados paliativos para proveedores de atención médica y el conocimiento insuficiente del público en general.
La tendencia a asociar los cuidados paliativos exclusivamente con el final de la vida y los cuidados de hospicio sigue siendo un obstáculo para su integración oportuna. Con frecuencia, las personas mayores son derivadas tarde a estos programas, erróneamente creyendo que necesitan menos cuidados paliativos. A medida que la población envejece, la necesidad de programas de cuidados paliativos, especialmente los domiciliarios y comunitarios, aumenta, ya que muchas personas desean permanecer en sus hogares.
La comunicación ineficaz entre los proveedores de atención médica, la falta de coordinación y la tecnología de registros médicos anticuada también representan desafíos significativos para la calidad de la atención clínica.
Si bien se ha probado la eficacia de los cuidados paliativos, no todas las personas que los requieren los reciben. Es necesario apoyar las demandas de pacientes y familias que buscan atravesar el proceso de enfermedad de forma digna, apostando por mejorar la calidad de vida.
Cuidados Paliativos en Nefrología: Un Desafío Creciente
En países como Chile, el número de pacientes con enfermedad renal crónica (ERC) ha aumentado progresivamente, paralelamente a la incidencia de patologías como diabetes mellitus e hipertensión arterial. Esto, sumado al mayor acceso a la terapia de diálisis, ha generado un incremento rápido de personas sometidas a este tratamiento, con un cambio en el perfil clínico y la edad promedio de ingreso.
Los pacientes en diálisis a menudo presentan patologías asociadas a su insuficiencia renal, como enfermedad coronaria, insuficiencia cardíaca, enfermedad vascular periférica y cerebrovascular. Un porcentaje significativo de hospitalizaciones en estos pacientes se debe a causas no directamente relacionadas con la ERC, como neumopatías, insuficiencia cardíaca, accidentes cerebrovasculares e infecciones. Muchos de estos problemas son progresivos y solo permiten una recuperación parcial.
Los pacientes con nefropatía crónica avanzada tienen una expectativa de vida significativamente reducida. La mortalidad anual en diálisis se atribuye principalmente a complicaciones cardíacas, infecciosas y cerebrovasculares. Una vez incorporados a diálisis, los pacientes viven la paradoja de recibir los avances de la medicina moderna, pero también conocer sus limitaciones.
Mientras la diálisis ayuda a sostener la vida, la enfermedad sistémica subyacente a menudo continúa progresando y afectando otros órganos. La diálisis mejora la supervivencia, pero no necesariamente la calidad de vida, que para muchos pacientes en diálisis es menor de lo deseado. Una parte considerable de estos pacientes tiene actividad limitada o incapacidad de autocuidado.
La Paradoja de la Diálisis y la Calidad de Vida
El patrón demográfico actual y los niveles de morbilidad sugieren un aumento futuro en el número de pacientes en diálisis con enfermedades crónicas, degenerativas y geriátricas. A pesar de los avances significativos en el tratamiento de diálisis en las últimas dos décadas (mejor calidad de filtros, tratamientos para anemia y osteodistrofia renal), estos avances no siempre se traducen en una mejora percibida de la calidad de vida por parte de los pacientes, la cual abarca aspectos físicos, psíquicos, afectivos y sociales que a menudo no son considerados.
Esta falencia es reconocida por pacientes, familiares, profesionales de la salud y la sociedad en general, generando el desafío de incorporar y desarrollar nuevos protocolos para mejorar la calidad de vida. La implementación de unidades o equipos de Calidad de Vida y Cuidados Paliativos en unidades de nefrología y diálisis, con medidas formativas y cambios organizativos, puede mejorar notablemente la satisfacción de pacientes y familiares, aumentar la adhesión al tratamiento, facilitar el apoyo social y familiar, y mejorar la percepción de bienestar del paciente.

Propuesta de Comité de Calidad de Vida y Cuidados Paliativos
Se propone la creación de un Comité de Calidad de Vida y Cuidados Paliativos en la Sociedad Chilena de Nefrología. Este comité permitiría conocer, investigar y educar en estas áreas de la medicina, centrada en una visión integral del ser humano. Esta iniciativa proporcionaría una orientación científica y serviría de referente, promoviendo la integración de estos temas en la enseñanza y práctica de la especialidad.
Objetivos del Comité
- Contribuir al estudio, desarrollo, perfeccionamiento y divulgación científica sobre Calidad de Vida relacionada con la Salud y los Cuidados Paliativos vinculados con la Nefrología.
- Aportar e introducir la consideración de ambos temas en organismos públicos y/o privados, en la implementación y discusión de políticas y programas de salud pública relacionados con la especialidad.
Calidad de Vida Relacionada con la Salud (CVRS)
La Calidad de Vida Relacionada con la Salud (CVRS) se refiere al impacto que la enfermedad tiene en la capacidad percibida por el individuo para vivir una vida satisfactoria. Es la valoración que hace el paciente del bienestar físico, emocional y social tras el diagnóstico y/o tratamiento. Incluye la evaluación funcional física, emocional, cognitiva, social, percepciones de salud y bienestar, y perspectivas futuras.
Existe una estrecha correlación entre calidad de vida, morbilidad y mortalidad; los índices de morbimortalidad en diálisis tienden a ser mejores en pacientes con mejor calidad de vida. Para evaluar la CVRS se utilizan instrumentos de medición, generalmente cuestionarios que abarcan aspectos físicos, emocionales, cognitivos, sociales, percepciones de salud/bienestar y perspectivas futuras. Estos instrumentos deben ser confiables, validados, sensibles, prácticos e interpretables, clasificándose en genéricos y específicos.
| Instrumento | Tipo | Aplicación |
|---|---|---|
| Cuestionarios genéricos | Evalúan CVRS en población general o subgrupos demográficos/culturales. | Permiten comparaciones amplias. |
| Cuestionarios específicos | Orientados a una enfermedad o problema de salud particular (ej. nefrología). | Proporcionan información detallada y relevante para el manejo clínico. |
CVRS en Nefrología
La evaluación de la CVRS en nefrología es crucial. Sirve para evaluar tratamientos sustitutivos o no sustitutivos y puede aplicarse a pacientes individuales para seguir su evolución a través del tiempo o diferentes tratamientos. Ayuda a responder preguntas sobre qué aspectos o dimensiones de la calidad de vida se modifican bajo un determinado tratamiento y cuánto y cuándo ocurren estas modificaciones.
Cuidados Paliativos en Nefrología
La atención integral de los pacientes con enfermedades crónicas avanzadas, como la insuficiencia renal crónica, se mide con instrumentos cualitativos y cuantitativos de CVRS y se aplica y expresa a través de los cuidados paliativos. La aplicación de los principios de la Medicina Paliativa en nefrología abarca diversos aspectos relacionados con el paciente, su familia y el equipo de salud.
| Aspectos de Cuidados Paliativos en Nefrología |
|---|
| Control de síntomas (dolor, disnea, fatiga, náuseas, etc.) |
| Apoyo psicosocial y emocional para pacientes y familias |
| Planificación de cuidados y toma de decisiones compartida |
| Soporte espiritual |
| Coordinación de equipos multidisciplinares |
| Manejo de la carga del cuidador |
| Transición de cuidados (ej. hospital a domicilio) |
| Cuidados al final de la vida y duelo |
El reciente Congreso Latinoamericano de Nefrología (abril 2004) incluyó por primera vez un curso sobre CVRS en Nefrología, demostrando el creciente interés en el tema. La propuesta de incorporar estos temas de forma permanente en futuros congresos subraya su importancia.
En el contexto de reformas de salud que incluyen el acceso oportuno a diálisis y cuidados paliativos, es pertinente aportar a la discusión la necesidad de estudiar y evaluar modelos creativos e integradores que consideren las necesidades y expectativas de las personas. La Sociedad de Nefrología de Chile, a través de su Comité, promueve la incorporación de estos contenidos en la atención de pacientes renales y en la formación de profesionales de la salud, una tendencia ya establecida en otros países.