Los cuidados paliativos representan un enfoque integral destinado a mejorar la calidad de vida de pacientes, tanto adultos como niños, y de sus seres queridos, al enfrentar problemas asociados a enfermedades potencialmente mortales. El abordaje del sufrimiento no se limita a la gestión de síntomas físicos, sino que abarca también las necesidades prácticas y el apoyo psicológico durante el proceso de duelo.
Estos cuidados están reconocidos explícitamente como un componente fundamental del derecho humano a la salud. Una amplia gama de patologías se benefician de los cuidados paliativos. Entre las enfermedades crónicas más comunes que requieren este tipo de atención se encuentran las cardiovasculares (38,5%), el cáncer (34%), las enfermedades respiratorias crónicas (10,3%), el SIDA (5,7%) y la diabetes (4,6%). El dolor emerge como uno de los síntomas más frecuentes y graves experimentados por los pacientes que necesitan cuidados paliativos, siendo los analgésicos opiáceos esenciales para su tratamiento, así como para aliviar otros síntomas físicos, incluida la dificultad para respirar.
Se estima que anualmente, 40 millones de personas requieren cuidados paliativos, siendo el 78% de ellas residentes en países de ingresos bajos y medianos. En 2010, la Junta Internacional de Fiscalización de Estupefacientes señaló que el consumo de analgésicos opiáceos en más de 121 países era insuficiente para cubrir las necesidades médicas básicas.
Los sistemas nacionales de salud tienen la responsabilidad de integrar los cuidados paliativos en la atención continua de pacientes con afecciones crónicas que amenazan la vida, vinculándolos con programas de prevención, detección precoz y tratamiento. La asistencia paliativa alcanza su máxima eficacia cuando se implementa en etapas tempranas de la enfermedad y se proporciona en observancia de los principios de la cobertura sanitaria universal, garantizando el acceso a estos servicios independientemente de los ingresos, tipo de enfermedad o edad.
Los sistemas financieros y de protección social deben considerar el derecho humano de las poblaciones pobres y marginadas a recibir cuidados paliativos. Si bien la atención especializada es un componente importante, un sistema de asistencia paliativa sostenible y accesible debe integrarse en el marco de la atención primaria de salud, la atención comunitaria y domiciliaria, y contar con el apoyo de familiares y voluntarios.
Los medicamentos para cuidados paliativos, incluidos los analgésicos, forman parte de la lista de medicamentos esenciales de la OMS tanto para adultos como para niños. En 2014, la Asamblea Mundial de la Salud instó a la OMS y a sus Estados miembros a mejorar el acceso a los cuidados paliativos como componente central de los sistemas de salud, con énfasis en la atención primaria y comunitaria.
Infección por el Virus de Inmunodeficiencia Humana en Pediatría
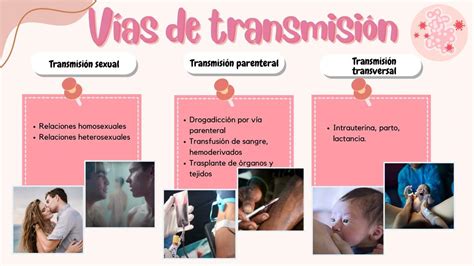
La infección por el virus de inmunodeficiencia humana (VIH) es un problema de salud pública mundial caracterizado por una inmunosupresión progresiva que predispone al desarrollo de infecciones oportunistas y enfermedades neoplásicas, constituyendo el síndrome de inmunodeficiencia adquirida (SIDA). La transmisión ocurre fundamentalmente por contacto sexual sin protección y por vía vertical de madre a hijo durante el embarazo, el nacimiento o la lactancia materna. Sin intervención médica específica, la tasa promedio de transmisión vertical es aproximadamente del 28-30%.
La infección puede ser asintomática durante períodos prolongados, y las manifestaciones clínicas en pacientes pediátricos suelen ser inespecíficas. Para el diagnóstico de la infección vertical en los primeros 18 meses de vida, se requieren pruebas virológicas, ya que las pruebas serológicas rutinarias pueden arrojar resultados falsos positivos debido al paso de anticuerpos maternos a través de la placenta.
La disponibilidad de tratamiento antirretroviral de alta eficacia ha transformado radicalmente el curso de la enfermedad, disminuyendo la morbilidad y mortalidad asociadas al virus. El beneficio terapéutico más significativo es la reducción del riesgo de transmisión vertical cuando el tratamiento se administra a la madre y al recién nacido. La reducción de este riesgo también se relaciona con el nacimiento por cesárea programada y la sustitución de la lactancia materna. El diagnóstico materno prenatal, preferiblemente en el primer trimestre del embarazo, es esencial para implementar medidas preventivas, aunque la participación del pediatra es crucial para asegurar el cumplimiento de las recomendaciones durante y después del nacimiento.
Epidemiología y Transmisión del VIH en Niños
Los seres humanos son el único reservorio conocido del VIH. Los fluidos corporales con alta carga viral y capaces de transmitir la infección incluyen sangre, semen, secreciones vaginales y leche materna. La transmisión ocurre principalmente por contacto sexual sin protección, transfusión de sangre y derivados, inoculación accidental y vía vertical de madre a hijo.
La transmisión vertical puede ocurrir durante el embarazo, el parto o la lactancia materna. En Estados Unidos, esta es la forma más común en que los niños menores de 13 años contraen el VIH. El uso de medicamentos antirretrovirales y otras estrategias han reducido significativamente la tasa de transmisión perinatal a 1% o menos en Estados Unidos y Europa.
Factores como la enfermedad materna no controlada (con inmunosupresión y carga viral elevada), el parto vaginal, el trabajo de parto prolongado, la ruptura de membranas de más de 4 horas, procedimientos obstétricos invasivos, corioamnionitis, otras infecciones de transmisión sexual y la lactancia materna pueden aumentar el riesgo de transmisión vertical.
Tratamiento del VIH en Niños
El tratamiento con medicamentos contra el VIH, conocido como terapia antirretroviral (TAR), se recomienda para todas las personas con VIH, incluidos los niños. La TAR ayuda a las personas con VIH a vivir vidas más largas y saludables, y reduce el riesgo de transmisión del virus.
Varios factores afectan el tratamiento del VIH en niños, incluido su crecimiento y desarrollo. Por ejemplo, la dosis de un medicamento contra el VIH puede depender del peso del niño más que de su edad. Los niños que no pueden tragar pastillas pueden usar medicamentos en forma líquida.
El cumplimiento con el tratamiento puede ser un desafío para los niños. Factores como el sabor desagradable de los medicamentos, horarios ocupados de los padres, efectos secundarios, inestabilidad familiar, falta de seguro médico y la edad y etapa de desarrollo del niño pueden dificultar la adherencia a la medicación. El tratamiento eficaz contra el VIH depende de una buena adherencia a la medicación.
Cuidados Paliativos Pediátricos Específicos para el SIDA
El movimiento de hospicios moderno nació en Londres en 1967. En 1990, la Organización Mundial de la Salud definió el cuidado paliativo como "cuidado total activo de los pacientes cuya enfermedad no responde a tratamiento curativo. El control del dolor y otros síntomas, y de los problemas psicológicos, sociales y espirituales es primordial. La meta de los cuidados paliativos es lograr la mejor calidad de vida para el paciente y sus familiares".
En 1993, Children's Hospice International introdujo el concepto de administrar tratamiento curativo y paliativo simultáneamente. En España, en 1999, se instó al gobierno a elaborar un Plan Nacional de Cuidados Paliativos. La Organización Mundial de la Salud (OMS) reconoce los cuidados paliativos pediátricos (CPP) como un campo especial, estrechamente relacionado con los cuidados paliativos para adultos.
Los CPP se aplican a situaciones que amenazan la vida, donde el tratamiento curativo puede ser viable pero también fracasar; a enfermedades que requieren largos periodos de tratamiento intensivo para prolongar la vida, pero con riesgo de muerte prematura; a enfermedades progresivas sin opciones curativas; y a situaciones irreversibles con grave discapacidad que conllevan extrema vulnerabilidad a complicaciones de salud.
En España, la primera unidad de cuidados paliativos pediátricos se estableció en 1991. A pesar de que las Comunidades Autónomas han desarrollado planes de cuidados paliativos, la mayoría están orientados a la población adulta. Cada año, alrededor de 3.000 niños mueren en España.
Desafíos y Necesidades en Cuidados Paliativos Pediátricos
La escasa incidencia de fallecimientos en niños y adolescentes, en comparación con los adultos, puede resultar en que incluso profesionales especializados en el cuidado infantil no acumulen suficiente experiencia en situaciones de final de vida. Existe una falta de formación especializada reglada que cubra el amplio abanico de conocimientos y habilidades necesarios para el manejo de pacientes pediátricos con enfermedades complejas.
La enfermería en cuidados paliativos requiere un cuerpo doctrinal específico y normalizado, algo que aún se está desarrollando en muchos lugares. La falta de ordenación en la formación especializada presenta una dificultad significativa para el desarrollo de los cuidados paliativos.
El término "cuidado paliativo" a menudo se malinterpreta como sinónimo de cuidado del moribundo. Sin embargo, el cuidado paliativo es parte integral del cuidado de un niño con una enfermedad aguda o crónica, y abarca el alivio del sufrimiento físico, psicológico, social, emocional y espiritual.

Componentes Clave de los Cuidados Paliativos Pediátricos
Los cuidados paliativos pediátricos se centran en el confort, adquiriendo relevancia a medida que el paciente empeora. Las enfermeras y auxiliares, al ser quienes pasan más tiempo con el paciente, desempeñan un papel crucial en la administración de estos cuidados.
Control de Síntomas: La evaluación exhaustiva del número, magnitud y el impacto de los síntomas en la calidad de vida es fundamental para priorizar intervenciones. La reevaluación constante de los síntomas permite monitorizar la respuesta a los planes de actuación.
- Síntomas Respiratorios: Son comunes, angustiantes y tienen un impacto duradero. Incluyen disnea (dificultad respiratoria), tos (por infección, aspiración, reflujo gastrointestinal o enfermedad maligna), hemoptisis (expectoración de sangre) y secreciones retenidas.
- Síntomas Gastrointestinales: Anorexia (incapacidad para comer normalmente), estreñimiento (disminución del patrón habitual de defecación o evacuación difícil), diarrea (aumento de deposiciones que puede causar deshidratación, fallo renal y desequilibrios hidroelectrolíticos), náuseas y vómitos (requieren identificar y tratar la causa desencadenante).
- Síntomas Urinarios: Tenesmo urinario (deseos constantes de orinar), espasmo vesical (dolor suprapúbico intenso), uropatía obstructiva y retención urinaria. La hematuria (presencia de sangre en la orina) puede ser microscópica o macroscópica.
- Síntomas Neurológicos: Pueden afectar significativamente la calidad de vida del niño y generar angustia. Incluyen agitación/irritabilidad (ansiedad, enojo, inquietud, patrones de sueño alterados), espasticidad (resistencia al tono muscular, hiperreflexia, rigidez) y crisis convulsivas (indicativas de enfermedad del sistema nervioso central).
Dolor: Es el síntoma más frecuente y con mayor repercusión. Un diagnóstico tardío, la subestimación del dolor o el miedo a la adicción a opioides son factores que contribuyen a su mal control. La valoración del dolor debe ser habitual, identificando su mecanismo (neuropático, nociceptivo, iatrógeno, postoperatorio, etc.). Se utilizan diferentes escalas de valoración según la edad del niño: expresión facial y escala de Susan-Givens-Bell para menores de 3 años; escalas de rostros para 3-6 años; escalas numéricas y analógicas visuales (EVA) para 6-12 años; y escala verbal para mayores de 12 años.
Alimentación: Se aconseja servir comida en pequeñas cantidades y platos pequeños. La sonda nasogástrica (SNG) está contraindicada en estos pacientes.
Ocupación del tiempo libre: Es necesario estimular actividades como pasear, leer, escribir, escuchar música, ver televisión y facilitar las tareas de autocuidado.
Apoyo Emocional y Espiritual: Los cuidados paliativos también se enfocan en el bienestar emocional y espiritual del paciente y su familia.
Objetivos de un Programa de Cuidados Paliativos en Pediatría
Los objetivos de un programa de cuidados paliativos pediátricos incluyen:
- La admisión de un paciente pediátrico a un programa de cuidados paliativos cuando sea muy poco probable que el niño llegue a ser adulto.
- No acortar la vida, sino controlar los síntomas físicos y emocionales de manera digna para el paciente y su familia.
- No precipitar ni posponer la muerte.
- Iniciar el apoyo desde el principio del diagnóstico.
- Buscar mejorar la calidad de vida del niño y su familia.
- Proporcionar confort.
- Otorgar una atención integral, individual y continua, aceptando los valores, deseos y creencias del niño.
- Impulsar valores y humanismo.
- Promover la verdad.
- Un manejo multidisciplinario, las 24 horas del día, los 365 días del año, con miembros del equipo capacitados para apoyar las necesidades del niño o sus familiares.
- Proporcionar instrumentos a los padres, tutores y familiares para la comunicación e interrelación con el niño respecto a su enfermedad.
- Otorgar apoyo emocional y espiritual continuo.
- Complementar el tratamiento curativo cuando sea aplicable.
- Reafirmar la vida y ver la muerte como un proceso natural.
- Los cuidados paliativos no terminan con el fallecimiento del paciente; el apoyo del duelo debe llevarse a cabo el tiempo necesario.
- Establecer metas y límites para la terapia en un niño con enfermedad crónica.
- Tomar decisiones adecuadas al final de la vida.
¿Qué es la EMPATÍA? - Explicación para niños - Las emociones
Rol del Cuidado de Hospicio en Pacientes con SIDA
El cuidado de hospicio asiste a las personas en las etapas finales del VIH/SIDA para aliviar el dolor, controlar los síntomas, mejorar la calidad de vida y reducir la ansiedad de los pacientes y sus seres queridos. El momento ideal para considerar el hospicio es cuando la expectativa de vida es de seis meses o menos, o cuando los pacientes deciden suspender tratamientos de soporte vital.
El equipo de hospicio evalúa y actualiza continuamente el plan de cuidado, enfocándose en el alivio del sufrimiento físico y emocional. Esto incluye el control del dolor y síntomas, la defensa del paciente, la provisión de un plan de cuidado individualizado, la atención en el lugar donde vive el paciente (hogar, centro de cuidados a largo plazo) y el cuidado coordinado en todos los niveles.
El hospicio también ofrece asistencia emocional y espiritual tanto al paciente como a sus familiares. Para las familias, el hospicio proporciona capacitación y educación para cuidadores, ayuda en la toma de decisiones difíciles, asistencia financiera y servicios de duelo durante un año tras el fallecimiento del ser querido.
Uno de los beneficios generales del cuidado de hospicio es la seguridad de contar con asistencia médica en cualquier momento. Los programas como Telecare de VITAS garantizan asistencia médica las 24 horas, y VITAS ofrece a las familias la capacitación y los recursos necesarios para cuidar a sus seres queridos.
Abordar la discusión sobre el hospicio con los seres queridos puede ser desafiante. Es clave la educación, determinar el conocimiento previo de la familia, hablar sobre objetivos futuros, tomar la iniciativa y pedir permiso para discutir temas difíciles. Escuchar activamente y comprender las preocupaciones y resistencias de los familiares es fundamental para una comunicación efectiva.
Necesidad de Cuidados Paliativos en Pacientes VIH/SIDA Hospitalizados
Un estudio realizado en La Habana exploró la necesidad de cuidados paliativos en pacientes VIH/SIDA hospitalizados. Se utilizó el cuestionario NECPAL para identificar pacientes con necesidades de atención paliativa. Los resultados mostraron que el 61,0% de los pacientes estudiados fueron identificados positivamente para necesidades paliativas. El síndrome de desgaste y la presencia de anemia se relacionaron con esta identificación positiva.
El instrumento NECPAL demostró ser útil en la detección de necesidades paliativas por parte del personal médico de asistencia que atiende a pacientes VIH/SIDA, incluso sin formación específica en cuidados paliativos. Esto subraya la importancia de integrar herramientas de evaluación y formación para optimizar la atención en estas poblaciones vulnerables.
tags: #cuidados #paliativos #paciente #con #sida #pediatrico