La hipertensión arterial (HTA) es uno de los factores de riesgo más significativos para el desarrollo de enfermedades cardiovasculares. Su diagnóstico y tratamiento se basan fundamentalmente en una medición precisa de la presión arterial (PA). Sin embargo, la técnica de medición de la PA a menudo se subestima y se realiza incorrectamente, lo que compromete la efectividad del diagnóstico y el control de la enfermedad.
En la población de adultos mayores, la prevalencia de la HTA aumenta considerablemente. Se estima que en países desarrollados, más de dos tercios de los adultos mayores padecen esta condición, la cual es un factor de riesgo principal para enfermedades cerebrovasculares e insuficiencia cardíaca. A pesar de su alta prevalencia, la correcta medición de la PA no siempre ocupa un lugar prioritario en la formación del personal de salud. Estudios recientes en Estados Unidos han revelado que una proporción alarmantemente baja de estudiantes de medicina domina las etapas necesarias para una medición precisa de la PA, basándose en las recomendaciones actuales de la Asociación Americana del Corazón (AHA).
La correcta medición de la presión arterial en la consulta requiere seguir pasos específicos y utilizar equipos certificados y calibrados. Para mejorar el control de la HTA, es esencial que los profesionales de la salud midan la PA con precisión. Instituciones de salud han demostrado que una mejora en la precisión de las mediciones puede incrementar significativamente el control de la HTA.
En la actualidad, se recomienda complementar las mediciones de PA realizadas en la consulta con mediciones fuera de ella, como el monitoreo ambulatorio de la presión arterial (MAPA) o los autocontroles domiciliarios. Estas estrategias son cruciales para confirmar el diagnóstico y descartar la presencia de hipertensión de delantal blanco. Se prevé que el uso de MAPA y autocontroles domiciliarios aumentará en el futuro debido a sus reconocidas ventajas sobre la medición de consulta, siendo el MAPA fundamental en el diagnóstico y los autocontroles en el seguimiento del paciente hipertenso bajo tratamiento.
Fisiología de la Presión Arterial
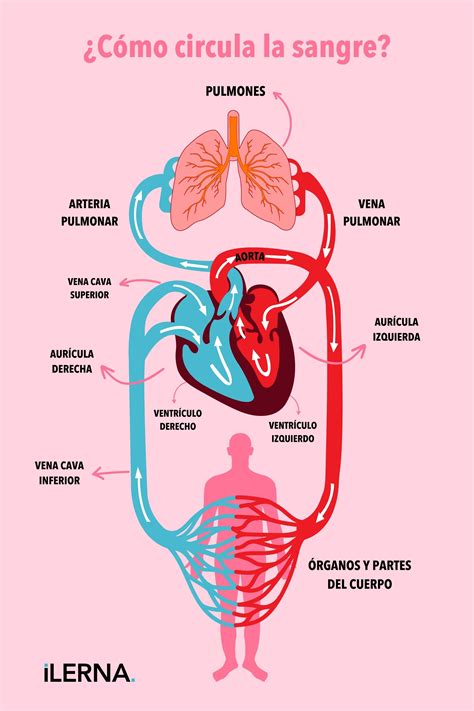
La presión arterial (PA) se define como la tensión que ejerce la sangre sobre las paredes de las arterias. Está determinada por el producto de dos factores principales: el débito cardíaco y la resistencia periférica total.
- El débito cardíaco depende de la contractilidad miocárdica y del volumen circulante intratorácico.
- La resistencia periférica está influenciada por el tono del árbol arterial y las características estructurales de la pared arterial.
El latido cardíaco impulsa la sangre a las arterias durante la sístole ventricular, generando un flujo pulsátil. La aorta y las grandes arterias, gracias a su distensibilidad, almacenan parte de la sangre durante la sístole y la liberan durante la diástole, asegurando el flujo continuo de sangre. La presión sistólica (PAS) es el valor máximo durante la sístole y depende principalmente del débito cardíaco y la distensibilidad de las grandes arterias. La presión diastólica (PAD) es el valor mínimo durante la diástole y depende fundamentalmente de la resistencia periférica.
Presión Arterial y Enfermedad Cardiovascular
La PA es una variable biológica continua, y no existe un punto de corte absoluto para definirla como normal. Sin embargo, existe una relación directa y progresiva entre el aumento de la PA y el riesgo cardiovascular (CV). Estudios epidemiológicos sugieren que un valor óptimo de PA sería de 115/75 mmHg.
Esta relación es continua y graduada con el desarrollo de enfermedad cardiovascular aterosclerótica (ECV), incluyendo accidente cerebrovascular (ACV), infarto agudo de miocardio (IAM), enfermedad renal crónica (ERC) y enfermedad arterial periférica (EAP). Los niveles elevados de PA provocan cambios estructurales en el sistema arterial que afectan órganos vitales como el cerebro, corazón y riñones, conduciendo a las principales complicaciones de la HTA: ACV, enfermedad coronaria, insuficiencia cardíaca (ICC), ERC y EAP.
Diagnóstico de Hipertensión Arterial
Tradicionalmente, el diagnóstico de HTA se basa en la medición de la PA en la consulta médica, considerando hipertenso a un paciente con cifras repetidamente iguales o mayores a 140/90 mmHg.
Recomendaciones para el Diagnóstico
No existe un número universalmente aceptado de mediciones ni de visitas necesarias para el diagnóstico de HTA. Las guías internacionales varían en sus especificaciones:
- El informe norteamericano JNC VI recomienda basar el diagnóstico en el promedio de 2 o más visitas después de una inicial de tamizaje, con lecturas adicionales si las primeras difieren en >5 mmHg.
- Las guías de la OMS/ISH sugieren múltiples mediciones de PA en varias visitas en días distintos, sin especificar el número.
- Las guías británicas NICE recomiendan realizar dos o más mediciones en cada visita hasta en cuatro ocasiones diferentes.
- Las guías chilenas GES proponen confirmar el diagnóstico mediante un perfil de PA, realizando al menos dos mediciones adicionales en cada brazo en días distintos, en un lapso no mayor a 15 días.
En todas las guías se enfatiza la importancia de múltiples mediciones debido a la disminución de las cifras de PA con sucesivas mediciones (fenómeno de alerta, regresión a la media) y la variabilidad biológica intrínseca de la PA.
La AHA señala que el poder predictivo de múltiples mediciones es superior al de una sola. Recomienda un mínimo de 2 mediciones separadas por al menos 1 minuto, utilizando el promedio de estas lecturas. Si la diferencia entre la primera y segunda medición es mayor a 5 mmHg, se deben obtener mediciones adicionales.
Los estudios clínicos randomizados en pacientes hipertensos utilizan comúnmente dos o más determinaciones en dos o más visitas, rigiéndose por las recomendaciones de la AHA. Estudios más recientes, como el SPRINT, emplean equipos automáticos que realizan múltiples mediciones.
Medición de la PA en Consulta
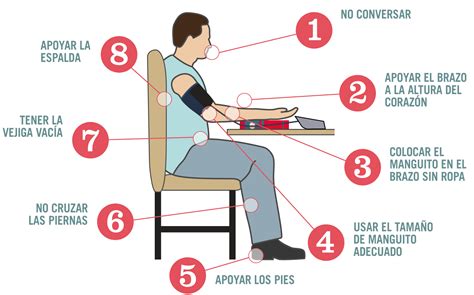
En la primera evaluación, se realizan mediciones en ambos brazos, y para las mediciones posteriores se elige aquel con el valor de PA más elevado. Para una medición precisa, se deben seguir los siguientes pasos:
- El paciente debe estar en reposo al menos 5 minutos.
- Es necesario vaciar la vejiga urinaria si se requiere.
- No se debe haber realizado ejercicio físico intenso, fumado, tomado café ni ingerido alcohol durante al menos 30 minutos previos.
- Habitualmente, la medición se lleva a cabo al final del examen físico, cuando el paciente tiende a estar más relajado.
- En adultos mayores y pacientes diabéticos, se debe medir la PA después de dos minutos de estar en posición de pie para descartar ortostatismo.
Técnica de Colocación del Manguito y Posicionamiento del Brazo
El manguito se aplica en la mitad del brazo, con el borde inferior 2-3 cm por encima del pliegue cubital. Debe quedar bien ajustado y no suelto. El brazo debe estar desnudo, apoyado sobre una mesa o colgando relajado, y no contraído. El manguito debe estar a la altura del corazón. Cualquier diferencia de 1 cm en altura puede afectar la medición en 1 mmHg.
La vejiga de goma inflable dentro del manguito debe centrarse sobre la arteria braquial y cubrir el 80% de la circunferencia del brazo para ocluir la arteria.
Tamaño del Manguito
El tamaño del manguito debe ser proporcional a la circunferencia del brazo para evitar sobreestimaciones o subestimaciones. La AHA recomienda una relación entre la circunferencia del brazo y el manguito de aproximadamente 0.40, y que el ancho del manguito cubra entre el 80% y 100% de la circunferencia del brazo. Existen diferentes tamaños de manguitos disponibles.
Aparatos de Medición de la PA en la Consulta
Los aparatos para la medición de la PA deben ser certificados por instituciones reconocidas como la Sociedad Británica de Hipertensión Arterial o la AAMI (Asociación para el Avance de Instrumentos Médicos).
- Esfigmomanómetro de mercurio: Tradicionalmente considerado el más exacto, pero su uso está disminuyendo debido a la toxicidad del mercurio.
- Equipos aneroide: Han reemplazado en gran medida a los de mercurio, pero requieren chequeos periódicos para confirmar su exactitud, ya que tienden a descalibrarse.
- Equipos automáticos: Se perfilan como el futuro, con características como memoria, capacidad de impresión de lecturas y transmisión telefónica a la consulta médica.
Las guías canadienses de 2016 recomiendan los aparatos automáticos como método preferido para la medición de la PA en consulta. Estos equipos permiten mediciones sin la interacción del personal de salud, eliminando el riesgo de conversación durante la medición, reduciendo el efecto de delantal blanco y facilitando múltiples lecturas. Las mediciones obtenidas con estos aparatos son comparables al promedio de la PA diurna de la MAPA de 24 horas y han demostrado ser útiles para predecir la presencia de daño de órgano blanco.
Monitorización Ambulatoria de la PA (MAPA) y Autocontroles Domiciliarios
Además de las mediciones en consulta, la Monitorización Ambulatoria de la Presión Arterial (MAPA) y los autocontroles domiciliarios son herramientas importantes en el diagnóstico y pronóstico de la HTA.
MAPA
La MAPA es una metodología valiosa que registra la variabilidad de la PA, detecta la hipertensión de delantal blanco y la hipertensión enmascarada, y determina la PA durante el sueño y el trabajo. Sus ventajas incluyen:
- Acorta el tiempo de diagnóstico.
- Es superior a la PA de consulta en la predicción del pronóstico.
- Ofrece mayor reproducibilidad que las mediciones de consulta y los autocontroles domiciliarios.
Su principal desventaja radica en el costo y la posible intolerancia de algunos pacientes. Sin embargo, se considera una metodología excelente.
Autocontroles Domiciliarios
Los autocontroles domiciliarios son cada vez más utilizados para el seguimiento del paciente hipertenso bajo tratamiento, permitiendo comprobar la efectividad de la medicación.
En el futuro próximo, se espera que tanto la MAPA como los autocontroles domiciliarios sean utilizados con mayor frecuencia debido a sus reconocidas ventajas en el diagnóstico y seguimiento de la HTA.
Factores de Riesgo y Complicaciones de la Hipertensión Arterial
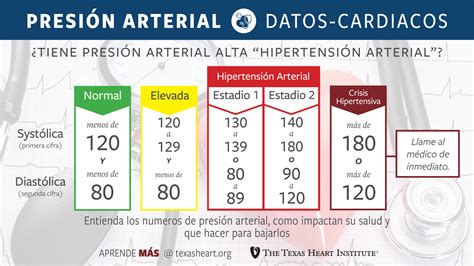
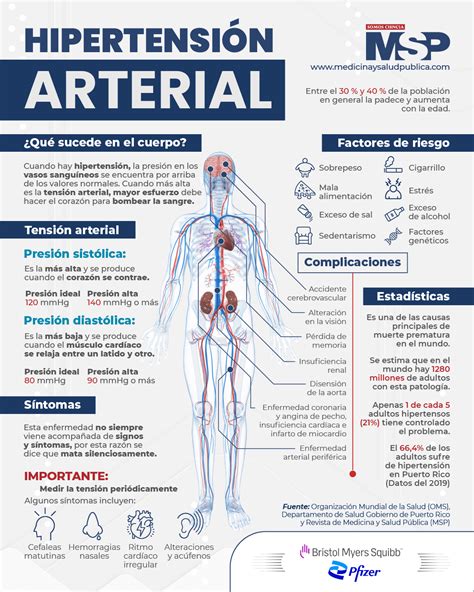
La hipertensión arterial es un trastorno grave que aumenta significativamente el riesgo de sufrir enfermedades del corazón, accidentes cerebrovasculares, insuficiencia renal, problemas oculares y otras afecciones médicas. La presión arterial se mide con dos números: la presión arterial sistólica (el número superior) y la presión arterial diastólica (el número inferior).
Una presión arterial normal se considera generalmente menor a 120/80 mmHg. La hipertensión (presión arterial alta) se diagnostica cuando las lecturas son consistentemente de 130/80 mmHg o superiores. La presión arterial elevada se define como lecturas de 120 a 129 mmHg sistólica y menos de 80 mmHg diastólica.
Factores que Aumentan el Riesgo de Hipertensión
Varios factores pueden incrementar la probabilidad de desarrollar hipertensión arterial:
- Edad: El riesgo aumenta con la edad, ya que los vasos sanguíneos tienden a volverse más rígidos.
- Raza: Las personas de ascendencia africana tienen un mayor riesgo.
- Obesidad o sobrepeso: El exceso de peso puede alterar el funcionamiento de los riñones, el sistema nervioso y los vasos sanguíneos.
- Estrés crónico o ansiedad: Niveles elevados de estrés pueden afectar la PA.
- Consumo de alcohol: El consumo excesivo de alcohol está asociado con la PA elevada.
- Dieta alta en sodio: El exceso de sal puede llevar a la retención de líquidos y aumentar la PA.
- Antecedentes familiares: La predisposición genética juega un papel importante.
- Diabetes: Las personas con diabetes tienen un mayor riesgo de HTA.
- Fumar o consumir tabaco: El tabaquismo daña los vasos sanguíneos y aumenta la PA.
Causas de la Hipertensión
En la mayoría de los casos, la causa de la presión arterial alta no se identifica y se denomina hipertensión esencial. Sin embargo, la hipertensión secundaria puede ser causada por otras afecciones o medicamentos, como:
- Enfermedad renal crónica.
- Trastornos de las glándulas suprarrenales (feocromocitoma, síndrome de Cushing).
- Hiperparatiroidismo.
- Embarazo o preeclampsia.
- Medicamentos (píldoras anticonceptivas, corticosteroides, algunos medicamentos para el resfriado).
- Estrechamiento de la arteria renal (estenosis de la arteria renal).
- Apnea obstructiva del sueño (AOS).
Complicaciones de la Hipertensión no Tratada
Si no se trata, la hipertensión arterial puede llevar a complicaciones graves y potencialmente mortales:
- Enfermedades del corazón: Incluyendo ataque cardíaco, insuficiencia cardíaca e hipertrofia ventricular izquierda.
- Accidente cerebrovascular (ACV): Debido al daño en los vasos sanguíneos del cerebro.
- Enfermedad renal crónica: El daño a los vasos sanguíneos de los riñones puede llevar a la insuficiencia renal.
- Problemas oculares: Daño en los vasos sanguíneos de la retina, que puede resultar en pérdida de visión.
- Aneurismas: El debilitamiento de las paredes de los vasos sanguíneos puede provocar la formación de aneurismas.
- Síndrome metabólico: Un conjunto de trastornos que aumentan el riesgo de diabetes, enfermedad cardíaca y ACV.
- Problemas de memoria y demencia: El flujo sanguíneo reducido al cerebro puede afectar las funciones cognitivas.
Diagnóstico y Tratamiento
El diagnóstico y tratamiento tempranos de la presión arterial alta son cruciales para prevenir complicaciones graves. Los proveedores de atención médica medirán la presión arterial varias veces antes de diagnosticar hipertensión, ya que es normal que varíe a lo largo del día.
Detección y Seguimiento
Se recomienda que todos los adultos mayores de 18 años se controlen la presión arterial periódicamente. Para personas mayores de 40 años, se aconseja un control anual. Para adultos jóvenes (18-39 años) sin factores de riesgo, controles menos frecuentes pueden ser suficientes. Las personas con antecedentes de HTA o factores de riesgo deben realizar mediciones más frecuentes.
Las lecturas de la presión arterial tomadas en casa pueden ser más representativas de la presión arterial habitual que las mediciones en el consultorio. Es importante utilizar un tensiómetro casero de buena calidad y tamaño adecuado, y practicar con el proveedor de atención médica para asegurar la técnica correcta. Se recomienda que el paciente lleve su tensiómetro casero a las citas médicas para verificar su funcionamiento.
Examen Físico y Pruebas Adicionales
El proveedor de atención médica realizará un examen físico para buscar signos de enfermedad cardíaca, daño ocular y otros cambios corporales. Se pueden solicitar exámenes para evaluar:
- Niveles de colesterol.
- Función cardíaca (ecocardiografía, electrocardiografía).
- Función renal y diabetes (análisis de sangre de panel metabólico básico, análisis de orina, ultrasonido de riñones).
Objetivos del Tratamiento
El objetivo principal del tratamiento es reducir la presión arterial a un nivel que disminuya el riesgo de problemas de salud relacionados con la PA elevada. Usted y su proveedor de atención médica establecerán una meta de presión arterial personalizada, considerando factores como la edad, otros medicamentos, posibles efectos secundarios y la presencia de otras afecciones médicas (enfermedad cardíaca, ACV, problemas renales, diabetes).
Cambios en el Estilo de Vida
Los cambios en el estilo de vida son fundamentales para controlar la presión arterial:
- Dieta cardiosaludable: Rica en potasio y fibra, con bajo contenido de sodio.
- Hidratación adecuada: Beber suficiente agua.
- Ejercicio físico: Al menos 150 minutos de ejercicio aeróbico de intensidad moderada a vigorosa por semana.
- Cese del tabaquismo y consumo de tabaco.
- Moderación en el consumo de alcohol: No más de 1 trago al día para mujeres y 2 para hombres, o abstenerse.
- Reducción del consumo de sodio: Idealmente, menos de 1,500 mg por día.
- Manejo del estrés: Técnicas como meditación o yoga.
- Mantenimiento de un peso corporal saludable.
Se puede recomendar la consulta con un nutricionista para planificar una dieta saludable.
Medicamentos para la Hipertensión
Si los cambios en el estilo de vida no son suficientes, se pueden prescribir medicamentos antihipertensores. La elección del tratamiento y los objetivos de PA varían según la edad y las condiciones de salud del paciente.
- Presión arterial elevada (120-129/ <80 mmHg): Inicialmente, se recomiendan cambios en el estilo de vida.
- Hipertensión Etapa 1 (130-139/ 80-89 mmHg): Si no hay otras enfermedades o factores de riesgo, se pueden recomendar cambios en el estilo de vida y seguimiento. Si la PA se mantiene elevada, se puede considerar medicación. Si existen otras condiciones de riesgo, se suele iniciar medicación junto con cambios en el estilo de vida.
- Hipertensión Etapa 2 (≥140/≥90 mmHg): Se inicia tratamiento con medicación y cambios en el estilo de vida.
Si usted tiene diabetes, enfermedad cardíaca o antecedentes de ACV, los objetivos de PA pueden ser más bajos (menos de 120-130/80 mmHg). Existen diversas clases de medicamentos antihipertensores, incluyendo inhibidores de la ECA, bloqueadores de los receptores de angiotensina II (ARA), antagonistas del calcio y diuréticos.