La diabetes mellitus tipo 2 (DM2) es un problema de salud pública global que afecta a millones de personas, y su prevalencia se espera que aumente significativamente en las próximas décadas. Esta enfermedad metabólica, caracterizada por hiperglucemia crónica debido a defectos en la secreción y/o acción de la insulina, tiene repercusiones negativas a largo plazo en diversos órganos y sistemas, incluido el sistema nervioso central (SNC).
Deterioro Cognitivo y Diabetes Mellitus Tipo 2
Prevalencia y Definición
El Deterioro Cognitivo Leve (DCL) se estima con una prevalencia del 10% en personas mayores de 60 años. No se considera un tipo de demencia, sino una condición intermedia que puede progresar hacia esta, particularmente a la Enfermedad de Alzheimer. Por otro lado, el deterioro cognitivo (DC), en sus grados leve y moderado, se caracteriza por una afectación de la memoria mayor a la esperada para la edad, sin que ello interfiera con las actividades básicas e instrumentales de la vida diaria. En contraste, la demencia, o trastorno neurocognitivo mayor, sí compromete estas actividades y afecta a aproximadamente 50 millones de personas en todo el mundo, con cerca de 10 millones de nuevos casos cada año.
DM2 como Factor de Riesgo para el Deterioro Cognitivo y la Demencia
La disfunción cognitiva en pacientes con diabetes ha sido reconocida desde hace al menos un siglo. Se ha objetivado que la hiperglucemia se asocia con daños sutiles a nivel cerebral que producen deterioro de la atención y de la memoria, incluso en pacientes jóvenes con DM2, lo que sugiere que la disfunción cerebral es una manifestación precoz de la alteración en el metabolismo glucémico.
Los pacientes con DM2 tienen un riesgo entre 1,5 y 2 veces más alto de desarrollar demencia en comparación con las personas sin diabetes. Las dos principales causas de demencia son la Enfermedad de Alzheimer y la demencia vascular, y la persona con diabetes tiene un aumento significativo en la probabilidad de padecer cualquiera de estas dos patologías.
Mecanismos Fisiopatológicos del Deterioro Cognitivo en DM2
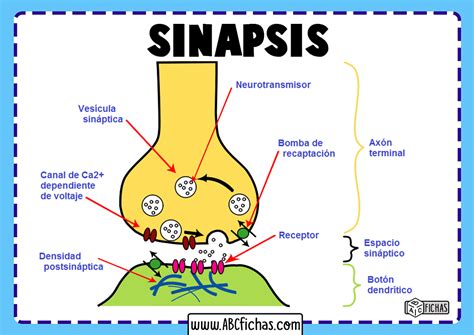
Desde una perspectiva vascular, el mecanismo de la diabetes de mayor relevancia en el desarrollo de trastornos neurocognitivos es la señalización disfuncional de la insulina, que resulta en una falla en la absorción de glucosa por las neuronas. Las neuronas, que requieren esta energía para sus funciones básicas, se ven comprometidas. Existen receptores de insulina ampliamente distribuidos a nivel cerebral, especialmente en la sinapsis de neuronas en áreas relacionadas con la memoria y el aprendizaje, como el hipocampo y algunas partes de la corteza cerebral.
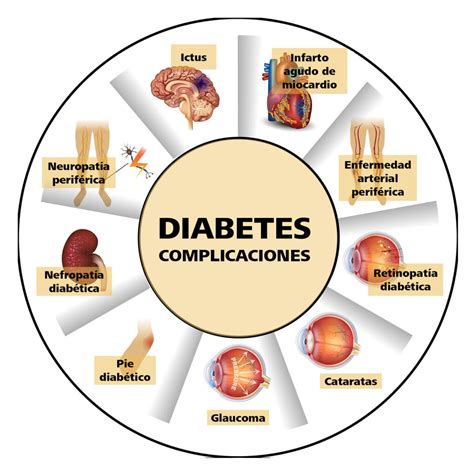
Los pacientes con diabetes también tienen un riesgo elevado de padecer enfermedad de pequeño vaso y un mayor riesgo de sufrir accidentes cerebrovasculares (ictus). Las dificultades neurológicas más estudiadas en la DM2 han sido las relacionadas con alteraciones en el sistema nervioso periférico y autónomo (neuropatías), pero los cambios en el Sistema Nervioso Central (SNC) y sus funciones reguladas son un área de creciente interés.
Cambios Neuroanatómicos
Los mecanismos que regula la insulina a nivel cerebral, como la homeostasis energética, la plasticidad sináptica y la supervivencia neuronal, se encuentran disminuidos en la diabetes. Esto afecta el metabolismo del β-amiloide, lo que puede llevar a su acumulación en estructuras corticales y subcorticales (frontales, temporales e hipocampo). Las alteraciones observadas en el SNC de personas diabéticas parecen condicionar la aparición de una "encefalopatía diabética", más frecuente en aquellos con control glicémico inadecuado crónico y complicaciones macrovasculares.
Aunque la evidencia aún no es concluyente y los cambios pueden ser insidiosos, se ha identificado que la DM2 se asocia con:
- Enfermedad cerebral: Manifestada como lesiones en la sustancia blanca e infartos lacunares, generalmente asintomáticos y asociados a la exposición crónica a hiperglucemia y a una larga duración de la enfermedad.
- Degeneración neuronal: Que condiciona la presencia de atrofia cerebral predominantemente en regiones frontales, temporales e hipocámpicas, asociada a estados crónicos de microalbuminuria, resistencia a la insulina, hipertensión y complicaciones macrovasculares.
Características Neuropsicológicas de la DM2
Estudios transversales y longitudinales han revelado cambios cognitivos significativos en la DM2 en comparación con poblaciones no diabéticas:
- La DM2 puede propiciar un deterioro cognitivo leve, especialmente de tipo amnésico. Este se exacerba con una mayor edad, duración de la enfermedad, exposición crónica a niveles glicémicos inadecuados, complicaciones microvasculares y trastornos asociados (obesidad e hipertrigliceridemia).
- Se relaciona con un mayor riesgo de desarrollar demencia vascular, resultado de alteraciones hemodinámicas por hipoxia e isquemia crónica. Su presentación es más frecuente en diabéticos ancianos hipertensos con complicaciones macrovasculares.
- Se ha sugerido que la DM2 es un factor de riesgo que aumenta la posibilidad de desarrollar demencia tipo Alzheimer (DTA) a largo plazo, sobre todo cuando se asocia con complicaciones macrovasculares e hipertensión, lo que sugiere un posible mecanismo fisiopatológico compartido.
Las habilidades cognitivas más frecuentemente afectadas incluyen la memoria verbal y de trabajo, fluidez verbal, atención, planificación mental y velocidad psicomotora. Estas funciones se han relacionado con el funcionamiento de estructuras frontales, temporales e hipocámpicas, que también se ven comprometidas en la DM2.

Factores Asociados al Funcionamiento Cognitivo en DM2
Factores Personales
Trastornos psicológicos como la depresión y la ansiedad afectan con mayor énfasis a la persona diabética y se asocian a conductas de adherencia terapéutica poco efectivas. Estos trastornos son más frecuentes en la DM2 y se agravan, especialmente los estados depresivos, cuando se combinan con condiciones propias de la enfermedad (larga duración, complicaciones, trastornos asociados), factores demográficos específicos (mayor edad, nivel educativo bajo, condiciones socioeconómicas deficientes), consumo de sustancias (alcohol, tabaco) y un control glicémico deficiente.
En relación con el rendimiento cognitivo, estas condiciones aumentan el riesgo de padecer deterioro cognitivo, caracterizado por déficits en tareas de memoria verbal, atención, velocidad de procesamiento y funcionamiento ejecutivo, y se asocia a una mayor tasa de mortalidad a largo plazo. La edad es una constante que influye en los déficits cognitivos en la DM2, especialmente en mayores de 65 años, afectando más la velocidad psicomotora y el funcionamiento ejecutivo.
Factores Relacionados con la Enfermedad
Aunque la DM2 se caracteriza por hiperglucemia crónica, ocasionalmente pueden presentarse estados de hipoglucemia. Ambos extremos glicémicos influyen en la evolución de la enfermedad y provocan cambios cognitivos. Los estados crónicos de hiperglucemia favorecen complicaciones microvasculares y neuropatías, y provocan efectos bioquímicos tóxicos que pueden afectar el cerebro.
La cronicidad de la DM2, asociada a hipertensión, un control glicémico inadecuado y complicaciones macrovasculares, aumenta la posibilidad de desarrollar demencia vascular.
Herramientas Diagnósticas y Recomendaciones Clínicas
Las guías clínicas recomiendan realizar un despistaje de deterioro cognitivo en la primera visita o anualmente a partir de los 65 años, especialmente en pacientes que refieren quejas subjetivas de pérdida de memoria, caídas, episodios de hipoglucemias, pérdida involuntaria de peso, síntomas depresivos o errores en la toma de medicación.
Se dispone de diferentes herramientas para esta evaluación, como el Mini-Mental State Examination (MMSE) o el Montreal Cognitive Assessment (MoCA). El MMSE de Folstein es una prueba escrita con 10 áreas de valoración (orientación espacio-temporal, registro de palabras, atención, memoria, nominación verbal, repetición y comprensión, lectura, escritura y construcción visual espacial). Un puntaje de 24 o más en el MMSE se considera normal; de 19 a 23 indica deterioro cognitivo leve; de 14 a 18, deterioro moderado; y menos de 14, deterioro grave.
Episodes 18 & 19: Cognitive Assessments in Primary Care - Folstein Mini Mental State Exam MMSE
Resultados de Investigaciones Recientes
Estudio en Piedras Negras, Coahuila (México)
Un estudio observacional, transversal y descriptivo llevado a cabo en la UMF 79 del IMSS en Piedras Negras, Coahuila, tuvo como objetivo identificar alteraciones del estado cognitivo en adultos mayores y su asociación con Diabetes Mellitus. Se analizó una muestra de 378 pacientes mayores de 60 años. Se recabaron antecedentes y se les aplicó el Test Mini-Mental de Folstein, excluyendo pacientes con medicamentos psicotrópicos, trastornos psiquiátricos, o antecedentes de evento vascular cerebral o tumor cerebral.
Entre los resultados, del total de 63 pacientes identificados con alteración del estado cognitivo, el 71% (45) tenía antecedente de ser diabético, mostrando una asociación significativa [X2(1, N=378) =7.85, p<.05]. La probabilidad de alteraciones cognitivas fue el doble en adultos mayores con diabetes. La prevalencia de diabetes en la población encuestada fue del 55%, aumentando conforme se incrementaba la edad. Se identificó que, a mayor grado de estudios, el promedio de puntaje obtenido en el MMSE fue mayor. Los resultados de esta investigación coinciden con los de otros estudios realizados en otras regiones y sugieren considerar la práctica del test Mini-Mental como parte del abordaje a pacientes diabéticos.
No obstante, otra evidencia reciente no ha sido concluyente. En este estudio, el síndrome metabólico, prediabetes, diabetes mellitus tipo 2 y obesidad central no serían factores de riesgo de DCL en la muestra global, ni en ambos géneros. Sin embargo, se demostró una asociación positiva y significativa entre el nivel de glicemia -como componente de Síndrome metabólico- y DCL.
Revisión sobre Funcionamiento Cognoscitivo en Diabetes Tipo 2
Una revisión que abarcó el periodo de 2000 a 2011, principalmente de estudios en Estados Unidos, Canadá, Holanda, Reino Unido, Japón, México y Alemania, se propuso ofrecer una actualización sobre las dificultades cognitivas en la DM2. Se identificó que las fluctuaciones glicémicas, la duración de la enfermedad y el tipo de tratamiento farmacológico son los factores más asociados con el funcionamiento cognitivo en la DM2. En el aspecto cognitivo, se reportó que la DM2 es un factor de riesgo para desarrollar deterioro cognitivo leve y que su cronicidad, asociada a hipertensión, control glicémico inadecuado y complicaciones macrovasculares, aumenta la posibilidad de desarrollar demencia vascular.
Las habilidades cognitivas más afectadas fueron la memoria verbal y de trabajo, fluidez verbal, atención, planificación mental y velocidad psicomotora, relacionadas con el funcionamiento de estructuras frontales, temporales e hipocámpicas.
Estudio sobre Función Cognitiva en Adultos Mayores con y sin DT2 en Puebla
Un estudio descriptivo y transversal en Puebla, México, con 94 adultos mayores (47 con DM2 y 47 sin DM2), tuvo como objetivo evaluar las diferencias en la función cognitiva. Se excluyeron participantes con depresión, déficit de lenguaje severo, déficit mental (demencia senil o Alzheimer), pérdida visual o auditiva severa, e hipertensión arterial descontrolada. La mediana de edad fue de 68 años para el grupo con DM2 y de 65 años para el grupo sin DM2, predominando el género femenino (63,8%).
En este estudio, no se encontraron diferencias estadísticamente significativas (p>0,05) en la puntuación global del MMSE entre ambos grupos (mediana de 24 para ambos), indicando un déficit cognitivo leve en la mayoría de los adultos mayores de ambos grupos. Las funciones más afectadas fueron la atención y el cálculo. Se coincidió con otros estudios al encontrar la hipertensión arterial sistémica como la principal comorbilidad en ambos grupos.
Investigación sobre Envejecimiento, DM2 y Procesos Neurodegenerativos
Una tesis doctoral que exploró el envejecimiento con DM2 y su relación con procesos neurodegenerativos, como la Enfermedad de Alzheimer (EA), mostró hallazgos importantes:
- En el primer estudio, la memoria explícita aparecía diferencialmente deteriorada en mayores con DM2 frente a mayores sanos, mientras que la memoria implícita se mantuvo.
- En un segundo estudio, la memoria implícita no se vio afectada ni por el envejecimiento normal ni por el patológico. Por el contrario, la memoria explícita se deterioró progresivamente desde los mayores sanos (mejor), pasando por los diabéticos (intermedio) y los EA (mayor deterioro). La hemoglobina glicosilada no influyó en estas tareas.
- Un tercer estudio evaluó la velocidad de procesamiento de la información, la memoria de trabajo y las funciones ejecutivas. Los mayores sanos rindieron mejor en todas las pruebas. Los mayores diabéticos se situaron en una posición intermedia; actuaron peor que los sanos en velocidad de procesamiento (tiempos de reacción de elección) y tareas de n-back (aunque sin significancia estadística). Sin embargo, en función ejecutiva, los diabéticos actuaron de forma similar y significativamente peor que los mayores sanos, mostrando un deterioro comparable al de los pacientes con EA. La hemoglobina glicosilada tampoco mostró relación con el funcionamiento cognitivo en estas áreas.
Tratamiento y Prevención
El consumo de una dieta saludable, rica en frutas, vegetales y antioxidantes, protege de la aparición de deterioro cognitivo en la población general. Sin embargo, tras revisar la evidencia científica sobre la influencia del tratamiento de la diabetes en el desarrollo de deterioro cognitivo o en la incidencia de demencia, la conclusión actual es que no hay evidencia clara sobre la superioridad de un tratamiento sobre otro para la prevención de estas condiciones.