La capacidad de locomoción en bípedo es una característica distintiva de los seres humanos, liberando nuestras extremidades superiores para otras actividades diarias e interacciones con el entorno. Sin embargo, los adultos mayores son particularmente susceptibles a una disminución en su capacidad locomotora, iniciando un progresivo deterioro funcional. A partir de los 60 años, un porcentaje significativo de individuos presenta alteraciones en la marcha, cifra que aumenta considerablemente con la edad, pudiendo alcanzar hasta cerca del 50% en mayores de 85 años. Esta alteración no solo afecta la calidad de vida, sino que también se asocia con caídas, un mayor riesgo de deterioro funcional, aumento de la morbilidad y, en muchos casos, puede ser un factor determinante para el ingreso a residencias de larga estadía. Por ello, el trastorno de la marcha se considera uno de los síndromes geriátricos más relevantes.
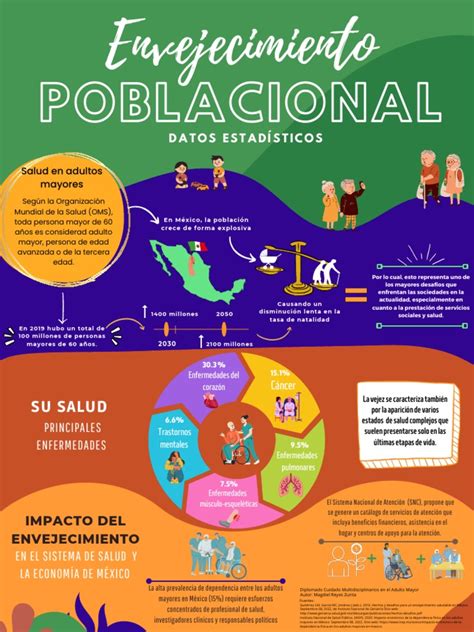
El envejecimiento poblacional a nivel mundial es un fenómeno innegable. Las proyecciones indican que para el año 2050, la población mayor de 60 años podría alcanzar los 2.000 millones. Este crecimiento demográfico subraya la importancia de optimizar la salud y la capacidad funcional de este grupo etario, abordando de manera integral los desafíos asociados al envejecimiento.
Fisiopatología de los Trastornos de la Marcha en la Tercera Edad
El proceso de envejecimiento conlleva una serie de modificaciones en los mecanismos nerviosos centrales y periféricos que controlan el equilibrio, así como en el aparato locomotor. Estos cambios pueden alterar el patrón normal de la marcha, dando lugar a lo que se conoce como marcha senil.
Cambios Biomecánicos y Musculoesqueléticos
A medida que envejecemos, el sistema musculoesquelético experimenta numerosos cambios que afectan los segmentos corporales involucrados en la marcha:
- Tobillo: Disminuye la fuerza del tríceps sural y el rango articular debido a la pérdida de elasticidad de las partes blandas. En el pie, es común la atrofia de las almohadillas grasas del talón, disminución de la movilidad de las articulaciones del antepié con posibles deformidades, zonas de hiperqueratosis y atrofia de la musculatura intrínseca.
- Rodilla: La alta prevalencia de artrosis conduce a una disminución de la movilidad articular. La pérdida de la extensión completa de la rodilla se hace más compleja debido al costo energético que implica mantener la marcha y la inestabilidad que podría generar. La formación de osteofitos puede dañar el aparato capsuloligamentoso, provocando inestabilidad progresiva, alteraciones del eje (genu valgo o varo) y claudicación espontánea.
- Cadera: La posición sedente prolongada puede causar acortamiento del músculo iliopsoas, lo que favorece la pérdida de extensión de la cadera. El acortamiento y la posible sobreactivación mioeléctrica del psoas iliaco alteran el patrón de reclutamiento muscular, y el glúteo mayor (extensor de cadera) pierde capacidad de activación. La alteración entre las fuerzas de flexión y extensión precipita el desgaste articular. La artrosis severa puede aplanar la cabeza femoral, acortando la extremidad. La sarcopenia y el dolor pueden causar insuficiencia de los músculos abductores de cadera.
- Columna Vertebral: La disminución de la altura de los discos intervertebrales y posibles fracturas osteoporóticas de las vértebras provocan cifosis dorsal, lo que desplaza el centro de gravedad hacia adelante.
La sarcopenia, la pérdida de masa muscular asociada al envejecimiento, es especialmente relevante en los músculos antigravitatorios como los glúteos, cuádriceps y tríceps sural, fundamentales para el equilibrio y la locomoción.
Alteraciones en la Marcha Senil
La marcha senil se caracteriza por:
- Postura corporal con discreta proyección anterior de la cabeza.
- Flexión del tronco, caderas y rodillas.
- Menor balanceo de las extremidades superiores.
- Reducción del desplazamiento vertical del tronco.
- Disminución del largo del paso y un ligero incremento del ancho del paso.
- Aumento de la fase de doble apoyo (hasta un 25-30% del ciclo de marcha), lo que favorece la estabilidad al mantener el centro de gravedad entre los pies.
La velocidad de marcha es un indicador crucial. Una velocidad inferior a 1 m/s en adultos mayores aparentemente sanos puede predecir eventos adversos. Si la velocidad desciende por debajo de 0,8 m/s, se puede perder la capacidad de marcha extradomiciliaria funcional. Se estima que la velocidad de marcha rápida disminuye aproximadamente un 1% por año a partir de los 60 años.
Mecanismos de Estabilidad Postural y Equilibrio
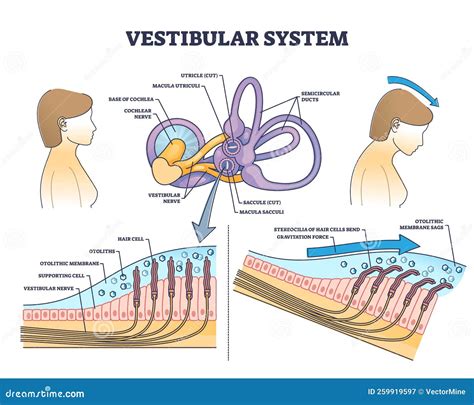
La estabilidad postural, o la capacidad de mantener el equilibrio, es fundamental para la marcha. Implica la coordinación de sistemas sensoriales (visual, vestibular y propioceptivo) con los centros de procesamiento de información en el sistema nervioso central, y la eferencia motora que activa el aparato musculoesquelético. Las estrategias posturales para mantener el equilibrio incluyen la estrategia de tobillo y la estrategia de cadera. Las personas mayores tienden a adoptar estrategias de cadera, especialmente cuando la superficie de apoyo es inestable o reducida, o cuando el centro de gravedad se desplaza rápidamente.
El sistema vestibular, compuesto por los canales semicirculares y los órganos otolíticos (sáculo y utrículo), juega un papel crucial en la percepción de la posición de la cabeza en relación con la gravedad y las fuerzas inerciales, informando sobre la aceleración lineal y la posición de la cabeza. La información propioceptiva, proveniente de receptores en músculos, tendones y articulaciones, proporciona datos sobre la posición articular, el dolor profundo, la presión y la vibración.
El Ciclo de la Marcha
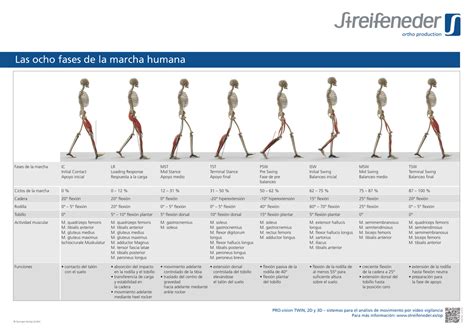
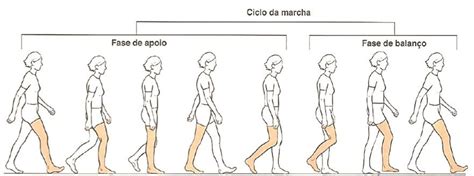
El ciclo de la marcha describe el patrón cíclico de movimiento durante la acción de caminar. Se inicia cuando el talón contacta con el suelo y finaliza con el siguiente contacto del mismo pie. Se compone de dos fases principales:
- Fase de Apoyo: El pie está en contacto con el suelo y soporta el peso del cuerpo. Incluye el golpe de talón (contacto inicial), el apoyo medio (cuando el peso del cuerpo se alinea sobre el pie) y el apoyo terminal (despegue del talón). Esta fase representa aproximadamente el 60% del ciclo de la marcha.
- Fase de Balanceo: El pie está libre para moverse hacia adelante. Comprende la oscilación inicial (el pie se levanta del suelo), la oscilación media (la pierna libre pasa por debajo del cuerpo) y la oscilación terminal (la pierna se desacelera antes del contacto con el suelo). Esta fase constituye aproximadamente el 40% del ciclo.
Existe un período en el que ambos pies están en contacto con el suelo, conocido como fase de doble apoyo, que tiene una duración de aproximadamente el 20% del ciclo de marcha. A medida que disminuye la velocidad de la marcha, la duración de la fase de doble apoyo tiende a aumentar.
Características de la Marcha
Diversos aspectos caracterizan la marcha:
- Longitud del paso: Distancia entre los puntos de contacto de un pie y el otro (aproximadamente 40 cm en adultos jóvenes).
- Altura del paso: Movimiento de las extremidades inferiores para evitar el arrastre de los pies (unos 5 cm).
- Amplitud de base: Distancia entre ambos pies para la sustentación (5-10 cm).
- Cadencia o ritmo del paso: Número de pasos por minuto (90-120 pasos/min en adultos jóvenes).
- Velocidad: Aproximadamente 1 metro por segundo (3-4 km/h).
Evaluación del Trastorno de Marcha en el Adulto Mayor
Una evaluación exhaustiva es clave para sospechar la etiología del problema y orientar el estudio del trastorno de marcha. Esta evaluación incluye la anamnesis, el examen físico y pruebas especiales.
Anamnesis
Se debe indagar sobre:
- La evolución del trastorno de marcha y la coincidencia con otros síntomas (síncope, vértigo, caídas, temblores, debilidad, dolor, rigidez, alteraciones sensitivas).
- Síndromes geriátricos asociados (deterioro cognitivo, incontinencia, estreñimiento, trastorno del ánimo, polifarmacia).
- Antecedentes funcionales: capacidad de marcha (intra y extradomiciliaria), uso de ayudas técnicas, capacidad para realizar actividades básicas e instrumentales de la vida diaria, miedo a caer.
- Comorbilidades (neurológicas, musculoesqueléticas, viscerales, metabólicas), hábitos, fármacos, antecedentes familiares, apoyo sociofamiliar y el ambiente.
Examen Físico
El examen debe enfocarse en los sistemas musculoesquelético y neurológico, sin olvidar la evaluación sensorial (visión, audición), cardiorrespiratoria y mental.
- Examen Musculoesquelético: Inspección de la postura, masas musculares, deformidades óseas o de partes blandas. Evaluación del rango de movimiento y estabilidad articular de columna, cadera, rodilla, tobillo y pie.
- Examen Neurológico: Evaluación de pares craneanos, pruebas cerebelosas, sistema motor (fuerza, tono, reflejos) y sistema sensitivo.
- Examen Mental: Evaluación de capacidades cognitivas (ej. Mini-Mental State Examination) y afectivas.
Pruebas Especiales para la Evaluación del Equilibrio y la Marcha
Existen diversas herramientas para cuantificar el equilibrio y la marcha:
- Test de Romberg Progresivo: Evalúa la estabilidad al cerrar los ojos.
- Apoyo Monopodal: Mide el tiempo que se mantiene el equilibrio sobre un pie. Menos de 5 segundos es anormal y un predictor de caídas.
- Test de Alcance Funcional (TUG): Mide la distancia que un paciente puede alcanzar extendiendo el brazo sin mover los pies. Un valor menor a 10 cm predice caídas.
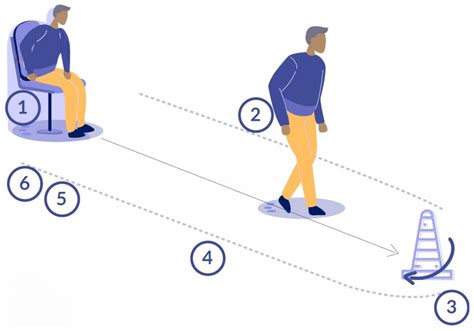
- Test "Get Up and Go": Mide el tiempo que tarda el paciente en levantarse de una silla, caminar tres metros, girar y sentarse. Tiempos mayores a 14 segundos se asocian a mayor riesgo de caídas.
- Test de Tarea Doble: Evalúa la capacidad de marcha mientras se realiza una tarea cognitiva. La marcha cautelosa o enlentecida al realizar una doble tarea puede indicar alteraciones corticales o subcorticales.
- Escalas de Estimación y Frecuencias: Utilizadas para cuantificar la severidad de los problemas de marcha y el riesgo de caídas.
- Pruebas de Equilibrio y Marcha Específicas: Como la prueba de apoyo monopodal y la escala de Berg, que evalúan el equilibrio estático y dinámico. La escala de Berg, por ejemplo, evalúa la capacidad de un adulto mayor para cambiar ciertos elementos durante la marcha y el equilibrio.
Tipos de Marchas Patológicas
Las alteraciones en la marcha pueden ser causadas por diversas patologías, independientes del envejecimiento natural. Algunas marchas patológicas comunes incluyen:
- Marcha Hemiparética Espástica: Común en síndromes espásticos, con aumento del tono muscular en las piernas, dificultad para la flexión y arrastre de pies.
- Marcha Claudicante Antiálgica: Provocada por dolor, con asimetría en el paso y apoyo cauteloso de la extremidad afectada.
- Marcha Frontal (Apráxica): Dificultad para iniciar la marcha, pasos cortos, arrastre de pies, aumento de la base de sustentación y dificultad en giros. Empeora con el deterioro cognitivo.
- Marcha Atáxica: Aumento de la base de sustentación, inestabilidad del tronco y desviación de la trayectoria.
- Marcha en Steppage: Debido a debilidad de la musculatura dorsiflexora del tobillo, el pie cae en la fase de oscilación, requiriendo una elevación exagerada de la rodilla para compensar.
- Marcha Parkinsoniana: Rigidez en flexión de articulaciones, pasos cortos y rápidos (bradicinesia), y postura encorvada.
- Marcha Cerebelosa o Incoordinada: Pasos irregulares, inestabilidad del tronco y desajustes en las correcciones posturales.
Reeducación de la Marcha en el Adulto Mayor
La reeducación de la marcha es una técnica fundamental para mejorar la movilidad, el equilibrio y la autonomía en los adultos mayores. Un programa de reeducación de la marcha, diseñado por un fisioterapeuta especializado, puede incluir:
- Ejercicios de Fortalecimiento Muscular: Enfocados en los músculos de las piernas, caderas y tronco.
- Ejercicios de Equilibrio: Para mejorar la estabilidad estática y dinámica.
- Estiramientos: Para mantener la flexibilidad muscular y articular.
- Entrenamiento de la Marcha: Incluyendo caminar hacia adelante, hacia atrás, lateralmente, subir escaleras y caminar sobre diferentes superficies.
- Ejercicios de Doble Tarea: Combinando la marcha con una tarea cognitiva para simular situaciones de la vida real.
Se recomienda realizar estos ejercicios al menos tres veces por semana, comenzando con sesiones de 10-15 minutos y aumentando gradualmente hasta alcanzar los 30 minutos. Es crucial detener el ejercicio si se experimenta dolor y buscar la supervisión de un profesional.

Beneficios de la Reeducación de la Marcha
- Fortalecimiento muscular y mejora del equilibrio: Contribuye a reducir el riesgo de caídas y lesiones.
- Mejora de la movilidad y la autonomía: Permite a los adultos mayores realizar sus actividades diarias con mayor independencia.
- Prevención de caídas y lesiones: Al aumentar la estabilidad y el equilibrio.
- Estimulación cognitiva y emocional: Los ejercicios que requieren concentración y coordinación benefician la agudeza mental y el bienestar emocional.
En resumen, los trastornos de la marcha en el adulto mayor son un problema multifactorial con un impacto significativo en su calidad de vida. Una evaluación integral y un plan de intervención interdisciplinario, que incluya estrategias de reeducación de la marcha, son esenciales para mejorar la funcionalidad, prevenir caídas y promover un envejecimiento saludable.